宮腔鏡子宮息肉
最近審查:23.04.2024
內窺鏡研究最近變得越來越流行。這並不奇怪,因為它們比其他診斷方法有很大的優勢。內窺鏡被插入到腔體以評價它們的三維圖像的狀態下的屏幕上,識別各種腫瘤,甚至立即在診斷過程中,如有必要,除去它們。內窺鏡診斷用於研究耳鼻喉器官,胃腸道,內生殖器官。在婦科普遍接受宮腔鏡子宮息肉,在此期間,你會發現在一個女人的身體腫瘤,以及如何將其刪除,甚至成功地採取了組織學檢查的材料,以排除或確認的惡性程序。
子宮息肉病的病因和臨床表現
息肉,無論它們在哪裡形成,都是身體自身組織的病理形態。在子宮中,這種腫瘤的材料主動分裂粘膜細胞和子宮肌層。正常情況下,子宮細胞的生長和繁殖是內分泌和免疫系統的控制下,使故障腺體負責激素平衡,抵抗力降低可以被認為是在子宮內膜細胞病理改變的發作的危險因素。
坦率地說,科學家們不能真正列出導致子宮形成息肉的原因。除了荷爾蒙失調和減少免疫的被懷疑涉及通常與性暴力或其他裝置,用於獲得有關享受在現場良性婦科炎症過程和機械損傷的出現。但我們不能排除分娩時組織破裂的情況,以及手術干預的後果,例如墮胎和診斷性刮宮。
女人的子宮是如此稱呼的,因為它是女性生殖系統的主要器官,在這個器官中,新生命已經成熟了9個月。這個梨形器官位於膀胱和大腸之間,結構複雜。它將身體與輸卵管,頸部和峽部(子宮體與其頸部之間的厘米區域)附著處的底部區分開來。子宮頸內有一個狹窄的(僅2-3毫米)的宮頸管,覆蓋著一個通向陰道腔的腺體組織。
子宮的壁被認為是三層的。從外面保護子宮的外層或周邊由結締組織組成,並且不能藉助於宮腔鏡看到。其違規行為與器官穿孔有關。子宮壁內壁(肌層)是一種彈性肌肉組織,它也由3層組成:淺層,血管和內層。
最後,子宮壁的內層是子宮內膜。這是器官的雙層粘膜,其基底層(鄰近子宮肌層)保持不變,功能性腺體不斷更新。作為這種更新的結果,子宮內膜的厚度根據月經週期的階段而變化。直至每月,粘液組織逐漸生長,之後它們以月經出血的形式脫落並出來。此外,觀察子宮內膜內層的再生過程。
所有這些都是在女性身體中每個月發生的生理調節過程。但有時在某些部分子宮內膜,宮頸管,或者在其過程中的細胞增殖的輸出失控的控制和形式生長異常圓形或橢圓形的形狀(有時與小突起),其通過粘膜連接到腿。
大多數情況下的息肉可見於單個標本中。同時,它們的大小可能不同,這決定了病理症狀的嚴重程度。子宮內的小息肉最常在超聲檢查過程中偶然發現,因為它們沒有以任何方式表現出來。
子宮體內形成的較大或較小的(在這種情況下,它們涉及息肉病)不能不影響器官的收縮性及其內部發生的過程。它們會干擾子宮內膜的自然更新,並可能導致以下形式的不愉快和危險症狀:
根據從中息肉形成體,腫瘤分為組織:鐵質,鐵質纖維化和纖維化,這是沒有考慮再生方面的危險,但可以帶來很多的不適症狀直到構思一個孩子的問題。這種息肉在大多數情況下具有淺色調(幾乎是白色,米色,淺粉色),並且在亮粉色粘膜背景下突出。它們的尺寸取決於從中息肉是由組織,改變從1.5至6cm。可以位於腿或基部具有比主體本身積聚更小的直徑。
最危險的是腺瘤性息肉,其中,儘管它們是小的(高達1.5厘米),仍與高風險maglinizatsii細胞生長的癌前狀態和顯著滲透到組織的深層相關聯。這些腫瘤表面凹凸不平,呈灰色。
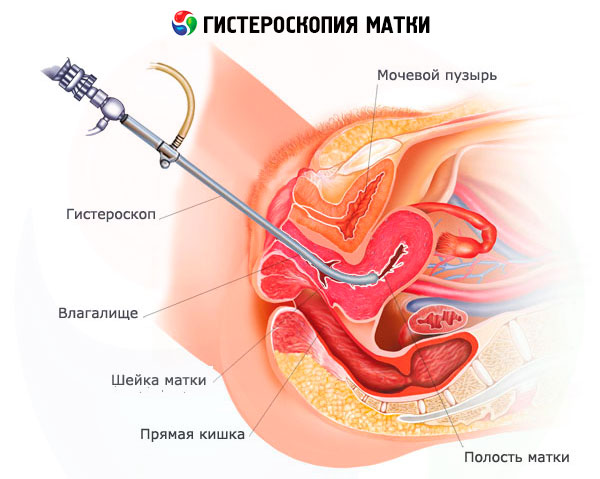
宮腔鏡是一種同時確認息肉子宮及其切除的方法。息肉(或幾個腫瘤)可以位於子宮的體腔內和宮頸管內。
三分之一的宮頸息肉女性患有子宮內膜。儘管體型小(達1厘米),但宮頸息肉攜帶更嚴重的並發症,如不孕和懷孕。因此,子宮息肉的治療,包括通過宮腔鏡等各種方法去除腫瘤,這對於夢想自己的孩子的女性尤為重要。什麼是非常重要的,你需要在懷孕之前去除息肉。在任何時候受孕後,這些操作都不再執行。
程序的適應症
子宮宮腔鏡 -診斷,其婦科醫生處方給女性一些女性疾病的疑似發展,例如息肉,這雖然不被認為是惡性腫瘤的形成,但可以顯著影響患者的生活質量。另外,某些類型的這種生長很容易發生,這意味著它們會導致子宮癌的發展。
如果懷疑子宮息肉,陀螺儀既可作為診斷手段,也可作為醫學手段的一種形式,使您能夠安全有效地擺脫器官組織的病理性生長。
但是,宮腔鏡不僅可以用於子宮息肉。作為對照診斷研究,在婦科領域進行手術干預後(例如診刮,子宮和卵巢手術等)進行處方。
至於刮宮術,這是以前很流行,但現在由於缺少的程序和大量可能的可視化監控執行次數減少並發症,宮腔鏡有助於識別和這種方法的改正缺點。理想情況下,子宮內膜刮除應該在內窺鏡的控制下進行(在我們的例子中是一個宮腔鏡)。
Giteroskopicheskaya診斷經常被指定給監控激素療法的有效性,以及檢測病理不孕的原因(狹窄或輸卵管閉塞,子宮和卵巢的異常等)。
作為治療診斷程序,可以在以下情況下對子宮進行宮腔鏡檢查:
- 當月經或絕經期間出血時,月經週期不正常
- 當懷疑器官的發育和結構存在各種缺陷時,
- 在過早自然流產的情況下,
- 在出生後出現各種並發症的情況下,
- 如果症狀表明子宮中存在異物,對異物可以攜帶:
- 宮內避孕手段,它們傾向於與子宮組織融合或導致穿孔,
- 可損傷子宮壁完整性的骨組織碎片,
- 出生後剩下的或人工流產的胎盤和羊膜碎片,
- 對子宮內膜有刺激作用的連接。
- 如果有理由懷疑侵犯了子宮壁的完整性(穿孔或穿孔)
子宮的宮腔鏡檢查對於器官壁(肌肉和粘液層)的各種內層的可疑損傷是非常有用的診斷程序。它涉及子宮內部組織(發育不良)的炎症過程,機械損傷或病理性增生。
如果仔細觀察,可以了解粘液子宮上的息肉是發育不良的選擇之一,因為它們也是由它們自己的組織形成的。讓我們嘗試闡明息肉類似的情況,它們是什麼,什麼是危險的以及哪些症狀會導致醫生懷疑子宮息肉病。
製備
由於息肉子宮的宮腔鏡不僅意味著診斷,而且意味著與手術干預等同的治療性操作,所以這種治療不需要特殊的準備即可進行,特別是當它意味著使用麻醉時。
首先,患者應該由做出初步診斷的婦科醫生檢查。對帶鏡子的扶手椅進行檢查無法全面了解宮頸管和子宮內發生的情況。起初,醫生依靠扶手椅上常規婦科檢查中顯著的變化,患者的記憶信息和投訴(如果有的話)。
如果醫生懷疑罌粟息肉的存在,並提供了女人這種研究的宮腔鏡,在大多數情況下結束動作,他必須把病人知道程序的所有細微差別的:如何在宮腔鏡子宮息肉,如何為程序做準備,有哪些不同的鎮痛方法,預測結果和各種風險。如果一個女人同意操縱宮腔鏡,她會得到全面檢查。
在宮腔鏡檢查之前進行的許多分析旨在確認和消除息肉(或息肉),包括:
- 採取材料和進行全面驗血,這將有助於澄清身體是否有急性炎症過程,最常見的是與感染性因子的激活有關,
- 測試血液凝固(凝固)
- 血液生化(詳細分析),
- 對糖進行血液檢查以排除嚴重形式的糖尿病,其中包括術後傷口在內的任何傷口癒合不良,
- 採取材料並進行顯示泌尿生殖系統狀態的一般尿檢。
所有這些檢查都是為了預防手術過程中和手術後的各種並發症,但它們不能提供足夠的信息來確認診斷。器械研究有助於澄清診斷:
原則上,超聲診斷後可以看到子宮息肉的清晰圖像。但只有找到息肉是不夠的。通過藥物治療,子宮息肉的問題沒有解決。激素治療在嚴重的息肉病治療中被認為是輔助治療方法。主要還是通過所有可能的方法(宮腔鏡,手術刮宮術,激光切除術,冷凍手術,暴露於電流或無線電波)去除息肉。
但宮腔鏡手術也有一定的禁忌症,需要對患者進行更徹底的檢查。在此期間,醫生探針胃區外側和內側,使得它能夠檢測在該手術是禁忌異常陰道因此,進一步的檢查是對女性婦科椅子,進行。在椅子婦科醫生的操作採取的陰道拭子菌群,如腔內操作不執行,如果病變有細菌或真菌感染。
肺部和呼吸系統的狀態可以通過胸部X射線來判斷,而心電圖(ECG)可以判斷心臟可能的病理。這些信息對有效和安全的麻醉非常重要。
一些診斷措施需要額外的培訓。因此,塗抹微生物菌群產生真正的結果,醫生不建議在分析前一周內進行沖洗,使用任何陰道藥包括避孕藥進行性交。關於你需要告訴醫生的任何藥物,以及不同類型麻醉劑的不耐受情況。
操作日期的定義非常重要。事實是子宮的子宮內膜處於不斷變化的過程中。當粘膜子宮的厚度很小並且在身體區域和足部區域很容易看到腫瘤時,建議在那些日子裡去除息肉。在月經期間,手術干預沒有完成,但即使在關鍵日期結束後的3-5天內仍觀察到子宮內膜的最小厚度。現在是這樣,建議進行宮腔鏡檢查。在極端情況下,您必須在月經週期的初始階段的前10天內保持。
在研究開始前6至8小時拒絕食物攝入的準備工作的前夕。這也適用於飲用水和其他液體。此外,在宮腔鏡檢查之前,有必要清空膀胱。
技術 去除息肉子宮
宮腔鏡檢查可以進行診斷和治療目的。當使用其他類型的研究,診斷用宮腔鏡發現子宮息肉已經具有決定性的作用,它不僅可以讓你準確地確定最有效的戰術的過程中發展刪除這些腫瘤的大小和位置。
子宮息肉作為一種醫療手段的宮腔鏡檢查通常在對組織狀況進行診斷評估之後進行,並且是對子宮的手術,在大多數情況下,子宮手術本身不需要移除生殖器官。如果在子宮中發現腺瘤樣腫瘤,則需要這種需求,並且組織學檢查(活組織檢查)證實了息肉細胞變性為惡性的事實。在這種情況下,去除子宮的目的是防止腫瘤轉移遍及全身。
診斷和醫療措施是在宮腔鏡的幫助下進行的,類似於帶有攝像頭和起重機的探頭,通過該探頭將組合物引入腔體中以移除腔體並平整其邊界。它可以是液體或氣體。
子宮鏡可以有不同的尺寸。相比於診斷,而且,它配備有通過其被遞送到具有附加工具的操作,其可以在治療過程中所需要的部位的通道(導管,剪刀,激光線,環形電極等刮匙裝置用於外科手術干預是大).. 在探頭的末端,除了在電腦屏幕上顯示圖像的microcamera外,還有一個光源。
執行宮腔鏡子宮內膜息肉,並在一間專門經營場所婦科醫院宮頸圍生中心和婦科診所,至少在門診的基礎(辦公宮腔鏡)。當涉及小尺寸的息肉時,移除息肉的手術可歸因於簡單的干預。小尺寸的單個息肉完全可以在門診病人的基礎上切除。
大型生長的移除被認為是一項複雜的手術,不僅需要特殊的設備,還需要外科醫生豐富的經驗和知識。在嚴重的情況下,子宮內息肉的宮腔鏡切除是在激素治療過程後進行的。
但無論採取什麼手術去除子宮內的息肉,都需要進行全身麻醉或區域麻醉。採用宮腔鏡檢查子宮和切除息肉的麻醉是根據患者的生物體特徵和手術的複雜性分別選擇的。
主要在診斷活動期間顯示通過用利多卡因或其他麻醉劑舔子宮進行的局部麻醉。如果是小型單一息肉或全身麻醉不可行的問題,也可用麻醉藥治療子宮入口。
但是,在絕大多數情況下,優先考慮全身麻醉。在這種情況下,麻醉藥靜脈注射或通過喉罩(吸入麻醉)給藥。吸入麻醉被認為是一種更安全的麻醉方法,因為其後副作用較少,如頭暈,噁心,肌痛。麻醉後患者的一般狀況優於靜脈輸注麻醉藥後的情況。
更現代的麻醉方法可以被認為是局部麻醉。麻醉劑盡可能靠近脊髓注入脊柱。結果,一段時間患者喪失了下半身的敏感性,同時保持完全清醒。
這種方法完全消除了出現全身麻醉特徵的令人不快的症狀,但它更難執行,並且還需要麻醉師的額外時間和專業性。
全身麻醉和區域麻醉的使用要求病人旁邊有麻醉師出現,不僅在手術過程中。在手術後的24小時內,醫生專家應該監測病人的狀況,並且只留下令人滿意的重要功能指標。
麻醉後的第二步可以考慮操作來擴大子宮腔。首先,使用專用工具增加宮頸管的直徑,使宮腔鏡管可以自由地插入子宮腔。然後,通過龍頭,空腔充滿氣體或液體。
由於氣體填充劑通常作用二氧化碳,二氧化碳通過稱為子宮器的特殊裝置進入子宮腔。有必要控制氣體供應的速度及其子宮內壓力,因為高指數會導致心臟活動中斷,導致血管破裂和空氣進入血液,甚至導致死亡。
液體填充劑可以用作葡聚醣(由於過敏反應的風險增加和藥物成本高而很少使用),蒸餾水,氯化鈉溶液,葡萄糖,甘氨酸,林格溶液。在這種情況下,在運行過程中,必須監測要輸送液體的體積和壓力
液體宮腔鏡的缺點之一被認為是血管上的大負荷。此外,還有感染並發症的危險。儘管如此,在大多數情況下,作為子宮腔的填充物,手術操作選擇液體,而診斷也可以使用二氧化碳進行。
應該理解的是,子宮腔中的液體不處於站立狀態。它沖洗器官,必須自由流出。即 流體的流入和流出必須是恆定的。後者是在Gegar擴張器的幫助下進行的,增加了宮頸管的自由空間(這在移除必須通過宮頸管內狹窄空間的大息肉時非常方便)。在氣體宮腔鏡檢查中,使用特殊的水龍頭進行氣體的流出,然後用抗菌溶液清洗子宮腔。
該設備非常小心地緩慢注入子宮。首先,醫生檢查器官腔和宮頸管粘膜,注意息肉的位置,大小和結構。如果息肉在另一時間被切除,醫生只需通過醫生使用宮腔鏡管理的其他工具將活檢材料取出。隨著計劃手術和診斷後即刻進行並切除病理性生長的情況,用於組織學檢查的材料是遠端息肉。
宮腔鏡檢查可以多種方式切除息肉。機械切除腫瘤包括使用手術器械(鉗子和剪刀),這些手術器械通過宮腔鏡餵入手術部位。
宮頸息肉的宮腔鏡是由這樣的事實促進的,即這種腫瘤很小並且位於薄的蒂上。即使在局部麻醉下,也可以去除這些息肉。通常情況下,首先相對於腿旋轉多次(鬆開),然後脫落並藉助宮腔鏡器械向外拔出。息肉附著在粘膜上的位置還通過特殊的環(刮匙)刮掉。
在存在特殊設備的情況下,可以通過電流或激光來切除息肉的腿部並清潔其位置。
可以通過與宮頸管中的息肉相同的方法在位於細莖上的小尺寸腫瘤的情況下去除子宮內膜息肉。如果是大量積聚的問題,那麼在鬆開它們之後,用電切鏡或塑料剪刀(息肉切除術)切除腿。
如果息肉是非標準的形狀(例如,它們不具有腿部如頂葉息肉)或它們在輸卵管的口部位置通過旋松堆積切除這樣生長可以立即進行電切鏡妨礙操作的通常的方法。但是,如果有這樣的機會更好地訴諸電外科的一個更安全的方法或激光切除腫瘤,然後燒灼地方息肉的位置,有可能在兩種情況下。
在電外科手術中,在去除息肉部位的組織的燒灼稱為電凝。激光同時解剖組織並密封血管,防止出血。
一般來說,在宮腔鏡幫助下去除子宮息肉的手術並不需要太多時間。宮頸中的單個息肉通常不超過15-20分鐘。在更嚴重的情況下,息肉摘除需要半小時多一點。
重複宮腔鏡
去除器官內膜中的息肉後,重複進行宮腔子宮鏡檢查。它旨在監測治療結果。但在某些情況下,在機械切除息肉後的一段時間內重複進行宮腔鏡檢查,因為這些腫瘤易於復發。
雖然在相同的地方或附近重新形成息肉並不被認為是一種非常常見的並發症(根據3至10%的子宮息肉切除病例的不同數據),但這一事實不容忽視。大多數情況下,復發性息肉會採用激光切除術,因為它可以獲得更穩定的結果,因為激光能夠穿透深層組織。儘管如此,並非所有情況下息肉形成的過程都不再存在。復發可能不是單一的,這說明需要特殊治療的身體中的嚴重問題,例如激素療法。
在這種情況下,首先進行激素治療,然後進行子宮息肉的宮腔鏡檢查,隨後對子宮內膜組織進行燒灼。激素療法有時被診刮,其具有比激素療法並發症更少置換,還是不同的子宮內膜快速組織修復,無法提供關於暴露於激素後主體可說的。
禁忌程序
像任何手術干預一樣,子宮內息肉的切除並非針對所有患者。一些禁忌症可以被認為是絕對的,然後你必須尋找其他方法來對抗子宮息肉病。有了其他限制,您可以應對顯示的病理的有效治療或等待必要的時間。
子宮息肉宮腔鏡的絕對禁忌症可以考慮:
- 在子宮內膜不是可治療病理變化(分娩或者宮頸狹窄過程中,由於組織損傷疤痕組織的總無彈性存在,當訪問到所述主體和它的膨脹的限制的可能性)。
- 失代償階段各種器官和系統的嚴重病理(並發動脈高血壓,血糖過高,嚴重糖尿病等)。
- 子宮的腫瘤病理。如果設置在檢測宮頸息肉maglinizatsiya細胞,其去除宮腔鏡方法是危險的,因為與當前的液體惡性細胞可以傳播不僅遍布全身,但它外面,例如,進入腹膜腔。
- 違反血液凝固,這與手術操作期間更大的出血風險和大量血液損失相關。
相對禁忌症包括:
- 妊娠。對子宮頸的任何操縱都會增加她的語氣和早產和流產的風險,更不用說進入子宮了,在這個時候孩子會生長發育。分娩後在子宮鏡的幫助下討論去除子宮息肉的可能性。
- 月經。儘管事實是月經出血子宮內膜厚度時是小的,這使得它能夠容易地找到並移除息肉,有一定的可視化的限制的操作,所以,當mnstrualnye放電變得稀少或缺失在所有(從5到10天月經週期)中的步驟被分配。
- 子宮出血是由組織增生或其他病理引起的。再次,原因是操作的可見性受到限制,無法定性評估操作結果。在這種情況下,息肉停止後進行息肉的宮腔鏡檢查。另外,可能有必要用無菌溶液沖洗子宮,以免血塊不能扭曲事件的真實情況。
- 婦科器官炎症病理加重階段。大多數情況下,這些疾病與侵犯陰道微生物區系(生態失調)和激活細菌,病毒或真菌感染有關。很明顯,外科手術干預將有助於復雜化整個身體內的病原微生物群的擴散(整個過程)。首先,進行病理學的有效治療,並且只有在感染失敗後才能開始談論手術。
- 全身感染,包括ARVI,流感,心絞痛等呼吸道感染和炎症性疾病。沒有什麼可說的。只有在對潛在疾病進行有效治療後才能進行干預。
- 身體器官和系統的各種病理學復發(消化性潰瘍,胃炎,支氣管哮喘等惡化)是由於身體負擔過重引起的。手術可在穩定緩解階段後進行。
由於軀體病理情況嚴重的患者沒有手術去除子宮內的息肉。首先你需要穩定病人的狀況,然後談論可能的手術。

手術後的後果
任何手術的後果都與參與手術的醫務人員的專業水平直接相關。例如,麻醉醫師不僅要決定麻醉和有效藥物的安全引入,還要正確計算藥物的劑量,這將有助於避免術中和術後的許多並發症。
外科醫生的準確性將有助於預防健康的粘液子宮意外損傷或器官穿孔後發炎。初級醫務人員準備和消毒儀器。外科醫生和他的助手的抗菌措施將有助於避免切除息肉後傷口的感染,這嚴重阻礙了子宮內膜的恢復和恢復。
子宮息肉宮腔鏡檢查的唯一後果是不能排除的,在手術後的幾天內,腹部有少量不適和未表現的疼痛。儘管如此,器官的工作受到干擾,組織受損,所以在這種症狀中沒有什麼令人驚訝的或危險的。如果女性患有很多疼痛,可以使用具有止痛效果的直腸栓劑將其取出,但通常這不是必需的。
息肉子宮宮腔鏡檢查後從生殖器上進行的稀釋塗片或斑點也被認為是正常現象。手術後2-3週內可以觀察到這種症狀。但是,如果出院增加並且伴有明顯的疼痛,則有充分的理由聯繫主治醫生尋求建議。
另一個可疑的症狀表明可能的並發症是體溫升高。原則上,在手術後發生子宮息肉病時,觀察到子宮內膜中與致病微生物群無關的炎症過程。體溫可能略有上升,但在2-3天內會再次恢復。如果體溫大幅升高或低燒發熱持續5天或更長時間,則表明炎症過程持續時間長,且很可能與感染有關。
在這種情況下,醫生會開具抗菌藥物(注射劑或藥丸)。此外,可以開具資金來對付身體的中毒,荷爾蒙療法。通常,宮腔鏡與宮腔刮除結合使用。
 [10],
[10],
手術後的並發症
儘管沒有並發症的息肉子宮宮腔鏡檢查的先進方法,手術並不總是奏效。太多因素會影響手術的結果和手術的安全性。因此,不僅在術後時期(例如,以炎症的形式),而且在醫療操作時可能出現並發症。
在絕大多數情況下宮腔鏡下子宮頸及其體內切除息肉是在一般或局部麻醉下進行的。無論麻醉類型如何,總是存在過敏反應的風險,包括嚴重(Quincke's水腫,過敏反應)。為了避免這種並發症,必須在手術前進行麻醉耐受性試驗。麻醉醫師應該明確呼吸系統和心血管系統的病理狀況,以正確計算藥物的劑量及其作用時間。
由於切除流體進行膨脹子宮息肉的操作中,重要的是控制它們的體積和壓力,這有助於避免並發症,如高血壓,肺水腫,過敏性反應是重要的。在糖尿病患者中,不建議使用葡萄糖溶液。
在手術過程中,可能會出現其他問題。例如,由於外科醫生的粗心或者鞘本身的弱點而引起的子宮壁穿孔。除了子宮外,附近的其他器官也可能受到影響。在手術過程中,子宮壁穿孔和子宮肌層血管損傷的後果可能是子宮出血。
現在談談在手術後幾分鐘,幾天或幾週內可以等待女性的麻煩。首先,它是由感染因子引起的子宮內膜炎(子宮內膜炎),其中抗生素治療是強制性的。
其次,出血可能在手術後出現。與這種症狀有關,開具止血藥並使用相同的宮腔鏡檢查確定出血原因。在某些情況下,出血並不是很多,但是伴隨著宮頸狹窄,這使得難以將血液移出體外,並且器官內的停滯現象充滿了炎症過程。少數放鬆宮頸肌肉將有助於傳統解痙。
第三,對於子宮息肉病和大型息肉,注意到對子宮內膜的嚴重損傷,即使在沒有感染的情況下也會發炎。炎症伴隨著器官內粘合過程的發展。對於更年期婦女,這種並發症只會帶來輕微的不適(可能需要一點點拉肚子),但對於育齡期的患者,這可能會威脅不孕症。
危險還在於消除了具有組織學檢查未發現的惡性細胞的息肉。不完全消除息肉會威脅到惡性過程深入或附近組織的擴散。
當然,用任何消除息肉的方法,總是有一定的複發概率,這並不意味著拒絕對抗這種疾病。永遠記住息肉細胞退化的危險。
 [11]
[11]
手術後小心
取決於子宮手術方法,病理嚴重程度和手術類型(緊急或計劃),在子宮腔鏡檢查幫助下切除息肉後的 術後時期將以不同的方式進行。如果這項手術是預先計劃好的,那麼我是E. 所有必要的研究都進行了,沒有任何並發症,患者可以在第二天或在麻醉結束後離開診所。但這並不意味著她可以回到平常的生活,因為不符合某些要求可能會導致各種各樣的並發症。
那麼,在子宮息肉宮腔鏡檢查後你可以聽到什麼建議:
- 如果醫生認為有必要,他可以開抗炎和抗菌療法,但絕不能放棄。
- 當涉及到大面積的損傷或粘連時,患者還可以接受激素治療。這種治療將幫助子宮粘膜更快恢復而不會使粘連過程複雜化和息肉病復發。
- 荷爾蒙療法可以用於激素失衡,導致息肉的出現。治療方案可以包括正常激素和荷爾蒙避孕藥。儘管有增加體重的危險,但請帶上它們。
- 如果手術沒有對患者進行初步全面檢查而進行,且組織學材料未預先採集,則活檢將是遠端息肉。活檢結果在幾天后出現。有必要拿走它們並為將來拯救它們。如果分析證實了腫瘤(子宮癌),那麼緊急情況下的目的將成為子宮移除的額外手術將被指定。
- 現在在性方面。它應該被限制一段時間。主治醫師會告訴您需要多少次戒除傳統性行為(一周或一個月)。但我們必須記住,積極性生活的過早開始充滿了各種並發症,包括出血和身體感染。
- 醫生會在2-3週內建議您不要使用熱手術(日光浴室,浴缸,桑拿浴室,桑拿浴室,熱足浴盆),以免引發流血。
- 至於沖洗,在這種情況下,它們不相關,甚至是危險的。首先,沒有我們的幫助,子宮就能淨化自己。其次,不需要沖洗只會促進陰道有益菌群的沖洗和局部免疫力的減弱。第三,用過的設備和盤子的無菌性不足會導致身體從外部感染。醫生自己會說什麼時候這種治療和預防程序是必要的。
- 在重複宮腔鏡檢查前至少2週,也不可能使用陰道片劑,栓劑和衛生拭子。根據活檢結果和子宮內膜狀態估計,醫生可以取消一些限製或任命或提名額外的程序。
至於月度,他們的外觀可以預計在手術前的同一天。然而,在一些情況下,月經週期有輕微的變化(月經開始時間早於或晚於規定時間,但不超過一周),這不被視為病理學。該規範可被視為異常豐富的排泄,以及恢復期間月經持續時間的增加。後來一切都會調整,不受外界干擾。
另一件事是,如果每月的豐富開始像出血。在這個問題上最好趕快去看醫生,因為很難獨立地考慮規範和病理之間的界限。
現在許多年輕女性感興趣的問題是:子宮宮腔鏡檢查後懷孕何時會發生?坦率地說,一切都是純粹的個人。很明顯,在第一個月,當性別有限時,懷孕就不能進行。但在接下來的幾個月裡,這樣的結果並沒有被排除,因為設想子宮息肉宮腔鏡檢查的能力不會以任何方式影響。此外,許多婦女在頭六個月可能會懷孕,所有這一切都要歸功於宮腔鏡檢查。
但這裡有一個細微差別。早期妊娠可能會非常糟糕,因為粘液子宮需要時間才能完全康復,至少需要三個月。
如何預防意外懷孕?在荷爾蒙避孕的幫助下,應該指定一名醫生3到4個月。害怕這樣做並不是必要的,畢竟取消這些藥物只會增加由於反彈效應而構思孩子的機會。因此,消除息肉並增加荷爾蒙治療引起的懷孕機會,成為女性在不久的將來成為母親的真正機會,在手術前她只能夢想到這一點。
審查程序
儘管可能存在並發症和風險,但大多數關於子宮內息肉宮腔鏡檢查程序的評論都設定為正面。有些女性在閱讀有關手術的負面評論後發現,他們比他們應該更害怕。絕大多數病例的手術成功,無痛并且沒有危險的後果。
許多人最初害怕需要全身麻醉。即使沒有麻醉和過敏反應的相關風險,以及過量,並從他身上發散的過程,在較低伴有頭暈,噁心,嘔吐,頭痛和肌肉疼痛,背部疼痛。事實上,手術並沒有持續很長時間,所以幾乎沒有麻醉並發症,除了特別敏感的患者。
即使是在局部麻醉下取出息肉的患者,在手術過程中也沒有抱怨疼痛和不適。術後症狀表現為生殖器排泄物少,小腹部疼痛和下腹部不適,短期體溫升高對女性的擔憂不大,並且沒有後果。
控制宮腔鏡檢查顯示幾乎沒有並發症。是的,根據評論,息肉復發可以被認為是單一併發症,與手術本身無關。畢竟,隨後用激素藥物和增加全身和局部免疫力的藥物進行治療,導致病情穩定,移除後的息肉不再出現。
許多女性對提供給她們成為母親的機會感到滿意。在大多數情況下,妊娠5個月或更長時間後被診斷出來。但有些幸運的是甚至在此之前(3-4個月後,一旦子宮內膜完全恢復)就可以獲得陽性的妊娠試驗結果。
但在手術之前,許多女性甚至沒有期待這樣的奇蹟,認為自己無法重現新生活。而事實上,操作簡單,是平靜和相對低廉的成本,僅增加了那些喜悅誰仍然會談到他的肚子,和那些誰已經親眼看到了繼承人,並能夠將它應用到他的胸口。
很明顯,沒有負面反饋,沒有手術,甚至更多的全面的手術干預是無法做到的。但這樣的評論在很大程度上不是說治療效果不佳,而是在不同的診所工作的具體醫生和麻醉師缺乏專業性和不准確性。與他們在一起的是,女性將術中或術後出現的並發症聯繫起來。沒有人提到不遵守術後護理要求,這也可能對治療結果產生影響。
子宮息肉的宮腔鏡檢查是一種結合兩種類型的診斷和治療手段的過程,對於緊急手術非常方便。在觀察研究方案和手術過程時,切除息肉被認為是相當安全的,並且不會帶來任何特別的不適,特別是因為對器官的干預不是盲目的。醫生可以監測器械的任何移動情況和手術過程中出現的情況,這意味著幾乎不可能去除質量較差的息肉,特別是在激光開啟的情況下。可以肯定地說,這種方法具有未來和發展前景,而用這種方法去除息肉已經成為當今普通的醫療手段。


