發病
硬膜下血肿可因不同程度的头部创伤而发生。急性硬膜下血肿通常由严重的颅脑创伤引起,而亚急性和(尤其是)慢性硬膜下血肿通常由相对较轻的创伤引起。与硬膜外血肿不同,硬膜下血肿不仅发生在创伤侧,也发生在对侧(发生率大致相同)。
硬膜下血肿的形成机制各不相同。同侧损伤的硬膜下血肿形成机制在某种程度上类似于硬膜外血肿,即小面积的创伤性物质作用于静止或轻微运动的头部,导致脑局部挫伤以及损伤区域软脑膜或皮质血管破裂。
创伤部位对侧硬膜下血肿的形成,通常是由于脑组织移位造成的,这种移位发生在头部以较快的速度运动时,撞到一个巨大的静止或缓慢移动的物体(从较高处坠落、从行驶的车辆坠落到人行道上、与汽车、摩托车相撞、向后跌倒等)。在这种情况下,流入上矢状窦的所谓桥静脉会破裂。
即使没有直接接触头部创伤性因素,也可能发生硬膜下血肿。运动速度或方向的急剧变化(例如快速移动的交通工具突然停止、从高处坠落,脚部、臀部着地等)也可能导致大脑半球移位和相应静脉破裂。
此外,当大面积创伤性物质作用于固定的头部时,也可能出现对侧硬膜下血肿。此时,与其说是颅骨局部变形,不如说是脑部移位,常伴有流入矢状窦的静脉破裂(例如,原木撞击、坠落物体、雪块、汽车侧面撞击等)。硬膜下血肿的形成通常由多种机制同时引起,这解释了其双侧发病率较高的原因。
在某些情况下,硬膜下血肿是由于静脉窦直接受伤而形成的,当硬脑膜的完整性因其血管破裂而受到损害时,以及当皮质动脉受损时。
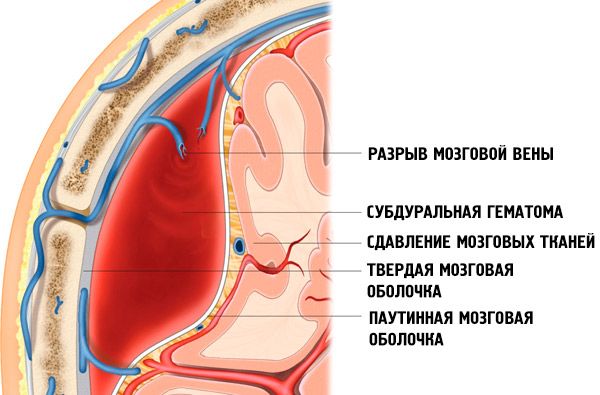
在亚急性和(特别是)慢性硬膜下血肿的发展中,继发性出血也起着重要作用,这种出血是由于营养不良、血管性水肿和血管性水肿因素影响下血管完整性被破坏而发生的。
症狀 硬膜下血肿
硬膜下血肿的症状极其多样。除了血肿的体积、出血来源、形成速度、出血部位、扩散等因素外,硬膜下血肿还可能比硬膜外血肿更容易合并严重的脑损伤;由于反冲击机制,硬膜下血肿通常为双侧发病。
临床表现包括脑部整体症状、局部症状和继发性脑干症状,这些症状是由脑组织受压和错位以及颅内高压引起的。通常,在损伤后会有一个所谓的“轻微”间隔,在此期间,硬膜下血肿的临床表现不会出现。硬膜下血肿的“轻微”间隔(扩大或消失)的持续时间差异很大——从几分钟或几小时(急性期)到几天(亚急性期)。在慢性病程中,这个间隔可能长达数周、数月甚至数年。在这种情况下,血肿的临床表现可能由多种因素引起:额外创伤、血压波动等。在合并脑挫伤的情况下,“轻微”间隔通常缺失。硬膜下血肿的意识状态波动性逐渐增强,比硬膜外血肿更明显。然而,有时患者会像硬膜外血肿一样突然陷入昏迷。
因此,在描述硬膜下血肿临床病程时经常描述的意识障碍的三阶段性质(受伤后原发性意识丧失、一段时间内的恢复和随后的反复丧失)可能不存在。
与硬膜外血肿不同,硬膜外血肿主要根据脑干类型出现意识障碍,而硬膜下血肿,特别是亚急性和慢性硬膜下血肿,根据皮质类型出现意识障碍,通常伴有幻想性、梦样、谵妄样状态,具有科尔萨科夫综合征特征的记忆力受损,以及“额叶精神”,对自身状况的批判性降低,自发性、欣快感、荒谬行为以及对盆腔器官功能控制受损。
硬膜下血肿的临床表现常伴有精神运动性躁动。硬膜下血肿患者癫痫发作的发生率略高于硬膜外血肿患者。全身性抽搐发作较为常见。
对于接触性硬膜下血肿患者来说,头痛几乎是持续性症状。除了脑膜样头痛(疼痛放射至眼球、后脑勺、眼球运动时疼痛、畏光等)以及叩击颅骨时出现的局部性疼痛外,伴有头部“爆裂”感的弥漫性高血压性头痛在硬膜下血肿患者中比在硬膜外血肿患者中更常见。硬膜下血肿患者头痛加剧期间常伴有呕吐。
约一半的硬膜下血肿病例可伴有心动过缓。与硬膜外血肿不同,硬膜下血肿的压迫综合征更常表现为眼底充血。慢性血肿患者可发现视盘充血、视力下降以及视神经盘萎缩。值得注意的是,由于伴有严重的脑挫伤,硬膜下血肿(尤其是急性硬膜下血肿)常伴有脑干疾病,表现为呼吸功能障碍、动脉高血压或低血压、早期高热、肌张力和反射球弥漫性改变。
与硬膜外血肿相比,硬膜下血肿通常以全身性脑部症状为主,而局灶性症状则相对广泛。然而,伴随的挫伤以及错位现象有时会导致该疾病的临床表现中出现各种症状的复杂关系。
硬膜下血肿的局灶性体征中,最重要的是单侧瞳孔散大,伴随瞳孔对光反应减弱或消失。半数病例(以及2/3的急性硬膜下血肿病例)出现硬膜下血肿同侧瞳孔散大,显著高于硬膜外血肿中类似表现的数量。血肿对侧瞳孔散大较少见,这是由于对侧半球挫伤或小脑幕开口处血肿对侧大脑脚受累所致。急性硬膜下血肿的典型症状为同侧瞳孔最大程度散大,伴随光反应消失。亚急性和慢性硬膜下血肿的瞳孔散大通常为中度且动态的,但无光反应消失。瞳孔直径的变化常常伴有同侧上眼睑下垂,以及眼球活动受限,这可能提示眼球运动病变的颅底根性起源。
与硬膜外血肿不同,急性硬膜下血肿中的锥体半综合征的诊断意义不如散瞳。在亚急性和慢性硬膜下血肿中,锥体症状的偏侧化作用增强。如果锥体半综合征达到深度轻瘫或瘫痪的程度,则通常是由于伴随的脑挫伤所致。当硬膜下血肿以“单纯型”出现时,锥体半综合征通常以反射消失、血肿对侧肢体肌张力略有升高和肌力中度下降为特征。硬膜下血肿中第七脑神经功能缺损通常具有类似症状。
硬膜下血肿中,锥体半侧综合征比硬膜外血肿更常见,因为伴随脑挫伤或脱位。脑干反流侵犯导致的脱位性偏瘫症状迅速显著减轻,以及脑挫伤引起的半侧综合征相对稳定,有助于鉴别病因。还应记住,锥体半侧综合征和其他局灶性症状的双侧性可能是由于硬膜下血肿位于双侧所致。
对于硬膜下血肿,局灶性癫痫形式的刺激症状通常出现在血肿对面的身体一侧。
当硬膜下血肿位于优势半球时,通常会检测到言语障碍,最常见的是感觉障碍。
感觉障碍的发生率远低于锥体束症状,但在硬膜下血肿中发生率仍高于硬膜外血肿,其特征不仅包括痛觉减退,还包括表观感觉障碍。硬膜下血肿,尤其是慢性硬膜下血肿,锥体外系症状的发生率相对较高。这些症状表现为肌肉张力的可塑性改变、全身僵硬和动作迟缓、口腔自动反射和抓握反射。
哪裡受傷了?
你有什麼煩惱?
形式
硬膜下血肿发展速度比硬膜外血肿慢这一观点长期以来在文献中占据主导地位。目前已证实急性硬膜下血肿的发展速度往往不亚于硬膜外血肿。硬膜下血肿根据病程分为急性、亚急性和慢性。急性血肿包括颅脑损伤后第 1-3 天出现脑压迫症状的血肿,亚急性血肿在第 4-10 天出现脑压迫症状的血肿,以及损伤后 2 周或更长时间出现的慢性硬膜下血肿。非侵入性可视化方法表明,这些术语非常有条件,但分为急性、亚急性和慢性硬膜下血肿仍然有其临床意义。
急性硬膜下血肿
约一半的急性硬膜下血肿病例在受伤后12小时内出现脑压迫症状。急性硬膜下血肿的临床表现主要有三种类型,需加以区分。
 [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
经典版本
经典型很少见。其特征是意识状态的三个阶段变化(受伤时的主要丧失、延长的“轻度”间隔以及继发性意识关闭)。
较轻度颅脑损伤(轻度或中度脑挫伤)时,可出现短暂的意识丧失,恢复过程中仅出现中度昏迷或其症状。
清醒期持续10-20分钟至数小时,偶尔持续1-2天,患者会主诉头痛、恶心、头晕和失忆。即使周围环境行为和定向能力正常,患者仍会感到快速疲惫,智力和记忆过程也会减慢。清醒期如果出现局部神经系统症状,通常较为轻微且弥漫。
随后,昏睡加重,出现嗜睡或精神运动性躁动。患者出现不适,头痛急剧加剧,并反复呕吐。局灶性症状,如同侧瞳孔散大、对侧锥体束功能不全和感觉障碍,以及其他较大皮质区功能障碍,变得更加明显。除意识丧失外,还会出现继发性脑干综合征,表现为心动过缓、血压升高、呼吸节律改变、双侧前庭眼球运动和锥体束功能障碍以及强直性抽搐。
带有已消除“光”间隙的选项
这种变体很常见。硬膜下血肿通常伴有严重的脑挫伤。原发性意识丧失常达到昏迷程度。脑组织原发性损伤会导致局部和脑干症状。之后,意识部分恢复,通常昏迷深度加深。在此期间,生命功能障碍有所减轻。昏迷苏醒的患者有时会出现精神运动性躁动和寻找镇痛体位的症状。通常可出现头痛,并出现脑膜症状。一段时间后(从几分钟到1-2天),消失的“浅”意识状态被反复的意识丧失所取代,直至昏迷或昏迷,同时生命功能障碍加深,并出现前庭眼球运动障碍和去大脑强直。随着昏迷的进展,血肿引起的局灶性症状逐渐加重,尤其会出现单侧瞳孔散大或加剧,偏瘫加重,有时可出现癫痫发作。
无“光”间隙的选项
无“轻度”间歇的变体很常见,通常伴有多处严重脑损伤。从受伤到手术或死亡,患者处于昏迷状态(更常见的是昏迷),并没有经历任何显著的积极变化。
亚急性硬膜下血肿
亚急性硬膜下血肿与急性血肿不同,其特征是压迫综合征发展相对缓慢,“清除”间隔时间明显延长。因此,亚急性硬膜下血肿通常被视为脑震荡或脑损伤,有时也被视为非创伤性疾病(例如流感、脑膜炎、自发性蛛网膜下腔疾病、酒精中毒等)。尽管亚急性硬膜下血肿通常形成较早,但其危及生命的临床表现通常出现在损伤后3天。损伤的严重程度通常低于急性血肿。在大多数情况下,亚急性硬膜下血肿伴有相对较轻的头部损伤。
亚急性硬膜下血肿的意识改变通常以三相形式出现,远比急性血肿更具特征性。大多数患者最初的意识丧失持续时间为几分钟至一小时。随后的“轻度”意识丧失期可持续长达两周,并表现为更为典型的意识扩展。
在“轻度”昏迷期间,受害者意识清醒,或仅出现昏迷症状。生命机能不受影响,即使出现血压升高和心动过缓,也并不严重。神经系统症状通常轻微,有时甚至仅表现为单一症状。
受害者二次意识丧失的动态是多种多样的。
有时,意识会在不同程度的昏迷范围内出现波浪式波动,有时甚至会发展为昏迷。在其他情况下,继发性意识丧失会逐渐发展:更常见的情况是,在数小时或数天内逐渐丧失意识,较少见的是,患者会突然陷入昏迷。同时,在硬膜下血肿患者中,随着其他脑部压迫症状的加重,也会出现长期意识障碍,但程度较轻,处于中度昏迷范围内。
亚急性硬膜下血肿可能会出现精神变化,表现为对自身病情的批判态度降低、时间和地点定向障碍、欣快感、不当行为和冷漠-无法行动现象。
亚急性硬膜下血肿常表现为头痛诱发的精神运动性躁动。由于患者接触性接触,头痛加剧比急性硬膜下血肿更明显,并成为其主要症状。除了呕吐、心动过缓和动脉高血压外,眼底充血也是压迫综合征诊断的重要组成部分。眼底充血通常最初发生在血肿侧。
亚急性硬膜下血肿的躯干症状远少于急性血肿,且几乎总是继发于压迫性病因。在偏侧体征中,最显著的是同侧瞳孔散大和对侧锥体功能不全,这些症状在观察中出现或加重。需要注意的是,在临床总体失代偿期,血肿对侧也可能出现瞳孔散大。亚急性硬膜下血肿的锥体半球综合征通常表现为中度,且远少于急性血肿,且为双侧。由于患者就诊方便,几乎总能发现局灶性半球症状,即使这些症状较为轻微,或仅表现为敏感性障碍、视野障碍以及高级皮质功能障碍。当血肿位于优势半球时,一半的病例会出现失语症。一些患者会在身体对侧出现局灶性癫痫发作。
慢性硬膜下血肿
如果硬膜下血肿在脑外伤后14天或以上才被发现或切除,则被认为是慢性的。然而,其主要特征并非确认期本身,而是包膜的形成,该包膜赋予血肿与脑组织共存一定的自主性,并决定了所有后续的临床和病理生理动态。
診斷 硬膜下血肿
硬膜下血肿的诊断往往需要克服其临床表现和病程的多样性所带来的困难。在硬膜下血肿未伴有严重脑损伤的情况下,其诊断基于意识的三个阶段变化:受伤时最初的意识丧失、“清醒”期以及脑部受压引起的反复意识丧失。
如果脑压迫进展相对缓慢,临床表现伴随弥漫性爆发性头痛、“额叶”型精神变化和精神运动性躁动等症状,则有理由怀疑存在硬膜下血肿。损伤机制也可能倾向于以下结论:头部受到钝器打击(通常击中枕骨、额叶或矢状面)、头部受到重物撞击或运动速度急剧变化,这些情况与其说是局部压迫,不如说是脑组织在颅腔内移位,可能导致桥静脉破裂,并在创伤部位对侧形成硬膜下血肿。
在识别硬膜下血肿时,应考虑到全身性脑部症状通常多于局部性症状,尽管两者的比例各不相同。孤立性硬膜下血肿的局部性症状(相对较软、发病率高且常为双侧)有助于诊断。半球症状的特征可间接支持硬膜下血肿的诊断。硬膜下血肿更容易出现感觉障碍。颅底症状(其中,首先是同侧瞳孔散大)通常比硬膜外血肿更明显。
对于伴有严重脑损伤的患者,当“清醒”期缺失或消失时,硬膜下血肿的诊断尤其困难。如果患者处于昏迷或昏迷状态,则心动过缓、血压升高、癫痫发作等症状应考虑脑压迫的可能性。呼吸功能障碍、高热、反射性上视麻痹、去大脑强直、双侧病理体征以及其他脑干病变的出现或恶化趋势均支持脑压迫可能由血肿引起。
发现枕骨、额骨或矢状面的创伤痕迹(尤其是在已知损伤机制的情况下),临床表现(出血、脑脊液从鼻腔、耳部流出或鼻漏)以及颅底骨折的X线征象,可以大致确诊为硬膜下血肿。对于其侧位诊断,应首先考虑瞳孔散大侧。
硬膜下血肿与硬膜外血肿不同,颅骨造影结果并不那么具有特征性,对局部诊断也不那么重要。在急性硬膜下血肿中,经常会发现颅底骨折,通常延伸到中部和后部,较少见的是延伸到前颅窝。可以检测到颅底和颅顶骨骼的组合损伤。孤立地发生颅顶骨骼骨折的情况较少见。如果在急性硬膜下血肿中发现颅顶骨骼损伤,那么损伤通常很广泛。应该考虑到,与硬膜外血肿不同,硬膜下血肿的骨损伤通常位于血肿的对侧。一般而言,三分之一的急性硬膜下血肿患者没有骨损伤,而三分之二的亚急性硬膜下血肿患者没有骨损伤。
线性回声可通过揭示压迫大脑的创伤基质的侧向性来促进对硬膜下血肿的识别。
在直接影像学检查中,硬膜下血肿的脑血管造影通常以“边界”症状为典型特征,即镰状无血管区,呈条带状,宽度不一。“边界”或多或少均匀地取代了受压半球的血管分布,从颅顶开始,沿着矢状缝到颅底的长度方向,这在额平面影像中可见。需要注意的是,“边界”症状通常在毛细血管期或静脉期表现得更为清晰。大脑前动脉的移位也是其特征性表现。对于凸面硬膜下血肿,侧位血管造影结果不太明显。然而,对于位于半球间裂的硬膜下血肿,侧位影像也具有说服力:它们可以显示胼胝体周围动脉向下受压。
CT 和 MRI 在识别硬膜下血肿以及明确其位置、大小和对大脑的影响方面起着决定性的作用。
CT扫描上的急性硬膜下血肿通常以均匀密度增加的新月形区域为特征。
在大多数情况下,硬膜下血肿会扩散至整个或大部分大脑半球。硬膜下血肿常为双侧性,并延伸至纵裂和小脑幕。急性硬膜外血肿的吸收系数高于硬膜下血肿的密度,因为后者混有脑脊液和/或碎屑。因此,急性和亚急性硬膜下血肿的内缘可能轮廓不清,其形状与脑下层的表面起伏相似。硬膜下血肿的异常定位(例如,位于纵裂、小脑幕上方或下方、中颅窝底部)比凸面血肿更为罕见。
随着时间的推移,由于血肿内容物的液化和血液色素的分解,其密度逐渐降低,这使诊断变得困难,特别是在改变的血液和周围脑物质的吸收系数相同的情况下。硬膜下血肿在1-6周内变为等密度。然后根据继发性体征进行诊断,例如凸面蛛网膜下腔沟的压缩或内侧移位,同侧侧脑室的狭窄以及中线结构的错位。等密度期之后是密度降低期,在此阶段溢出血液的吸收系数接近脑脊液的密度。硬膜下血肿会出现沉积现象:由于高密度血液成分的沉积,血肿下部呈高密度,而上部呈等密度或低密度。
硬膜下血肿的断层扫描主要显示颅内储备空间减少的征象:脑室系统狭窄、凸侧蛛网膜下腔受压、脑底池中度至重度变形。中线结构明显移位,可伴有脱位性脑积水,并伴有蛛网膜下腔受压。当血肿位于颅后窝时,可发生急性闭塞性脑积水。
去除硬膜下血肿后,脑室系统、脑底池和蛛网膜下腔的位置和大小恢复正常。
在 MRI 图像上,急性硬膜下血肿可能由于缺乏高铁血红蛋白而具有较低的图像对比度。在 30% 的病例中,慢性硬膜下血肿在 T1 加权断层图像上呈现低信号或等信号,但几乎所有病例在 T2 模式下都以信号强度增加为特征。在亚急性或慢性硬膜下血肿反复出血的情况下,其结构不均匀性尤为明显。慢性血肿的包膜通常会密集地积聚造影剂,这使得它们能够与水瘤和蛛网膜囊肿相区别。MRI 可以成功检测 CT 上等信号的硬膜下血肿。MRI 对平面硬膜下血肿也具有优势,尤其是当血肿进入大脑半球间裂或向基底延伸时。
治療 硬膜下血肿
硬膜下血肿的治疗可分为保守治疗和手术治疗。治疗方案的选择取决于血肿的体积、发展阶段以及患者的病情。
硬膜下血肿的手术治疗
手术治疗的绝对适应症如下。
- 急性硬膜下血肿导致脑组织受压移位。受伤后必须尽快进行手术。越早清除硬膜下血肿,疗效越好。
- 亚急性硬膜下血肿,伴有局部症状和/或颅内高压体征增加。
在其他情况下,手术决定是根据临床和放射学数据的组合做出的。
急性硬膜下血肿的手术治疗技术
开颅手术通常适用于彻底清除急性硬膜下血肿并进行可靠止血。骨性钻孔的大小和位置取决于硬膜下血肿的范围和相关实质损伤的位置。当硬膜下血肿合并额叶和颞叶极基底部挫伤时,钻孔窗口的下缘应达到颅底,其他边缘应与硬膜下血肿的大小和位置相对应。如果脑挤压灶处持续出血,清除血肿有助于止血。如果脑移位迅速增加,开颅手术应首先进行钻孔,通过该钻孔可以快速抽吸部分硬膜下血肿,从而减轻脑压迫程度。然后应迅速进行开颅手术的其余阶段。然而,在比较最初使用钻孔“快速”清除硬膜下血肿的患者组和立即进行骨塑料钻孔的患者组的死亡率时,没有发现显著差异。
如果发生硬膜下血肿,则紧张的、发绀的、无搏动的或搏动微弱的硬脑膜会通过钻孔窗口突出。
如果硬膜下血肿侧额叶和颞叶同时存在极基部挫伤,则最好以弧形方式打开硬膜,使基部朝向基部,因为在这些情况下,出血源通常是挫伤灶区域的皮质血管。如果硬膜下血肿位于凸侧-旁矢状面,则可将基部朝向上矢状窦打开硬膜。
如果存在脑内血肿和挤压性病灶,可通过冲洗和轻柔抽吸去除血凝块和脑碎屑。止血可通过双极电凝、止血海绵或纤维蛋白-凝血酶粘合剂进行。缝合硬脑膜或其整形手术后,可将骨瓣复位并用缝线固定。如果发生脑组织脱垂至颅骨钻孔缺损处,则需切除并保留骨瓣,即通过颅骨减压钻孔术完成手术。
手术策略上的错误包括:通过小切除窗清除硬膜下血肿而未缝合硬脑膜。这虽然可以快速清除硬膜下血肿的主要部分,但却可能导致脑组织脱垂至骨窗内,从而压迫凸静脉、静脉回流受阻以及脑水肿加重。此外,如果通过小钻孔窗清除硬膜下血肿后出现脑水肿,则无法修复出血源并进行可靠的止血。
硬膜下血肿的药物治疗
硬膜下血肿患者意识清楚,血肿厚度不超过10毫米,中线结构移位不超过3毫米,脑基底池没有受压,通常不需要手术干预。
对于处于昏迷或昏迷状态的患者,神经系统状态稳定,无脑干受压征象,颅内压不超过25mmHg,硬膜下血肿量不超过40ml,可在动态临床、CT、MRI检查监测下进行保守治疗。
扁平硬膜下血肿通常在一个月内吸收。在某些情况下,血肿周围会形成包膜,血肿会转变为慢性血肿。如果在动态观察中发现硬膜下血肿逐渐转变为慢性血肿,并伴有患者病情恶化或头痛加剧、眼底充血,则需要进行闭式外引流手术干预。
預測
急性硬膜下血肿的预后通常不如急性硬膜外血肿。这是因为硬膜下血肿通常伴有原发性重度脑损伤,并伴有脑组织快速移位和脑干结构受压。因此,尽管现代诊断方法已得到推广,但急性硬膜下血肿的死亡率仍然相对较高,幸存者中严重残疾的病例也不少。
硬膜下血肿的发现和清除速度对预后也至关重要。伤后4-6小时内接受手术的患者,其手术治疗效果明显优于其他时间接受手术的患者。随着硬膜下血肿体积的增大,以及患者年龄的增加,其对预后的影响也越来越大。
硬膜下血肿的不良预后还与颅内高压和脑缺血有关。最近的研究表明,这些缺血性疾病可以通过快速解除脑压迫来逆转。重要的预后因素包括脑水肿,而脑水肿通常在急性硬膜下血肿清除后进展。


