流行病學
扁平苔藓在普通人群中的总患病率约为0.1 - 4%。女性发病率高于男性,比例为3:2,大多数患者在30至60岁之间确诊。
 [ 2 ]
[ 2 ]
原因 红色鳞状扁平苔藓
發病
典型扁平苔藓的特征性体征包括:角化过度,伴有不均匀的颗粒增生,棘层肥厚,表皮基底层空泡性营养不良,真皮上部弥漫性条带状浸润,紧邻表皮,其下边界因浸润细胞而“模糊”。可见胞吐。在真皮深层可见扩张的血管和血管周围浸润,主要由淋巴细胞组成,其中包括组织细胞、组织嗜碱性粒细胞和噬黑素细胞。在陈旧性病灶中,浸润密度较低,主要由组织细胞组成。
疣状或肥厚性扁平苔藓的特征是角化过度,伴有大量角质栓、颗粒增生、明显的棘层肥厚和乳头状瘤病。与典型扁平苔藓类似,真皮上层可见弥漫性条带状淋巴细胞浸润,这些浸润深入表皮,使表皮下边界模糊不清。
毛囊型扁平苔藓的特征是毛囊口急剧扩大,充满大量角质栓塞。通常没有毛发。颗粒层增厚,毛囊下极有密集的淋巴细胞浸润。淋巴细胞渗透到毛发上皮鞘,仿佛抹去了毛发上皮鞘与真皮之间的界限。
萎缩型扁平苔藓的特征是表皮萎缩,上皮增生平滑。颗粒增生和角化过度的表现不如常见类型强烈。真皮内条带状浸润很少见,更多见于血管周围或融合,主要由淋巴细胞组成,真皮下切片可见组织细胞增生。尽管存在一定难度,但始终可以发现浸润细胞使基底层下边界“模糊”的区域。有时,在浸润细胞中可发现大量细胞质中含有色素的噬黑素细胞,这是一种色素性浸润。
类天疱疮型扁平苔藓的主要特征是表皮萎缩,表皮增生平滑,但几乎总是伴有角化过度和肉芽肿。真皮层中可见少量淋巴细胞浸润,常位于血管周围,并混有大量组织细胞。在某些区域,表皮会从真皮层剥离,形成裂纹或相当大的水疱。
珊瑚状扁平苔藓的特征是血管增多,周围可见局灶性淋巴细胞浸润。角化过度和颗粒增生表现较不明显,有时可出现角化不全。在表皮增生的个别区域,常可见基底层下边界“模糊”,细胞呈空泡状。
粘膜扁平苔藓病变的组织学表现与上述类似,但没有颗粒层增生和角化过度,角化不全更为常见。
扁平苔藓的组织发生
在该疾病的发展过程中,表皮基底层的细胞毒性免疫反应尤为重要,因为活化的细胞毒性T淋巴细胞在浸润细胞中占主导地位,尤其是在长期存在的细胞中。表皮中的朗格汉斯细胞数量显著增加。RG Olsen等人(1984)利用间接免疫荧光反应,在表皮的棘层和颗粒层中均发现了扁平苔藓的特异性抗原。在对C. Prost等人(19-5)的类天疱疮进行免疫电子显微镜研究中,他们发现在病变大疱周围带的基底膜层中存在IgG和补体C3成分的沉积,类似于大疱性类天疱疮,但与后者不同的是,它们不在膀胱顶,而是在沿膀胱底部的基底膜带。该疾病的家族性病例表明遗传因素可能发挥了作用,扁平苔藓与某些 HLA 组织相容性抗原可能存在关联也支持了这一点。
扁平苔藓的组织病理学
组织学上,特征性表现为角化过度,颗粒层增厚,角质透明细胞增多,棘层肥厚不均匀,基底层细胞空泡变性,真皮乳头层弥漫条状浸润,由淋巴细胞(较少见)组成 - 组织细胞、浆细胞和多形核白细胞,紧邻表皮,浸润细胞渗透到表皮(胞吐)。
症狀 红色鳞状扁平苔藓
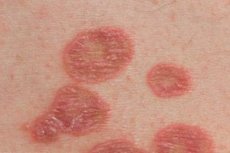
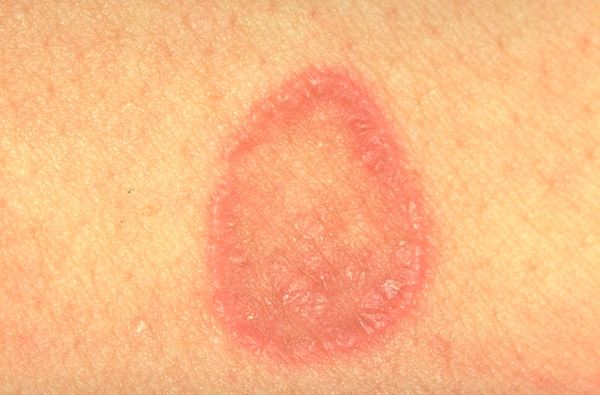
该病常发生于成人,尤其是女性。扁平苔藓的典型特征是皮疹呈单形性(直径1至3毫米),呈红紫色多边形丘疹,中央有脐状凹陷。较大丘疹表面可见Wickham网状结构(乳白色或灰色斑点和条纹,为不均匀颗粒的表现),用植物油润滑丘疹时清晰可见。丘疹可融合成斑块、环状、花环状,并呈线状分布。在皮肤病急性期,可观察到阳性Koebner现象(皮肤创伤区域出现新的皮疹)。皮疹通常局限于前臂屈肌表面、腕关节、下背部、腹部,但也可能出现在皮肤的其他部位。有时,该病灶会扩散,直至发展为全身性红皮病。皮疹消退通常伴有色素沉着。黏膜病变可能单独存在(口腔、生殖器),也可能与皮肤病变合并存在。丘疹呈白色,呈网状或线状,且不超过周围黏膜的水平。黏膜病变也可表现为疣状、糜烂性溃疡状。
甲板受损,表现为纵向沟壑、凹陷、区域性浑浊、纵向裂开和甲剥离。患者主观上可感到剧烈、有时难以忍受的瘙痒。
形式
该疾病有几种临床形式:
- 大疱性,其特征在于在丘疹表面或在皮肤和粘膜上的扁平苔藓的典型表现背景下形成具有浆液性出血性内容物的水疱;
- 环状,其中丘疹以环的形式聚集,通常具有中央萎缩区;
- 疣状,皮疹通常位于下肢,以密集的疣状斑块为特征,颜色为蓝红色或棕色。此类病变对治疗的抵抗力很强;
- 糜烂性溃疡,最常发生于口腔黏膜(面颊、牙龈)和生殖器,表现为疼痛性糜烂和形状不规则的溃疡,底部呈红色天鹅绒状。其他皮肤部位可见典型的丘疹。糖尿病和高血压患者更易发病;
- 萎缩性,表现为萎缩性改变,伴有典型的扁平苔藓病灶。在皮肤成分(尤其是斑块)消退后,可能出现继发性皮肤萎缩;
- 色素沉着,表现为在丘疹形成之前出现的色素斑,最常影响面部和上肢;
- 线性,以线性病变为特征;
- 银屑病,表现为丘疹和斑块,上面覆盖着银白色的鳞片,就像牛皮癣一样。
扁平苔藓的常见形式以多边形轮廓的小而有光泽的丘疹为特征,红紫色,中央有脐窝,主要位于四肢,躯干的屈肌表面,口腔,生殖器粘膜上,通常以环状,花环状,半弧形,线状和带状疱疹样病灶的形式聚集。在口腔粘膜中,除了典型的皮疹外,还要注意渗出性充血性,糜烂性溃疡性和大疱性皮疹。丘疹表面的脱皮通常不明显,鳞屑难以分离,偶尔观察到牛皮癣状脱皮。用植物油润滑结节后,可以在其表面发现网状图案(Wickham网)。经常会遇到指甲的变化,表现为纵向条纹和甲板裂缝。在该过程的活跃阶段,会观察到阳性的 Koebner 症状,并且通常会出现不同强度的瘙痒。
该病程呈慢性,仅在少数病例中观察到急性发病,有时表现为多形性皮疹,融合成大面积病灶,直至红皮病。如果病灶长期存在,尤其是局限于粘膜、疣状和糜烂性溃疡,则可能发展为癌症。扁平苔藓和盘状红斑狼疮的合并症已有报道,病灶主要位于四肢远端,并伴有两种疾病的组织学和免疫形态学特征。
疣状或肥厚性扁平苔藓较少见,其临床特征为边界清晰的斑块,表面呈疣状,角化过度明显,明显隆起于皮肤表面,并伴有小腿前外侧剧烈瘙痒,手部和其他皮肤部位较少见。这些病变周围以及口腔黏膜上可出现典型的扁平苔藓皮疹。
营养形式与前一种形式的不同之处在于病变表面存在乳头状瘤状生长。
毛囊型或尖型皮疹的特征是出现尖锐的毛囊结节性皮疹,表面有角质栓,可能会出现萎缩和秃顶,尤其是当皮疹局限于头部时(Graham-Little-Piccardi-Lassuer 综合征)。
萎缩型皮疹的特征是退化部位出现萎缩,皮疹主要呈环状。沿萎缩部位边缘可见保留的棕蓝色环状浸润。
类天疱疮是扁平苔藓中最为罕见的一种,其临床特征为出现内容透明的水疱性大疱,通常伴有瘙痒。大疱性皮损位于丘疹和斑块性皮损区域,也可在红斑或临床健康皮肤的背景下出现。该类型也可能为副肿瘤。
珊瑚状扁平苔藓非常罕见,临床特征为皮疹,主要出现在颈部、肩胛带、胸部和腹部,皮疹呈大片扁平丘疹,呈珠状、网状或条纹状。在这些病灶周围可观察到典型的皮疹,通常伴有色素沉着。AN Mehregan 等人(1984 年)并不认为这种类型是扁平苔藓的一种变体。他们认为,这可能是皮肤对创伤的异常反应,表现为线性增生性瘢痕的形成。
“慢性苔藓样角化病”由MN Margolis等人(1972年)描述,其表现为头皮和面部出现类似脂溢性皮炎的皮疹,以及四肢皮肤出现苔藓样角化过度丘疹,被认为是扁平苔藓的一种变体,其临床症状与珊瑚型扁平苔藓相似。角化过度病变有三种类型,大多数患者均有发现:
- 线状、苔藓状和疣状;
- 黄色角化病变和
- 略微凸起的丘疹,有角质栓。
手掌和足底常受累,表现为弥漫性角化病和个别角化过度性丘疹;有时指甲也会受累,指甲会变厚、变黄,表面出现纵脊。根据AN Mehregan等人(1984)的研究,这种临床表现并非珊瑚状地衣,而是疣状红色扁平地衣。
溃疡型扁平苔藓也非常罕见。溃疡性病变疼痛,尤其在下肢局部出现时,病变面积较小,边缘浸润,颜色呈红蓝色。同时,扁平苔藓的典型皮疹也可出现在皮肤其他部位。
色素性扁平苔藓可能表现为形态学上典型的结节性病变,但颜色为棕褐色,色素沉着灶弥漫,类似于异色性皮肤病的改变,结节性皮疹几乎难以察觉。在某些情况下,口腔黏膜上会出现典型的扁平苔藓症状。一些作者认为,持续性异色性红斑或“灰皮病”是色素性扁平苔藓的一种变体,临床表现为多发性灰白色斑点,主要出现在颈部、肩部和背部,无主观感觉。
亚热带型主要见于中东地区,其特征为色素沉着的环状皮损,主要发生在身体暴露部位。瘙痒不明显或无瘙痒,指甲和头皮很少受到影响。
扁平苔藓通常呈慢性病程。黏膜上的病变消退速度比皮肤上的慢。长期存在的肥厚性、糜烂性溃疡性病变可转化为鳞状细胞癌。
 [ 7 ]
[ 7 ]
需要檢查什麼?
需要什麼測試?
誰聯繫?
治療 红色鳞状扁平苔藓
治疗取决于疾病的患病率、严重程度、临床表现以及伴随症状。常用药物包括:神经系统药物(溴、缬草、益母草、硒、赛达克森等)、欣格明类药物(德拉吉、普拉克皮等)、抗生素(四环素类)、维生素(A、C、B、PP、B1、B6、B22)。对于广泛型和重症病例,可使用芳香族维甲酸(新奥替加松等)、皮质类固醇激素、光化学发光疗法(PUVA)治疗(Re-PUVA 治疗)。
外用止痒剂(麻醉药、薄荷醇的混悬液)、含皮质类固醇激素的软膏(elokom、betnovate、dermovate等),通常在封闭敷料下使用;疣状病变用欣加明或双丙甘醇注射;治疗粘膜时,用1%的地布诺尔软膏,用鼠尾草、洋甘菊、桉树浸液漱口。


