流行病學
感染宿主和传染源是患有扁桃体炎、猩红热和其他临床类型的呼吸道链球菌感染的患者,以及健康的A组链球菌携带者。患者在发病前三周内对其他人最危险。A组链球菌携带者在人群中普遍存在(占健康人群的15-20%);许多携带者会在很长一段时间内(数月甚至数年)排出病原体。
猩红热通过气溶胶(空气传播)和接触(食物和家庭接触)传播。感染是通过与病人或带菌者密切、长期接触而发生的。
人类对猩红热的天然易感性较高。猩红热发生在缺乏抗毒性免疫力的个体,感染产红毒素的链球菌菌株(A、B、C型)时。感染后免疫力具有特异性;当感染其他血清型的A型链球菌时,可能再次感染。
猩红热广泛传播,但在温和寒冷的地区更为常见。1994年至2002年,大多数病例为儿童(96.4%)。城市人口中猩红热的发病率明显高于农村居民。猩红热长期和每月发病的总体水平和动态主要取决于有组织群体中学龄前儿童的发病率。每年,在托儿所的儿童比在家长大的儿童发病率高3-4倍。这种差异在生命头两年的儿童群体中最为明显(6-15次),而在3-6岁的儿童中则不太明显。在这些群体中,健康携带者的比例最高。在托儿所中,猩红热疫源地中出现一例病例的比例为85.6%。
猩红热发病具有明显的秋冬春三季特征。季节性发病率占全年病例的50%-80%。发病率最低的时期是7月至8月,最高的时期是11月至12月和3月至4月。猩红热发病率的季节性上升取决于有组织团体的组建或更新及其规模。根据团体的规模、组建和运作方式(大型儿童游乐中心、军事单位等),链球菌感染的发病率通常在团体成立后11-15天开始上升,最高发病率出现在团体成立后30-35天。在学龄前儿童机构中,发病率通常在4-5周后开始上升,最高发病率出现在团体成立后的第7-8周。在每年更新一次的有组织团体中,猩红热发病率通常出现单次季节性上升。如果团体更新两次,则发病率会呈双倍季节性上升,这在军事组织中尤为常见。
猩红热流行病学的特点是发病率呈现周期性上升和下降。除了2-4年的间隔期外,有时还会观察到更长的时间间隔(40-45年),随后病例数显著增加。通常情况下,每百年会出现三次较大的发病率上升和下降周期。近年来,发病率已达到间歇期特有的最低值(每10万人口50-60人)。
根据NI Nisevich(2001)的研究,抗生素的发现及其广泛使用对20世纪中期猩红热的病程和结果产生了重大影响。
20 世纪猩红热病程的演变取决于所提供的治疗方法
年 |
并发症,% |
死亡率,% |
治疗 |
1903 |
66 |
22.4 |
有症状 |
1910 |
60 |
13.5 |
- |
1939 |
54 |
4.3 |
磺胺类药物 |
1940 |
54 |
2,3 |
磺胺类药物 |
1945 |
53 |
0.44 |
严重类型的青霉素治疗 |
1949 |
28.7 |
0 |
对所有患者均进行青霉素治疗 |
1953 |
4.4 |
0 |
所有患者必须接受青霉素治疗并同时预订病房 |
發病
病原体经咽喉黏膜和鼻咽黏膜进入人体;少数情况下,可通过生殖器黏膜或破损皮肤(颊外猩红热)感染。细菌黏附处可形成炎性坏死灶。感染性中毒综合征的发生是由于红细胞毒素(迪克氏毒素)进入血液,以及链球菌细胞壁肽聚糖的作用。毒血症导致全身器官(包括皮肤和黏膜)小血管普遍扩张,并出现特征性皮疹。由于感染过程中抗毒抗体的产生和积累以及它们与毒素的结合,中毒症状减轻,皮疹逐渐消失。同时,出现中度血管周围浸润和真皮水肿的体征。表皮被渗出液浸润,表皮细胞角化,导致猩红热皮疹消退后出现皮肤剥落。手掌和足底表皮厚层出现大片剥落,这可以通过这些区域角化细胞之间保留的牢固连接来解释。
链球菌细胞壁成分(A组多糖、肽聚糖、M蛋白)和细胞外产物(链球菌溶血素、透明质酸酶、DNA酶等)可引起DTH反应、自身免疫反应、免疫复合物的形成和固定、止血系统紊乱。在许多情况下,它们可被认为是心肌炎、肾小球肾炎、动脉炎、心内膜炎和其他免疫病理并发症的病因。病原体从口咽粘膜的淋巴管通过淋巴管进入区域淋巴结,并在那里积聚,伴有炎症反应,出现坏死灶和白细胞浸润。随后的菌血症可导致微生物进入各个器官和系统并在其中形成化脓性坏死过程(化脓性淋巴结炎,中耳炎,颞区骨组织病变,硬脑膜,颞窦等)。
症狀 猩红热
猩红热的潜伏期为1-10天(通常为2-4天)。猩红热按类型和严重程度分类。猩红热的典型症状是发热中毒综合症,咽喉痛和皮疹。非典型猩红热包括出血性、咽外性(烧伤,伤口,产后)以及最严重的类型 - 出血性和高毒性。根据严重程度,可区分为轻度,中度和重度。猩红热的典型症状首先是急性起病。在某些情况下,在疾病的最初几个小时内,体温就会升高,出现寒战,虚弱,不适,头痛,心动过速,有时还会出现腹痛和呕吐。在疾病的最初几天,患者发高烧,兴奋,欣快,活跃,或者相反,呆滞,冷漠,昏睡。应该强调的是,在猩红热的现代病程中,体温可能会降低。
患者最初会主诉吞咽时出现咽喉痛症状。检查发现扁桃体、弓、悬雍垂、软腭和咽后壁弥漫性亮色充血(“咽炎”)。充血程度比普通卡他性扁桃体炎更明显,且在黏膜与硬腭交界处界限分明。
可能出现滤泡性或腔隙性扁桃体炎:肿大、严重充血和松动的扁桃体上出现粘脓性、纤维素性或坏死性斑块,这些斑块呈分散的小块状,或较少见的深而广泛的病灶。同时还会出现区域性淋巴结炎:颈前淋巴结肿大,触诊时疼痛。舌苔呈灰白色斑块状,病程第4-5天消退,舌色呈鲜红色,略带覆盆子色(“覆盆子舌”);舌乳头肥大。猩红热重症病例的嘴唇也会出现类似的“覆盆子”色。此时,扁桃体炎症状开始消退,但坏死性斑块消失的速度要慢得多。心血管系统方面,心动过速的诊断依据是血压适度升高。
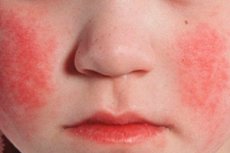
猩红热皮疹在发病第1-2天出现,以皮肤充血为背景。皮疹是本病的重要诊断体征。起初,皮疹在面部、颈部和上身皮肤上出现小点状物,随后迅速蔓延至四肢屈侧、胸腹两侧、大腿内侧。在许多情况下,白色皮肤划痕征清晰可见。猩红热的重要体征是皮疹增厚,在自然皱褶处(例如肘部、腹股沟(帕斯蒂亚征)和腋窝区域)出现深红色条纹。有时,会出现大量融合的小点状物,形成连续性红斑。面部皮疹多见于充血发亮的面颊,额头和太阳穴较少见,鼻唇沟三角区无皮疹,且呈苍白色(菲拉托夫征)。按压掌心皮肤,该区域皮疹会暂时消失(掌心征)。由于血管脆性增加,在关节皱褶处以及皮肤受摩擦或衣物压迫处可见小瘀点。除点状外,个别粟粒状物呈针头大小的小气泡状,内充满透明或浑浊液体。内皮征(Rumpel-Leede止血带征、“橡皮筋征”、Konchalovsky征)为阳性。
除典型的猩红热皮疹外,还可观察到小水疱和斑丘疹。皮疹可能出现较晚,仅在发病第3-4天出现,或完全消失。第3-5天,患者病情好转,体温开始逐渐下降,皮疹变淡,逐渐消退,第1-2周末,皮肤出现细小鳞屑(掌心和足底呈大片状)剥落。
皮疹的严重程度和消退时间各不相同。有时,在轻度猩红热病例中,少量皮疹会在出现后数小时内消失。皮肤剥脱的严重程度和持续时间与先前皮疹的严重程度成正比。
中毒性脓毒症型猩红热被认为是猩红热的典型类型。此类成人猩红热症状罕见。其特征是发病迅速,伴有高热,血管功能不全迅速发展(心音低沉、血压下降、脉搏细弱、四肢冰冷),以及皮肤出血。随后数日,患者可能出现感染-过敏性并发症(心脏、关节、肾脏损害)或脓毒症并发症(淋巴结炎、坏死性扁桃体炎、中耳炎等)。
咽外(颊外)猩红热
感染入口是指皮肤病变(烧伤、伤口、产道、链球菌病灶等)的部位。皮疹往往从病原体侵入的部位蔓延。在这种罕见疾病中,口咽部和颈部淋巴结没有炎症改变。淋巴结炎发生在感染入口附近。
猩红热潜伏期。常见于成人。其特征为中毒症状轻微,口咽部出现卡他性炎症,皮疹稀疏、苍白,且消退迅速。成人患者可能发展为重症——中毒性脓毒症。
並發症和後果
并发症的发生机制基于三个因素:过敏、再感染和重感染。最常见的并发症包括化脓性坏死性淋巴结炎、化脓性中耳炎、鼻窦炎、化脓性关节炎,以及成人中更常见的感染-过敏性并发症,如弥漫性肾小球肾炎、心肌炎和滑膜炎。
与其他专家会诊的指征
- 耳鼻喉科医生(中耳炎、鼻窦炎)。
- 外科医生(化脓性淋巴结炎)。
- 风湿病学家(化脓性淋巴结炎)。
需要檢查什麼?
需要什麼測試?
鑑別診斷
猩红热必须与麻疹、风疹、假结核病和药物性皮炎相鉴别。
麻疹的特征是卡他期(结膜炎、畏光、干咳)、贝尔斯基-菲拉托夫-科普利克斑点、皮疹的阶段性出现、苍白皮肤背景下的大斑丘疹。
风疹的中毒症状较弱或缺失;其特征是颈后淋巴结肿大;在苍白的皮肤上出现小斑点状皮疹,在四肢的背部和伸肌表面更为丰富。
药物性皮疹多见于关节附近、腹部和臀部。皮疹多形性是其特征:除点状皮疹外,还会出现丘疹和荨麻疹。患者没有猩红热的其他临床症状:扁桃体炎、淋巴结炎、中毒症状、特征性舌形等。常伴有口腔炎。
假性结核病常伴有肠功能障碍、腹痛和关节痛。皮疹粗糙,位于浅色背景上。手足(“手套”、“袜子”)、面部(包括鼻唇沟三角区)皮疹增厚。肝脏和脾脏常肿大。
当检测到纤维蛋白沉积物时,尤其是当它们延伸到扁桃体之外时,应与白喉进行猩红热的鉴别诊断。
誰聯繫?
治療 猩红热
猩红热可居家治疗,重症及复杂病例除外。患者需卧床7天。首选药物为青霉素,剂量为1.5-2万单位/公斤/天(疗程5-7天)。其他药物包括大环内酯类(红霉素250毫克,每日四次或500毫克,每日两次)和第一代头孢菌素(头孢唑啉50毫克/公斤/天)。疗程为5-7天。如有禁忌症,可使用半合成青霉素和林可酰胺类药物。居家治疗,优先选择片剂(苯氧甲基青霉素、红霉素)。建议使用1:5000呋喃西林溶液、洋甘菊、金盏花和桉树浸液漱口。维生素和抗组胺药的剂量以常规治疗剂量为宜。猩红热的对症治疗是根据指征进行的。
通过观察部门内适当的防疫制度,可以确保预防重复感染和再感染:患者被安置在小病房或病房中,如果出现并发症则被隔离;最好同时填满病房。
临床检查
康复患者出院后需进行为期一个月的门诊监测。7-10天后,需进行临床检查、尿液和血液检查,如有需要,需进行心电图检查。如发现病理改变,需在3周后复查,之后患者将从门诊登记中移除。如发现病理改变,康复患者将转至风湿病科或肾病科观察。
藥物
預防
如果感染猩红热,以下患者必须住院治疗:
- 患有严重和中度感染;
- 来自全天候收容儿童的儿童机构(儿童之家、孤儿院、寄宿学校、疗养院等);
- 来自有 10 岁以下未患过猩红热的儿童的家庭;
- 如果无法将家庭成员与病人隔离,则应联系在幼儿园、外科和产科病房、儿童医院和诊所、牛奶厨房工作的人;
- 当无法在家中进行适当的护理时。
猩红热患者临床痊愈后可出院,但最早不得早于发病后10天。
猩红热和扁桃体炎患者入院儿童机构的程序
- 学前教育机构和小学一、二年级的康复儿童,临床痊愈12天后方可入校。
- 如果封闭式儿童机构具备可靠隔离康复患者的条件,则允许对出院后的猩红热儿童在同一机构进行额外 12 天的隔离。
- 属于法定职业群体的康复者从临床康复之日起将被调往其他工作岗位 12 天,前提是他们不会对疫情造成危险。
- 因猩红热疫情而患扁桃体炎的患者,在登记最后一例猩红热病例之日起七天内,不得从发病之日起22天内入住上述机构(猩红热患者亦同)。
当幼儿园出现猩红热病例时,发现猩红热病例的班级将从最后一名猩红热患者隔离之日起隔离7天。该班级必须对儿童和工作人员进行体温测量、咽喉和皮肤检查。如果发现任何儿童出现高烧或急性上呼吸道疾病症状,建议立即将其与其他儿童隔离。所有与患者接触过且患有慢性鼻咽部炎症的人员均需使用杀虫剂进行5天的消毒(饭前每天四次冲洗或冲洗咽部)。患者所在房间定期使用0.5%氯胺溶液进行日常消毒;餐具和床单定期煮沸消毒。无需进行最终消毒。
学龄前儿童和小学一至二年级儿童,如果未感染猩红热,且曾在家中与患者接触,则自最后一次接触患者之日起7天内不得进入托儿所。如发现儿童患有急性呼吸道感染(扁桃体炎、咽炎等),需进行皮疹检查并停课(需通知当地医生)。儿童康复后,需提供抗生素治疗证明,方可进入托儿所。与患者接触过的法定职业人员可继续工作,但需接受7天医学观察,以便及时发现猩红热或扁桃体炎。



 [
[