肾上腺内分泌腺中囊性腔隙(肾上腺囊肿)是一种罕见的病理,通常在超声或计算机断层扫描检查中意外发现。因此,此类囊肿通常被归类为偶发瘤,即意外发现的肿瘤样结构。根据 ICD-10,其代码为 E27.8(其他肾上腺疾病)。[ 1 ]
流行病學
在使用计算机断层扫描或磁共振成像检查腹部和腹膜器官时,4%-5% 的患者会偶然发现各种肾上腺肿块,专家称之为偶发瘤。最常见的是腺瘤(超过 67%)和囊性病变(9.7%)。内皮囊肿或淋巴管瘤囊肿占这些病变的近 45%,通常较小,直径为 0.1 至 1.5 厘米。无上皮衬里的肾上腺假性囊肿是其次常见的类型(39%),很可能是先前肾上腺出血的包膜残留。
然而,根据临床手术数据,在该定位的病理中,囊肿占0.68%的病例。
据统计,最常见的肾上腺囊肿是内皮囊肿(占2%至24%),最罕见的是寄生虫性包虫囊肿(0.5%)。
最常见的情况是,形成是单侧的,即右侧肾上腺或左侧肾上腺的囊肿。
原因 肾上腺囊肿
与许多腹部囊性病变一样,专家常常无法确定肾上腺囊肿的病因。然而,关于其病因,首先是肾上腺皮质和髓质组织胚胎发生的先天性异常,以及影响这些组织的腹部损伤。[ 4 ]
肾上腺囊肿分为:
- 上皮囊肿或真性囊肿,具有明显可辨的内衬上皮的膜;
- 内皮或血管囊肿 - 淋巴管瘤(淋巴管扩张)和血管瘤(血管瘤);
- 假性囊肿或出血性囊肿,由于血肿而发生或在肾上腺肿瘤(良性或恶性)中形成 - 作为它们的一部分。
当肾上腺受到棘球蚴幼虫(细粒棘球蚴)的感染时,也会出现肾上腺寄生囊肿。 [ 5 ]
在儿童中,肾上腺囊肿不仅有血管性囊肿,[ 6 ] 还可以是假性囊肿:肾上腺髓质肿瘤 -嗜铬细胞瘤、囊性神经母细胞瘤或畸胎瘤。[ 7 ]
新生儿肾上腺囊肿是一种先天性异常,也可能是出生创伤(围产期出血,即肾上腺出血)的结果。[ 8 ]
此外,成人肾上腺出血可能因休克、创伤、脑膜炎球菌败血症和弥漫性血管内凝血 (DIC) 综合征而发生。
風險因素
同样,尽管根据国外研究,已经确定了一些经常出现肾上腺囊肿的情况和疾病,但肾上腺囊肿发展的具体风险因素尚未确定。
因此,在患有难治性动脉高血压、多囊肾病和肾癌、腹主动脉瘤、胰腺囊肿(然后检测到左肾上腺囊肿)、先天性Klippel-Trenaunay 综合征和其他一些遗传异常(例如脑视网膜血管瘤)的患者中可以检测到肾上腺囊肿。
女性在怀孕期间进行超声检查时意外发现肾上腺囊肿或发现恶性乳腺肿瘤转移的情况极为罕见。
發病
人们认为,血管性淋巴管瘤囊肿的发病机制与肾上腺髓质淋巴管扩张性改变(扩张)或现有结节性良性病变(间叶性错构瘤)的囊性变性有关。肾上腺小血管的病理改变或异常,包括肾上腺动脉瘤和肾上腺静脉出血,导致血管瘤囊肿的形成。
上皮囊肿由胚胎组织细胞(间充质)发展而来,是宫内发育障碍的结果。
肾上腺囊肿的形成机制以及这些腺体的原发性肿瘤(肾上腺皮质腺瘤、癌或嗜铬细胞瘤)的病灶尚不清楚。
症狀 肾上腺囊肿
正如专家指出的那样,意外发现的肾上腺囊肿很少引起症状:大多数此类囊肿,尤其是上皮囊肿,都是无症状的(不需要治疗)。
当囊肿较大时,其首发症状为腹部或侧腹疼痛以及胃肠道不适:可通过触诊发现。淋巴管瘤囊肿可能很大,以至于部分或完全取代肾上腺。[ 9 ]
婴儿肾上腺囊肿可出现可触及的腹部肿块、贫血和黄疸。
包虫病的症状包括全身不适和虚弱、食欲不振、体温升高以及腹部持续隐痛。
並發症和後果
肾上腺囊性形成的主要并发症和后果是:周围血管和组织受压、感染和炎症发展、出血、囊肿破裂伴出血和休克。[ 10 ]
診斷 肾上腺囊肿
除了体格检查和病史采集外,肾上腺内分泌腺囊肿的诊断还需要实验室检查。需要进行以下检查:临床和生化血液检查;为排除激素活性(功能性)疾病,需进行血液检查以检测血清肾上腺激素(皮质醇、促肾上腺皮质激素、醛固酮、肾素)水平;常规和每日尿液检查——检测肾上腺素和儿茶酚胺代谢物。此外,还需要进行嗜酸性粒细胞和细粒棘球绦虫抗体的血液检查。
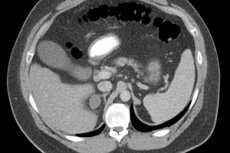
仪器诊断包括超声波、CT和MRI。
腹腔超声检查中,肾上腺囊肿呈均匀的低回声结构,轮廓光滑。然而,成人的肾上腺在超声检查中通常难以显示。
CT扫描肾上腺囊肿更清晰可见,可确定囊肿密度、囊壁厚度、内部结构、内容物、钙化(15-30%的囊肿可检出)以及周围组织情况。为了进行鉴别诊断,需进行增强CT扫描和MRI检查。
鑑別診斷
鉴别诊断应考虑肾上腺皮质增生及腺瘤、囊性变的嗜铬细胞瘤、肾上腺皮质癌、骨髓脂肪瘤等可能性。
治療 肾上腺囊肿
預防
肾上腺囊肿没有特殊的预防措施。
預測
对于绝大多数偶然诊断的良性肾上腺囊肿,预后良好。


