喉镜检查
最近審查:06.07.2025
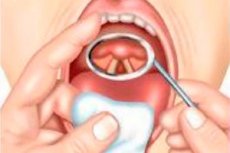
间接喉镜检查
1854年,西班牙歌手加西亚·曼努埃尔·帕特里西奥·罗德里格斯(Garcia,儿子,Manuel Patricio Rodriguez,1805-1906)发明了一种用于间接喉镜检查的喉镜。他凭借这项发明于1855年获得医学博士学位。然而,值得注意的是,间接喉镜检查方法早在1743年(产科医生Levert发明的喉镜)就已为人所知。之后,多齐尼(Dozzini,法兰克福,1807年)、塞姆(Sem,日内瓦,1827年)和巴宾斯顿(Babynston,伦敦,1829年)报道了类似的装置,该装置基于潜望镜原理,可以对喉部内部进行镜像检查。1836年和1838年,里昂外科医生鲍姆斯(Baums)展示了一种与现代喉镜完全一致的喉镜。 1840年,利斯顿(Liston)使用类似牙医镜的镜子检查喉部肿胀的疾病。加西亚喉镜在医疗实践中的广泛应用要归功于维也纳医院的神经病学家L. Turck(1856年)。1858年,匈牙利佩斯的生理学教授施罗特(Schrotter)首次使用人工照明和中间带孔的圆形凹面镜(施罗特反射镜)进行间接喉镜检查,并配以与之相配的刚性垂直克莱默头。此前,人们利用镜子反射的阳光照亮喉部和咽部。
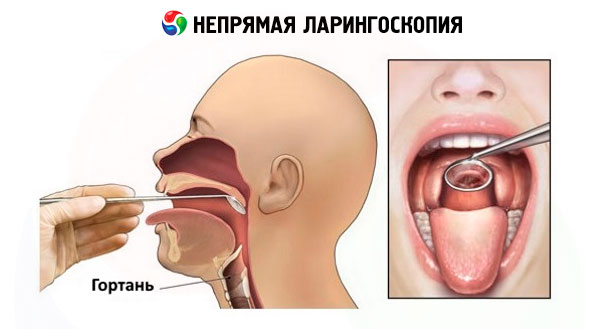
现代间接喉镜检查技术与 150 年前使用的技术没有什么不同。
使用各种直径的平板喉镜,它们连接到一根细杆上,该细杆插入一个带有螺丝锁的特殊手柄中。为避免镜子起雾,通常将镜子放在酒精灯上加热,使镜面靠近火焰或热水。将镜子插入口腔之前,先将镜子背面的金属表面触碰手背皮肤来检查其温度。间接喉镜检查通常以坐位进行,患者身体略微前倾,头部略微后仰。如果有可摘义齿,则需将其摘除。间接喉镜检查技术需要一定的技能和适当的培训。该技术的要点如下。医生用右手握住固定镜子的手柄,就像握住书写笔一样,使镜面向下倾斜。患者张大嘴巴,尽可能伸出舌头。医生用左手的食指和中指捏住纱布包好的舌头,使其处于伸出的位置,同时用同一只手的中指抬起上唇以便更清楚地观察咽部,将一束光线射入口腔,并在其中插入一面加热的镜子。镜子的背面紧贴软腭,使其前后移动。为避免软腭悬雍垂在镜子中反射而影响喉部的观察,必须用镜子完全遮盖住软腭悬雍垂。将镜子插入口腔时,不要触碰舌根和咽部后壁,以免引起咽反射。镜子的柄和柄位于左嘴角,其表面应与口腔轴线成45°角。光束照射到镜子上,经镜子反射到喉部,照亮喉部及其相应的解剖结构。为了检查喉部的所有结构,可以通过操纵手柄改变镜子的角度,以便连续检查杓状软骨间隙、杓状软骨、前庭襞、声带、梨状窦等。有时还可以检查声门下间隙和两到三个气管环的后表面。检查喉部时,受试者需保持平静用力呼吸,然后发出“i”和“e”的音。发出这两个音时,软腭肌肉收缩,舌头伸出,有助于提升会厌,打开声门上间隙以便检查。同时,声带闭合。喉部检查时间不应超过5-10秒,短暂停顿后再进行检查。
有时,间接喉镜检查喉部会造成很大困难。阻碍因素包括:婴儿时期略微活动性的会厌阻塞喉部入口;明显的(无法控制的)咽反射,常见于吸烟者、酗酒者和神经病患者;舌头厚实且“难以控制”;系带较短;被检查者昏迷或嗜睡;以及其他一些原因。颞下颌关节挛缩是检查喉部的障碍,扁桃体周围脓肿或其关节病,以及腮腺炎、口腔蜂窝织炎、下颌骨折或某些中枢神经系统疾病引起的咬合困难等都可能导致颞下颌关节挛缩。间接喉镜检查最常见的障碍是明显的咽反射。有一些方法可以抑制它。例如,要求受试者在心里倒数两位数来分散注意力,或者要求受试者弯曲手指握紧双手并用力拉扯,或者要求受试者捂住舌头。当医生必须腾出双手在喉部进行某些操作时,例如切除声带上的纤维瘤,这种技术也是必要的。
如果出现无法控制的咽反射,可对舌根、软腭和咽后壁进行麻醉。应优先使用润滑剂而非喷雾麻醉,因为喷雾麻醉会使麻醉药扩散至口腔和喉部黏膜,从而导致喉部痉挛。对于幼儿来说,间接喉镜检查几乎不可能,因此,如果需要对喉部进行强制性检查(例如,乳头状瘤),则应在麻醉下进行直接喉镜检查。
间接喉镜检查时的喉部图片
间接喉镜检查中的喉部图像非常具有特征性,由于它是真实图像的镜像,且镜子与水平面成45°角(潜望镜原理),因此图像位于垂直平面。在这种内窥镜图像显示方式下,喉部前部可见于镜子的上部,通常在会厌连合处被覆盖;喉部后部,包括杓状软骨和杓状软骨间隙,则显示在镜子的下部。
由于间接喉镜检查仅需左眼,即单眼(闭上眼睛即可轻松确认)即可检查喉部,因此喉部的所有元素均可在一个平面上清晰可见,尽管声带位于会厌边缘下方 3-4 厘米处。喉部侧壁可清晰地看到,其轮廓明显缩短。从上方(实际上是从正面)可看到部分舌根和舌扁桃体,然后是淡粉色的会厌,其游离缘在发“i”音时会上升,从而露出喉腔以供观察。在会厌正下方边缘中央,有时可以看到一个小结节 - 会厌小结节,由会厌腿形成。声带位于会厌的下方和后方,从甲状软骨角和杓状软骨的连合处发散开来,呈珠白色,通过其特征性的颤动运动很容易识别,即使对轻微的发声尝试也能做出灵敏的反应。平静呼吸时,喉腔呈等腰三角形,声带代表三角形的两侧,顶点似乎靠在会厌上,通常被会厌覆盖。会厌是检查喉头前壁的障碍。为了克服这个障碍,可使用特克体位,即被检查者头部向后仰,医生站立时进行间接喉镜检查,仿佛从上到下。为了更好地观察喉部后部,采用 Killian 体位,即医生从下方检查喉部(单膝跪在患者面前),患者将头向下倾斜。
正常情况下,声带边缘平整光滑;吸气时,声带略微外扩;深吸气时,声带外扩至最大,气管上环清晰可见,有时甚至气管隆突也清晰可见。某些情况下,声带呈暗红色,血管网络细密。体型瘦弱、喉结明显者,喉部内部结构清晰可见,纤维组织和软骨组织界限分明。
在喉腔的上外侧区域,声带上方可见粉红色且较厚的前庭皱襞。它们与声带之间隔开一些间隙,在瘦人身上更为明显。这些间隙是喉室的入口。杓间隙类似于喉部三角形裂隙的底部,由杓状软骨限制,杓状软骨是两个可见的棒状增厚物,表面覆盖着粉红色粘膜。发声时,可以看到杓状软骨的前部相互旋转,使附着在其上的声带靠得更近。吸气时,杓状软骨分开,覆盖喉后壁的粘膜变得光滑;发声时,杓状软骨靠得更近,粘膜聚集成小的皱襞。某些个体的杓状软骨相邻紧密,甚至重叠。杓状会厌皱襞从杓状软骨向上向前延伸,到达会厌侧缘,并与其共同构成喉部入口的上边界。有时,在黏膜萎缩不足的情况下,杓状软骨上方可见杓状会厌皱襞厚度处的小隆起;这些隆起即为角状软骨;其外侧为楔状软骨。检查喉部后壁时,通常采用基利安体位,即被检查者将头部倾斜至胸部,医生以跪姿或站立姿势从下向上检查喉部。
间接喉镜检查还能揭示一些其他解剖结构。例如,在会厌上方,实际上在其前方,可见由外侧舌会厌皱襞形成并由内侧舌会厌皱襞隔开的会厌窝。会厌的外侧部分通过咽会厌皱襞与咽壁相连,咽会厌皱襞覆盖咽喉部梨状窦的入口。在声门扩张时,这些窦的体积会减小;在声门狭窄时,这些窦的体积会增大。这种现象是由于杓间肌和杓会厌肌收缩引起的。它具有重要的诊断意义,因为它的缺失,尤其是一侧缺失,是这些肌肉肿瘤浸润或神经源性损伤的最早征兆。
喉部黏膜颜色应根据疾病既往史和其他临床症状进行评估,因为喉部黏膜颜色通常并非恒定不变,且常受吸烟、饮酒和职业危害因素的影响。体质虚弱的营养不良(虚弱症)患者的喉部黏膜颜色通常为淡粉色;体质正常者则为粉色;肥胖、多血症(肺气肿)患者或吸烟者,即使没有明显的喉部疾病体征,喉部黏膜颜色也可能从红色变为紫绀。
直接喉镜检查
直接喉镜检查可以直接通过图像检查喉内结构,并对其实施范围相当广泛的各种操作(例如,通过常规、冷冻或激光手术方法切除息肉、纤维瘤和乳头状瘤),以及进行紧急或计划内插管。该方法由M. Kirshtein于1895年引入实践,随后经过多次改进。它基于硬性直接喉镜的使用,由于周围组织的弹性和柔韧性,该直接喉镜可以通过口腔插入喉咽部。
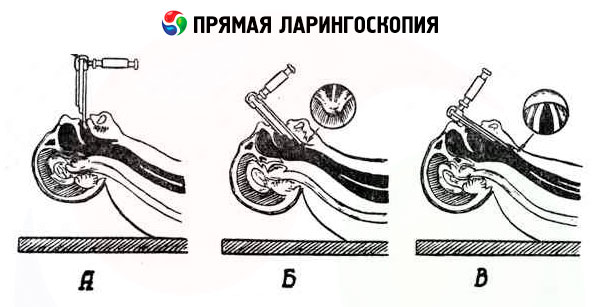
直接喉镜检查的适应症
直接喉镜检查的适应症很多,且数量在不断增加。由于对儿童进行间接喉镜检查几乎是不可能的,因此该方法广泛应用于小儿耳鼻喉科。对于幼儿,使用带有不可拆卸手柄和固定压舌板的一体式喉镜。对于青少年和成人,使用带有可拆卸手柄和可伸缩压舌板的喉镜。当需要检查间接喉镜检查难以观察到的喉部部位时,可使用直接喉镜检查,例如喉室、喉合缝、喉合缝和会厌之间的喉前壁、声门下间隙。直接喉镜检查可用于各种喉内诊断操作,以及在麻醉期间或在紧急机械通气的情况下插管时将插管管入喉和气管。
该手术的禁忌症
直接喉镜检查的禁忌症包括:严重呼吸狭窄、心血管系统严重病变(失代偿性心脏缺陷、严重高血压和心绞痛)、低发作阈值的癫痫、颈椎病变导致头部无法后仰以及主动脉瘤。暂时或相对禁忌症包括:口腔、咽喉黏膜急性炎症性疾病,咽喉出血。
直接喉镜检查技术
有效进行直接喉镜检查的关键在于选择合适的喉镜型号(Jackson、Undritz、Brunings Mezrin、Zimont 等),这取决于许多标准 - 干预的目的(诊断或手术)、进行喉镜检查的患者体位、年龄、颌面和颈部解剖特征以及疾病的性质。除紧急情况外,检查均在空腹状态下进行。对于幼儿,直接喉镜检查无需麻醉;对于更小的儿童,则需在麻醉下进行;对于较大的儿童,则需在麻醉下或局部麻醉下进行,并像成人一样使用适当的术前用药。对于局部麻醉,可将各种表面麻醉剂与镇静剂和抗惊厥药联合使用。为降低全身敏感性、肌肉紧张和唾液分泌,在手术前1小时给予患者一片苯巴比妥(0.1g)和一片西巴松(0.005g)。手术前30-40分钟,皮下注射1%普罗米多溶液0.5-1.0ml和0.1%硫酸阿托品溶液0.5-1ml。手术前10-15分钟,进行应用麻醉(2%地卡因溶液2ml或10%可卡因溶液1ml)。在指定的术前用药前30分钟,为避免过敏性休克,建议肌肉注射1%的地美多溶液1-5ml或2.5%的地普拉嗪(pipolfen)溶液1-2ml。
患者的体位可能有所不同,主要取决于患者的病情。检查时,可以采取坐位、仰卧,较少采用侧卧或俯卧。对于患者和医生来说,最舒适的体位是卧位。卧位可减轻患者的疲劳,防止唾液流入气管和支气管,并且在存在异物的情况下,可防止其渗入下呼吸道的深层。直接喉镜检查需遵循无菌操作规则。
该过程包括三个阶段:
- 将压舌板向会厌方向推进;
- 使其穿过会厌边缘,朝喉头入口方向移动;
- 它沿着会厌的后表面前进到声带。
第一阶段可以以三种方式进行:
- 舌头伸出,由医生助手或检查者本人用纱布巾将舌头固定住;
- 舌头在口腔内处于正常位置;
- 从嘴角插入铲子时。
在所有直接喉镜检查方法中,上唇都会向上移动。第一阶段是通过向下按压舌根并将压舌板移至会厌边缘来完成的。
第二阶段,将压舌板末端略微抬起,置于会厌后缘,并推进1厘米;然后,将压舌板末端放低,覆盖会厌。此时,压舌板会压住上门牙(压力不宜过大)。压舌板推进方向正确,可通过杓状软骨后摩擦区内出现白色声带并呈一定角度延伸来判断。
接近第三阶段时,患者的头部向后仰得更多。如果舌头被夹在外面,则应放松。检查者增加压舌板对舌根和会厌的压力(见第三种体位 - 箭头方向),并沿着中线,将压舌板垂直放置(患者取坐位),并相应地沿着喉头纵轴放置(患者取卧位)。在这两种情况下,压舌板的末端都沿着呼吸缝的中部。在这种情况下,喉头后壁首先进入视野,然后是前庭和声带,以及喉头室。为了更好地观察喉头前部,应稍微向下按压舌根。
直接喉镜检查的特殊类型包括由Killian提出的所谓悬吊喉镜检查,Seifert法就是其中一个例子。目前,Seifert原理的运用是,通过放置在特殊金属支架上或受检者胸部的杠杆反压,对舌根施加压力(这是将压舌板插入喉部的主要条件)。
Seifert 方法的主要优点是它解放了医生的双手,这在长时间且复杂的喉内外科手术中尤为重要。
现代国外的悬挂式喉镜和支撑式喉镜系统非常复杂,包含各种尺寸的压舌板和各种手术器械,专门用于喉内介入治疗。这些系统配备了感染性人工通气、注射麻醉和专用视频设备,允许使用手术显微镜和电视屏幕进行手术干预。



 [
[