过期妊娠是传统上引起极大科学和实践兴趣的问题之一,首先是由于这种病症会导致不良的围产期结果。
国内产科认为过期妊娠(287~290天以上)会伴随胎儿宫内痛苦,最终生下的婴儿有生物过熟的迹象,这决定了发生产前/产中窘迫综合征和新生儿适应困难的风险很高。
流行病學
过期妊娠的发生率约占所有妊娠的 7% (Martin 等,2007)。
美国妇产科学院将过期妊娠定义为妊娠超过42周(294天)。过期妊娠的平均发生率约为10%。在大多数欧洲国家,过期妊娠的定义是妊娠持续294天或以上,但葡萄牙(287天或以上)和爱尔兰(292天或以上)除外。欧洲的过期妊娠发生率约为3.5%至5.92%。
同时,出现过期产征兆的胎儿并非总是出生时就出现,相反,在妊娠290天前出生的胎儿也可能出现过期产征兆,这可能与个体出生时间和妊娠发育特点有关。然而,鉴于过期产胎儿发生胎粪吸入综合征、中枢神经系统、心肌、肾脏和肠道缺氧缺血性损伤等严重并发症的几率较高,并可能导致胎儿在出生前和出生时死亡,因此应更加关注其功能状态。
过期妊娠被认为是增加分娩并发症发生率并导致围产儿发病率和死亡率上升的一个因素。过期妊娠最常见的围产期并发症是死产、窒息和产伤。E. Ya. Karaganova 和 IA Oreshkova(2003)对 499 名过期妊娠患者的围产期结局进行了全面分析,结果发现,随着孕周从 41 周增加到 43 周,围产儿发病率上升。例如,与孕周不超过 41 周的足月新生儿相比,孕 43 周新生儿缺氧缺血性中枢神经系统损伤的发生率增加 2.9 倍,窒息的发生率增加 1.5 倍,吸入综合征的发生率增加 2.3 倍。孕期超过 41 周时,67.1% 的胎儿(其中一半在孕期 42-43 周)在分娩前检测到胎儿窘迫的迹象,31.6% 的患者羊水中混有胎粪,50.9% 的患者羊水过少。
原因 早孕
过期妊娠最常见的原因是孕期估算不准确(Neilson,2000;Crowley,2004)。使用标准临床标准确定预产期(EDD)往往会高估孕周,从而增加过期妊娠的发生率(Gardosi 等人,1997;Taipale 和 Hiilermaa,2001)。常用的确认孕周的临床标准包括末次月经周期(LMP)、通过妊娠早期双合诊评估的子宫大小、胎动感知、胎心听诊以及宫底高度。单胎妊娠。
当发生过期妊娠时,其原因通常不明。
風險因素
在分析躯体、产科和妇科病史以及当前妊娠特征时,要注意表明可能发生过期妊娠和过期妊娠的风险因素。
过期妊娠的危险因素:
- 孕妇年龄超过30岁;
- 性传播感染(STI)和子宫附件慢性炎症疾病史;
- 有延迟交货历史的迹象;
- 妊娠 40 周或以上时宫颈“未成熟”或“成熟度不够”。
过期妊娠的危险因素:
- 孕妇年龄为20至30岁;
- 卵巢功能障碍,月经周期不规律或延长(≥35天);
- 末次月经第一天确定的孕周与超声波扫描确定的孕周不一致。
一般风险因素包括初产、既往过期妊娠(Alfirevic 和 Walkinshaw,1994 年;Mogren 等人,1999 年;Olesen 等人,1999 年)、男性胎儿(Divon 等人,2002 年)、肥胖(Usha Kiran 等人,2005 年;Stotland 等人,2007 年)、激素因素和遗传倾向(Laursen 等人,2004 年)。
目前尚不清楚体质指数 (BMI) 如何影响妊娠时长和分娩时间,但有趣的是,肥胖女性更容易发生过期妊娠 (Usha Kiran 等人,2005),而体质指数较低的女性发生过期妊娠和早产(妊娠 37 周前分娩)的风险更高 (Hickey 等人,1997)。由于脂肪组织具有激素活性 (Baranova 等人,2006),且肥胖女性的代谢状态可能发生变化,因此肥胖女性中与分娩相关的内分泌因素可能会发生改变。
遗传因素可能与妊娠延长有关。有过过期妊娠的女性再次发生过期妊娠的风险更高(相对风险为1.3)(Mogren等人,1999)。有过过期妊娠既往史的女性再次发生过期妊娠的风险也更高(一次过期妊娠的风险为27%,两次过期妊娠的风险为39%)(Kistka等人,2007)。
發病
过期妊娠的发病机制尚不完全清楚。如上所述,一些与过期妊娠相关的风险因素已被确定,并提供了可能的解释,然而,该疾病的发病机制尚不明确。尽管近年来对分娩的理解有所提高,但我们仍然缺乏启动和促进分娩进展的确切机制。为了更好地理解过期妊娠的发病机制,阐明分娩的病理生理学并尝试理解为什么这些机制在过期妊娠中没有被触发,或者相反,在早产中被更早地触发,这一点至关重要。这三种疾病之间确实存在共同的基础或关系,这似乎是合乎逻辑的。分娩机制涉及激素、机械和炎症过程之间的相互作用,其中胎盘、母亲和胎儿发挥着至关重要的作用。
胎盘促肾上腺皮质激素释放肽 (CRH) 的产生与妊娠持续时间相关 (McLean 等人,1995)。胎盘 CRH 合成量随妊娠进展呈指数增长,并在分娩时达到峰值。早产妇女的指数生长速度比足月分娩妇女更快,而晚产妇女的生长速度较慢 (Ellis 等人,2002;Torricelli 等人,2006)。这些数据表明,过期分娩是由于调节妊娠持续时间的生物学机制发生改变所致。这可能是由于连接 CRH 与分娩的生理通路中基因多态性导致的遗传易感性。母体表型也可能改变母体组织对分娩时正常激素信号的反应,例如肥胖女性的情况。
CRH 可直接刺激胎儿肾上腺产生脱氢表雄酮 (DHEA),后者是胎盘雌三醇合成的前体 (Smith et al., 1998)。母体血浆 CRH 浓度与雌三醇浓度相关 (Smith et al., 2009)。在妊娠晚期,CRH 诱导的雌三醇水平升高速度快于雌二醇水平升高速度,导致雌三醇与雌二醇比例升高,这被认为会在妊娠最后几周营造雌激素环境。同时,妊娠期间母体血浆孕酮水平的升高速度在妊娠晚期会减慢甚至降低。这可能是由于 CRH 抑制了胎盘孕酮的合成 (Yang et al., 2006)。因此,孕酮的促妊娠(舒张)作用会随着雌三醇的促分娩(促子宫收缩)作用的增强而减弱。在早产、足月单胎妊娠和双胎妊娠中均观察到了这种比例变化(Smith 等人,2009)。过期妊娠的情况尚不清楚。
症狀 早孕
Ballantyne(1902)和Runge(1948)首次描述了胎儿过熟的症状,因此被称为Ballantyne-Runge综合征。该综合征包括:新生儿皮肤干燥浸渍(如“浴盆状”足部和手掌),以及腹股沟和腋窝皱褶,指甲较长,颅骨致密,颅缝狭窄,囟门缩小,皮肤、胎膜和脐带呈绿色或黄色。其他观察结果提示妊娠期延长。
过期妊娠是指妊娠超过287天,胎儿不会感到痛苦,最终会生下一个健康的孩子,且无过熟的迹象。因此,过期妊娠被认为是一种旨在促进胎儿最终成熟的生理状态。
並發症和後果
过期妊娠与胎儿和新生儿活动能力及患病率增加以及产妇患病率增加相关。这些风险比最初认为的要高。过去,这些风险被低估有两个原因。首先,早期关于过期妊娠的研究是在超声检查成为定义妊娠的常规方法之前发表的。因此,研究中包含的许多妊娠实际上并不是过期妊娠。第二个原因与死产本身的定义有关。传统上,死产率是根据特定孕周分娩的妊娠而不是正在进行的(未出生的)妊娠来计算的。这将降低过期妊娠的死产率,因为一旦胎儿娩出,就不再有宫内胎儿死亡(IUFD)的风险。因此,适当的分母不是特定孕龄的所有出生婴儿,而是正在进行的(未出生的)妊娠(Rand 等人,2000 年;Smith,2001 年;Caughey 等人,2003 年)。
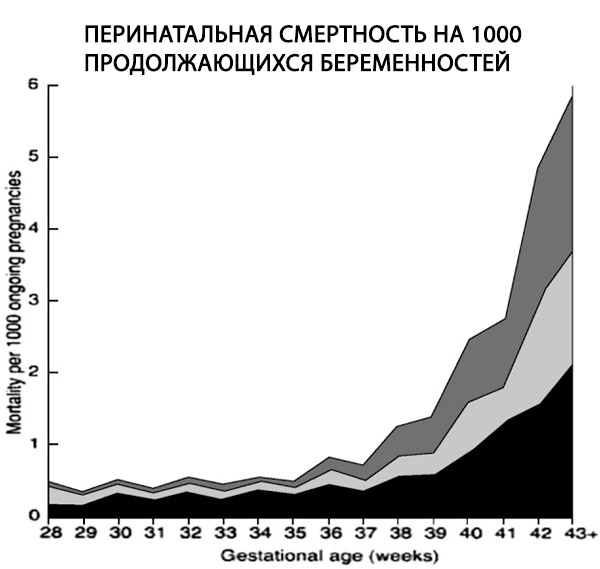
一项回顾性研究使用适当的分母对超过 170,000 例单胎分娩进行了分析,结果表明过期妊娠的死产率增加了 6 倍,从每 1000 例持续妊娠的 0.35 例增加到 2.12 例(Hilder 等人,1998 年)。
胎儿和新生儿并发症
围产期死亡率(定义为死产加上早期新生儿死亡)在妊娠42周时比足月时高出两倍(每1000例新生儿中分别为4-7例和2-3例)。在妊娠43周时,围产期死亡率增加4倍,在妊娠44周时增加5至7倍(Bakketeig和Bergsjo,1989年;Feldman,1992年;Hilder等人,1998年;Cotzias等人,1999年)。这些数据还表明,按每1000例持续妊娠计算,胎儿和新生儿死亡率在妊娠40周后急剧上升(Hilder等人,1998年)(Hilder等人,1998年)。
子宫胎盘功能不全、胎粪吸入和宫内感染被认为是这些病例中围产儿死亡率增加的主要原因(Hannah,1993)。
过期妊娠和妊娠超过41周的妊娠,胎儿疾病的发病率也会增加。这包括胎粪排出、胎粪吸入综合征、巨大儿和胎儿发育不良。过期妊娠也是脐血pH值低(新生儿酸血症)、5分钟阿普伽评分低(Kitlinski等人,2003年)、新生儿脑病(Badawi等人,1998年)以及出生后第一年婴儿死亡(Hilder等人,1998年;Cotzias等人,1999年;Rand等人,2000年)的独立危险因素。虽然其中一些婴儿死亡显然是胎粪吸入综合征等围产期并发症的结果,但大多数原因不明。
约20%的过期产胎儿患有发育不良综合征,即新生儿出现类似因胎盘功能不全导致的慢性宫内生长迟缓的特征(Vorherr,1975;Mannino,1988)。这些特征包括皮肤变薄、起皱、鳞屑增多(鳞屑过多)、瘦弱的体型(营养不良)、毛发和指甲过长、羊水过少以及胎粪排出频繁。这些孕妇由于羊水过少、胎粪吸入以及低血糖、癫痫和呼吸衰竭等短期新生儿并发症,脐带受压的风险增加。
产妇风险
过期妊娠会给母亲带来重大风险。以下情况风险会增加:
- 难产(9-12% 对比足月分娩 2-7%);
- 与巨大儿相关的严重会阴撕裂伤(三度和四度撕裂伤)(3.3% 对比足月时 2.6%);
- 阴道手术助产;以及
- 剖腹产(CS)率翻倍(14%对比足月分娩的7%) (Rand等人,2000年;Campbell等人,1997年;Alexander等人,2000年;Treger等人,2002年)。
剖腹产与子宫内膜炎、出血和血栓栓塞性疾病的发病率较高有关(Alexander 等,2001;Eden 等,1987)。
与新生儿结局相似,妊娠足月至妊娠42周时,产妇患病率也会升高。妊娠39周后,绒毛膜羊膜炎、严重会阴撕裂伤、剖宫产、产后出血和子宫内膜炎等并发症的发生率有所升高(Yoder等,2002;Caughey和Bishop,2006;Heimstad等,2006;Caughey等,2007;Bruckner等,2008)。
診斷 早孕
传统的过期妊娠诊断包括对孕周的准确计算。目前最准确的方法包括基于末次月经第一天的计算和基于孕7至20周的超声扫描数据的计算。许多作者认为这两种方法等效。然而,一些研究人员建议在确定过期妊娠的孕周时仅依赖超声生物测量数据。在过期妊娠的风险因素中,一些体征、产科和妇科病史的特征以及当前妊娠过程都值得注意。
在躯体病史中,许多作者强调父母年龄超过30岁,以及母亲存在生殖器外病变。在妇产科病史的特征中,应注意月经失调、流产和自然流产史、子宫附件炎症性疾病、晚育史以及即将生育3胎或以上。
过期妊娠的实验室诊断
随着过期妊娠的增加,激肽释放酶-激肽系统逐渐耗竭,表现为妊娠41周后血浆中激肽原含量极低(0.25~0.2μg/ml,N=0.5μg/ml),激肽释放酶及其抑制剂活性降低,以及自发性酯酶活性降低。
在妊娠后期,孕妇和胎儿体内的脂质过氧化过程都会增强,这会导致亚细胞膜结合酶的抑制。结果,解毒和能量产生功能显著受损,导致内源性和外源性毒性代谢物积聚,形成内毒血症,并随着妊娠期的延长而加重。内毒血症的严重程度可以通过红细胞的吸附能力和中分子蛋白质的浓度来评估。过氧化和内源性中毒的增加与胎儿缺氧的严重程度相关。
过期妊娠的特点是前列腺素F2α含量低,前列腺素F2α在蜕膜和子宫肌层中合成,是分娩进展的主要调节剂。
妊娠超过41周时,血浆粘度和尿酸浓度升高,纤维蛋白原、抗凝血酶III和血小板计数下降。妊娠超过41周的女性,宫颈阴道分泌物中胎儿纤连蛋白浓度> 5 ng/ml,提示机体已达到较高的生物准备就绪状态,分娩可能在接下来的3天内自然开始。该方法的敏感性和特异性分别为71%和64%。
研究过期妊娠时胎儿胎盘复合体和胎儿的功能状态特征(超声、多普勒和胎心监护研究)极其重要。在超声检查过程中,会进行胎儿测量以确定胎儿的估计体重并评估其解剖发育情况。在 12.2% 的病例中检测到 I-II 度 IUGR,与过期妊娠综合征的检测频率无显著差异。同时,在 80% 的病例中检测到非对称 IUGR,在 20% 的病例中检测到对称 IUGR。过期妊娠的特点是检测到明显的退化性营养不良性改变(伴有石化的 GIII)的超声征象。过期妊娠组羊水量指数平均值为 7.25±1.48,过期妊娠的典型特征是检测到羊水量减少。
多普勒研究
预测围产结局的最重要因素是确定妊娠过期期间胎儿血流动力学紊乱的阶段。
- I期 - 胎盘内和胎儿胎盘血流紊乱。此阶段胎儿动脉和静脉血流动力学未出现紊乱。脐动脉及其末端分支以及螺旋动脉的血管阻力增加。脐血气体成分和酸碱平衡指标均在正常范围内。
- 第二阶段 - 胎儿血液循环集中化。新生儿出生时,血液中会出现低氧血症。此阶段可分为两个连续的阶段。
- IIa - 胎儿动脉循环集中的初始体征,静脉血流和心内血流不变,其特征是:
- 大脑中动脉 (MCA) 阻力降低(不超过 50%)或主动脉血管阻力增加;
- 降低每次点击费用(至0.9);
- 胎儿肾动脉阻力的增加不超过正常的25%。
- IIb - 血液循环中度集中,静脉导管血流受损,主动脉瓣血流速度增加。此阶段可检测到以下情况:
- 主动脉血管阻力同时增加,大脑中动脉血管阻力同时减少;
- 每次点击费用下降;
- 静脉管道中平均血流速度(Tamx)增加;
- 主动脉瓣平均线性和体积血流速度增加。
- IIa - 胎儿动脉循环集中的初始体征,静脉血流和心内血流不变,其特征是:
- III期——胎儿循环明显集中,静脉流出受损,中枢和心内血流动力学失代偿。新生儿出生时脐血中可见低氧血症、酸中毒和高碳酸血症。此阶段的多普勒指标具有以下特点:
- SMA 中的血管阻力下降超过正常值的 50%,CPC 下降低于 0.8;
- 主动脉和肾动脉的血管阻力逐渐增加80%以上;
- 在静脉管道中 - S/A 比率增加、PIV(超过 0.78)且 Tamx 减少;
- 下腔静脉 - PIV、IPI 和 %R 增加(超过 36.8%);
- 颈静脉 - S/A 比率增加、PIV(高于 1.1)且 Tamx 减少;
- 主动脉瓣和肺动脉瓣的平均线速度和体积速度降低;
- 心率增加,每搏输出量、左心室收缩末期和舒张末期容积以及心输出量减少。
胎儿血流动力学变化的阶段性变化反映了妊娠后期慢性宫内缺氧条件下胎儿功能状态紊乱的持续进展。当新生儿脐血中同时存在低氧血症、高酸血症和高碳酸血症时,不良围产结局的发生率是单纯低氧血症组的4.8倍。因此,高酸血症和高碳酸血症反映了妊娠后期慢性缺氧条件下胎儿明显的代谢紊乱及其状态的进行性恶化。
胎心监护
在I期进行此方法时,可检测到慢性宫内缺氧(20.93%)和中度胎儿缺氧(6.97%)的早期征象。在IIa期,胎儿缺氧早期征象的出现频率增加了2倍,中度缺氧的出现频率增加了4.13倍。在IIb期,中度和重度胎儿缺氧的出现频率显著增加。在III期,仅检测到重度(65.1%)和中度(30.2%)的胎儿缺氧。
孕妇筛查检查项目包括:
- 识别有过期妊娠风险的孕妇;
- 超声胎儿测量以评估新生儿成熟度的迹象;
- 评估羊水的数量和质量;
- 评估胎盘的成熟度;
- 胎心监护;
- 评估胎儿血流动力学(大脑中动脉、主动脉、静脉导管、下腔静脉);
- 评估胎儿的生物物理状况;
- 宫颈成熟度评估;
- 羊膜镜检查。
如何檢查?
鑑別診斷
对过期妊娠妇女进行全面检查时,可以发现以下情况:
- 26.5% 的观察结果为胎盘成熟度 II 级,51.8% 的观察结果为胎盘成熟度 III 级;
- 72.3% 的观察结果显示羊水量正常;
- 89.2%的观察结果显示胎儿胎盘血流指标正常,91.6%的观察结果显示脑胎盘比率正常;
- 100%的观察结果显示胎儿中枢血液动力学、跨瓣血流和静脉血流指标正常;
- 胎儿胎盘和胎儿血流指标正常的情况下CPC下降表明胎儿功能状态存在偏差,是胎儿宫内生长受限、宫内感染和慢性胎儿缺氧的特征。
誰聯繫?
治療 早孕
准确的妊娠日期对于过期妊娠的诊断和处理至关重要 (Mandruzzato 等人,2010)。传统上,人们使用末次月经来计算预产期 (EDD)。然而,由于月经周期不规律、近期使用激素避孕药或孕早期出血,预产期可能会存在许多误差。
研究表明,常规妊娠超声筛查可降低假阳性诊断率,从而将过期妊娠的总体发生率从 10-15% 降低至约 2-5%,从而最大限度地减少不必要的干预(Bennett 等人,2004 年;Caughey 等人,2008a 年;2009 年)。
过期妊娠治疗的目标是:纠正胎儿血流动力学障碍,防止分娩时胎儿前进,准备分娩产道,引产。
住院指征
孕周超过40周3天,且有精确计算的出生日期,存在过期妊娠的危险因素,产道准备不充分。
过期妊娠的药物治疗
为了纠正过期妊娠期间胎儿的状况,使用 hesobendin + etamivan + etofillin(instenon)药物 - 一种具有神经保护作用的组合药物,基于其成分作用的相互增强。
服用 hesobendin + etamivan + etofillin 药物的适应症:
- 胎儿脐动脉血流受损(SDO > 2.7,IR > 0.65);
- 脑胎盘系数降低(CPC < 1.10);
- 胎儿循环集中的最初迹象;
- 根据CTG数据,胎儿缺氧的早期迹象。列出的胎儿窘迫早期迹象并不需要紧急分娩,但表明需要通过提高胎儿大脑在分娩过程中的适应能力来纠正胎儿窘迫状况。
过期妊娠分娩准备
宫颈刺激的机械方法:
- 胎儿膀胱下极分离术。胎儿膀胱下极分离术还能促进前列腺素合成,促进宫颈“成熟”。每天或每周2-3次进行胎儿膀胱下极分离术,有助于宫颈做好分娩准备并诱导分娩。该方法高效、操作简便、副作用少且费用低廉。其缺点包括孕妇在检查过程中感到不适、罕见出血以及胎膜破裂的可能性。
- 宫颈球囊扩张术。宫颈球囊扩张术使用Foley球囊导管。将其插入宫颈管并充气。这种方法可以机械扩张宫颈管,促进前列腺素的合成。通过导管,可以将生理盐水注入羊膜腔外,从而扩张子宫下段,促进分娩。
- 天然和合成的机械扩张器。为了做好宫颈准备,可以使用天然的海带(laminaria)和合成的(dilapan、gipan、lamicel)宫颈扩张器,这些扩张器的探头直径为2至4毫米,长度为60至65毫米。海带由日本海带(Laminaria japonicum)的天然材料制成。合成扩张器由化学和生物惰性的聚合物制成,具有良好的吸湿性。将所需量的探头扩张器插入宫颈管。由于其吸湿性,它们可以吸收宫颈管内的液体,显著扩张并对宫颈管施加径向压力。它们可以机械地打开宫颈,促进分娩的开始。合成宫颈扩张器不会引起不适,并且患者耐受性良好。由于合成扩张器在宫颈管内停留时间较长,会增加上行感染的风险,因此应谨慎限制使用。上述作用于宫颈的机械方法会引起宫颈内源性前列腺素E2的合成反应,这会导致宫颈胶原蛋白数量减少和结构不稳定,从而对平滑肌产生松弛作用。此外,前列腺素E2在分娩初期被认为是占主导地位的。
药物
前列腺素E2类制剂已被广泛使用。在实际产科中,最常用、经过验证的宫颈准备和引产药物包括前列腺素E2制剂。前列腺素E2有多种剂型:宫颈内凝胶、阴道片剂和子宫托。前列腺素E2促宫颈成熟和引产的有效率可达80-83%。然而,使用这类药物可能会导致产程不协调、剧烈,以及胎盘早剥。因此,只有在强制进行胎心监护(胎心仪监测胎儿心脏搏动和子宫收缩力)的产科医院才应使用前列腺素E2。
患者教育
一定:
- 教导妇女记下月经日历,以确保能够准确计算孕周和预产期;计数胎动,以便在胎儿运动减少或增加时及时判断胎儿缺氧的风险;
- 告知患者,妊娠超过40周3天时,需要对胎儿状况进行全面评估,如果存在不利的预后因素,可能需要住院治疗。
进一步管理
孕期超过40周妇女检查及处理标准:
- 对过期妊娠和过期妊娠进行鉴别诊断。
以下情况应考虑过期妊娠:30 岁以上孕妇即将分娩第一胎,月经周期规律,有性传播感染和子宫附件慢性炎症病史,有晚产征兆,符合根据末次月经第一天计算的孕周以及妊娠 7 至 20 周之间进行的超声扫描数据,宫颈“未成熟”或“成熟度不够”,超声检查中检测到 GIII 期成熟胎盘或羊水过少。
过期妊娠的诊断依据为:孕妇年龄为 20 至 30 岁;卵巢功能障碍,月经周期不规律或延长(> 35 天);超声扫描确定的孕周与末次月经第一天确定的孕周不一致;检测到“成熟”宫颈;胎盘成熟度为 GI 和 GIII,无石化,超声检查时羊水量正常。
- 为了正确评估胎儿状况,防止不良的围产结局,所有妊娠40周以上的孕妇均须接受多普勒超声检查,以了解胎儿的动脉血流动力学。
- 如果胎儿血流动力学没有改变,则使用雌激素、宫颈内注射前列腺素 E2 凝胶并进行动态 CTG 控制(每日)以及监测胎儿血流状态(每 3 天)为分娩做好准备。
- 当检测到血液循环集中时,需要研究静脉血流和心内血液动力学,以明确胎儿的代偿能力并选择分娩方法和时机。
- 在过期妊娠期间,胎儿血流动力学分阶段发生变化:
I期 - 胎盘内和胎儿胎盘血流紊乱。此阶段胎儿动脉和静脉血流动力学未出现紊乱。脐动脉及其末端分支以及螺旋动脉的血管阻力增加。脐血气体成分和酸碱状态指标均在正常范围内。
第二阶段 - 胎儿循环集中化。新生儿出生时血液中可见低氧血症。在此阶段,应区分两个连续的阶段:
- IIa - 胎儿动脉循环集中的初始体征,静脉血流和心内血流不变;
- IIb - 血液循环中度集中,静脉管道血流受损,主动脉瓣血流速度增加。
III期——胎儿循环明显集中,静脉流出受损,中枢和心内血流动力学失代偿。新生儿出生时脐血中出现低氧血症,并伴有酸中毒和高碳酸血症。
- 如果 CPC 降低(<1.1),胎儿血流动力学集中(初始集中:MCA 中的 SDO <2.80;Ao >8.00),静脉导管中平均血流速度增加(中度集中:MCA 中的 SDO <2.80;Ao >8.00;VP 中的 Tamx >32 cm/s),根据 CTG 数据检测到胎儿缺氧的初始迹象,则在产前准备方面,静脉注射 hesobendin+etamivan+etofillin 以提高胎儿大脑的适应能力。
- 如果胎儿初始居中(大脑中动脉SDO < 2.80;或胎儿主动脉SDO > 8.00),且胎儿生物学分娩准备状态良好,妇产科病史无误,胎儿大小适中,则可在羊膜穿刺术后,在胎儿心血管系统严密监测下,通过自然产道进行程序性分娩。如果胎儿生物学分娩准备状态不佳,妇产科病史复杂,胎儿较大,则需要进行计划性剖宫产。
- 如果由于胎儿所有代偿机制的紧张和缺乏分娩储备能力而导致胎儿血流动力学中度集中(MCA 中的 SDO < 2.80 和主动脉中的 SDO > 8.00;VP 中的 Tamx > 32 cm/s),则有计划地进行剖宫产分娩。
- 根据 CTG 数据,检测到胎儿动脉和静脉血流紊乱(明显集中:MCA 中的 SDO < 2.80 和主动脉中的 SDO > 8.00;VPr 中的 S/A > 2.25,PIV > 1.00;IVC 中的 %R > 16%,PIV > 1.2)并伴有中度或重度胎儿缺氧,表明胎儿血流动力学失代偿,需要通过紧急剖宫产分娩。
預防
- 确定寻求产前护理的妇女中过期妊娠的风险群体。
- 预防胎盘功能不全及巨大胎儿。
- 仔细计算怀孕周期和出生日期,考虑到最后一次月经的日期(月经周期规律)和怀孕 20 周之前进行的超声波扫描。
- 孕妇及时住院,做好分娩产道准备,并评估胎儿状况。



 [
[