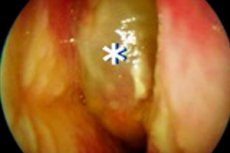
鼻子中息肉和鼻窦形成的炎症过程随着复发的生长,表明鼻息肉(CRSWNP)的慢性鼻鼻腔炎的发展。尽管保守治疗和手术治疗,息肉一次又一次地出现。病理过程扩散到微圆床,分泌腺结构。息肉病的生长主要是由嗜中性粒细胞和嗜酸性粒细胞浸润的水肿组织形成。其他淋巴类样结构也参与了反应。治疗措施很复杂,旨在改善患者的生活质量和预防复发。
流行病學
慢性息肉病的患病率为目前的临床表现为1-5%。CRSWNP是一种中年疾病,平均年龄为42岁,典型的诊断年龄为40-60岁。 [1] ]根据统计数据,这种病理是在2-4%的欧洲人口中发现的,但是该疾病亚临床病程的发生率要高得多,估计约占一般人群的30%。
史蒂文斯(Stevens)和同事的CRSWNP患者2015年的一项研究,在第三纪念中心接受鼻窦手术的患者发现,患有CRSWNP的女性患有比男性更严重的疾病。 [2] ]关于儿童发病率的统计数字相对较少。已知十岁以下的儿童患有慢性杂多发性鼻窦炎的频率要比青少年和成年患者少得多。根据一些信息,鼻息肉发生在不超过儿科人群的0.1%。
女性的成员少一些。
更经常发现病理学。患者去医生的疾病最常见症状是鼻塞。
原因 慢性息肉性鼻竇炎。
慢性杂多发性鼻塞炎是指没有统一起源理论的多因素疾病。然而,当病理过程仅影响鼻窦的粘液组织或与囊性纤维化,支气管哮喘,Kartagener综合征,非甾体类抗抗炎药等疾病相结合时,存在局部和全身病理。遗传性易感性发育的疾病性鼻 - 鼻炎的倾向不能排除。
Atopy在CRSWNP中的作用一直是众多研究的重点。尽管过敏性鼻炎和鼻息肉的患者百分比与普通人群相似(0.5-4.5%)1,而51-86%的CRSWNP患者敏感至少对一种Aero Aeroallergen。 [3] ]迄今为止,还没有建立与一种特定的气盐敏化与CRSWNP发展之间的关系,但是在过敏原季节,鼻窦病可能会恶化。 [4] ]
哮喘和CRSWNP之间的关联已更详细地定义。绝大多数哮喘患者(〜88%)至少有一些放射线炎症证据。更具体地说,据估计,CRSWNP发生在所有哮喘患者中的7%中,而哮喘报告为26-48%的CRSWNP患者。 [5] ]
在组织学上,鼻腔息肉由疾病的,经常位于增厚的基底膜上的疾病,经常的上皮上皮组成,以及具有一部分腺体和血管的肿胀基质,并且缺乏神经端。典型的息肉病基质由成纤维细胞形成辅助碱,假囊肿和细胞元素,主要是嗜酸性粒细胞,局部位于腺体和血管附近以及覆盖上皮组织。
大概,在复发性传染过程引起的生长形成开始时,粘膜组织永久性肿胀是由于细胞内液体转运障碍引起的。随着时间的流逝,基底上皮膜破裂,脱垂和颗粒。
風險因素
影响粘膜组织炎症过程和慢性息肉病鼻鼻炎的发生的因素:
- 内部因素:
- 遗传性倾向;
- 男性和中年;
- 存在支气管哮喘;
- 对非甾体类抗炎药的不宽容;
- 花生四烯酸代谢失败;
- 免疫缺陷状态;
- 次动物症D;
- 代谢疾病,肥胖;
- 阻塞性睡眠呼吸暂停综合征;
- 胃食管反流;
- 鼻腔的解剖异常。
- 外部因素:
- 感染性病理;
- 细菌载体(例如,葡萄球菌);
- 病毒,冠状病毒感染,包括短暂性的感染;
- 真菌疾病;
- 过敏原(药物,植物,工业等);
- 职业因素(尘土飞扬的房间,暴露于化学物质,金属,霉菌或生锈,定期与动物或毒物接触等)。
發病
目前,有关慢性多杂交鼻塞的发病机理的已知以下假设:
- 嗜酸性炎性炎症过程。嗜酸性粒细胞在杂多发性鼻 - 鼻塞炎的炎症反应发展中起主要作用。众所周知,在息肉组织中,白介素5,嗜酸性粒细胞阳离子蛋白,eotaxin和白蛋白的存在有所增加。所有这些成分都激活了嗜酸性粒细胞的迁移,延长凋亡,从而导致嗜酸性粒细胞炎症反应的发展。确切成为此过程的触发机制是未知的。
- IgE依赖性过敏反应(该理论是理论上的,尚未得到证实)。慢性息肉病鼻炎的患者容易发生花粉过敏和过敏性鼻炎。
- 白介素(IL)-17a是一种主要由T细胞产生的细胞因子,在过敏反应,炎症和自身免疫性的发展中起着至关重要的作用。 [6] ], [7] ], [immunity in patients with allergic asthma"> 8 ], [9] ]
- 花生四烯酸代谢的疾病。抑制环氧酶的水杨酸盐激活了花生四烯酸的替代代谢通道,后者在5-脂氧酶的影响下转化为白三烯。蛛网膜酸分解产物起着强促炎性介质的作用:它们具有触发嗜酸性粒细胞迁移到呼吸道粘膜组织中的能力,强迫炎症反应的发展。
- 细菌参与。细菌病原体在慢性杂多发性鼻塞炎发展中的作用目前正在积极研究中。众所周知,每个第二名患者都有特异性IgE与金黄色葡萄球菌的外毒素的存在。传染剂可能参与致病机制,但不像常见的过敏原,而是支持支持嗜酸性炎性炎症反应的有效抗原。假定金黄色葡萄球菌肠毒素被推测会导致息肉的形成和进一步生长,甚至导致支气管哮喘的共同发展。细菌的参与也通过检测特定的“嗜中性粒细胞”生长和息肉病脓性鼻苏炎。
- 真菌入侵。菌丝体颗粒在呼吸系统中无处不在,因此在健康的人和患有息肉病的患者中都发现了它们。在第二组个体中,在T淋巴细胞的影响下,嗜酸性粒细胞被激活,迁移到鼻窦中存在的粘液分泌。嗜酸性粒细胞攻击真菌颗粒,释放有毒蛋白,从而导致鼻窦内腔中浓稠的粘蛋白形成,损害粘膜组织,引起炎症反应,并随后 - 质膜增长。据推测,菌丝体颗粒可以引发并维持对疾病易感性的鼻窦的炎症和息肉的生长。但是,该理论尚未得到充分证实。
- 急性呼吸道感染。有临床证据表明,即使在据说稳定的缓解中,病毒通常有利于息肉的重新出现和密集的增长。
- 遗传性倾向。作为对该理论的确认,是息肉的发生与诸如Kartagener综合征和囊性纤维化等遗传病理之间的明确联系。科学家尚未能够识别出导致问题形成的特定基因,此类作品很少。
- 鼻窦本身的病理(存在额外的鼻窦腔,囊性肿瘤等)。
作为局部多型鼻炎的原因,各种解剖缺陷(偏置鼻中隔,不规则的鼻结膜或钩状过程)被认为能够引起空气传导障碍。在改变主气流的方向时,会定期刺激粘液组织的相应区域。空气中的细菌,病毒和抗原有助于受损区域的转化,细胞浸润的过程是触发的,肥大和骨质的阻塞发生。
由于慢性息肉性鼻窦炎是一种多性疾病,因此不排除各种生物学异常的病理影响,先天性或熟悉的各种生物学异常,整个体内或单个器官,细胞或亚细胞结构的病理影响。因此,一定的贡献可能会违反自主神经系统,特别是副交感神经部门的活动过多。直到暴露于任何令人发指的因素时,疾病发展的易感性可能不会表现出来:感染,过敏原,机械损伤,化学损害等。
作为一种独立的发病机理途径,考虑了阑尾窦中慢性化脓性炎症反应。在这里,慢性杂质鼻塞炎成为一种继发性病理,主要在窦中发育,其中存在脓性炎症。至于弥漫性过程,它伴随着逐渐扩散到所有不定窦的粘膜组织。这种疾病是指系统性形式,它与免疫防御和身体一般反应性的违规有关。
症狀 慢性息肉性鼻竇炎。
慢性杂多发性鼻塞炎由两种或多种症状表现出来,其中一种是鼻塞充血和鼻呼吸困难。其他症状包括鼻腔排出,面部疼痛(受影响的鼻窦投射的压力感觉),气味感知受损,持续时间超过12周。可以看出,上述症状是非特异性的,并且可以在慢性鼻窦炎中发生,而不会出现鼻息肉病。因此,重要的是要对鼻窦和/或鼻内镜检查进行CT扫描诊断。
由于空气动力学异常而导致鼻呼吸问题的疾病的患者。在检查过程中,有可能检测到息肉病的生长阻塞鼻子的一半,或结合壳的不规则结构的偏离隔膜。可能没有放电。
真菌慢性杂多发性鼻窦炎的第一个迹象包括头痛。鼻窦的单侧和双侧参与都是可能的。息肉病有时类似于颗粒,这也与细菌过程一样。经常发现骨膜炎。
在蛛网膜酸代谢受损的患者中,鼻息肉的外观不同,形成固体息肉病粘膜(在脓性炎症中,息肉的结构较少)。阑尾鼻窦充满了粘性,拖放的排放,难以与鼻窦壁分离。
通常,当生长生长并离开鼻窦时,首先出现的症状。该患者患有急剧的鼻充血,使用血管收缩剂不会消除这种拥塞。平均而言,与没有鼻息肉(CRSSNP)的慢性鼻鼻涕患者相比,CRSWNP患者的鼻痛症状更严重(CRSSNP)。 [10] ], [11] ]在126例CRS患者的队列中,Banjeri及其同事发现鼻充血和低质量/厌食症与CRSWNP更加显着相关,而CRSSNP患者的面部疼痛/压力更为常见。 [12] ]对选定的三级护理中心患者CRS患者的进一步研究发现,与CRSSNP患者相比,CRSWNP患者更有可能报告鼻炎,严重的鼻塞和嗅觉/味道的丧失。 [13] ], [14] ]
其他病理特征包括:
- 经常头痛;
- 损害或对气味的敏感性;
- 粘液和/或脓液排出;
- 鼻腔中异物的感觉;
- 呼吸问题,有时会吞咽问题;
- 睡眠障碍,烦躁。
CRSWNP的患者平均具有更广泛的旁鼻鼻窦参与,这取决于CT和Sinus内窥镜检查结果较差。 [15] ]即使经过副窦手术,CRSWNP患者的鼻窦病患者可能仍会比还接受手术的CRSSNP患者的客观措施更糟糕。 [16] ]
儿童息肉炎鼻鼻涕
在幼儿(10岁以下)慢性息肉病鼻 - 鼻塞炎的普遍性要比成年人(所有儿童的0.1%)少得多。小儿鼻息的致病机制知之甚少。据推测,由于慢性炎症过程,遗传疾病而形成肿瘤,这些疾病伴随着呼吸系统粘膜组织的病变。通常,我们谈论囊性纤维化以及原发性纤毛运动障碍的综合征。
息肉病鼻孔炎和过敏性疾病之间存在一些相关性。因此,在儿童中,这种组合发生在超过30%的情况下。
儿童慢性息肉病鼻ris炎的临床情况实际上与成年人相同。但是,专家指出,在儿童中,息肉会导致生活质量的更明显恶化,并对其他相关病理的预后产生负面影响。
主要的小儿症状变成鼻塞,通常会增加。
在童年时期,在70-75%的病例中最常见的是arthrochoanal息肉。较大的孤立肿块的诊断较少。
階段
为了客观地评估慢性杂多发性鼻塞炎的程度,使用了隆德·肯尼迪的登台量表:
- 0-看不见息肉;
- 1个息肉病仅限于中鼻腔;
- 2-息肉延伸到中鼻壳的下部边界,进入鼻腔。
还评估了粘膜的肿胀程度:
- 0-没有肿胀;
- 1-小,中等水肿;
- 2-存在多息息组织变化。
出现异常的存在:
- 0-无排放;
- 1-粘液排放;
- 2-排放厚(致密)和/或化脓性。
形式
一般而言,慢性鼻孔炎分为无息肉和多息音鼻孔炎。迄今为止,尚无直接接受慢性息肉鼻炎的普遍接受分类。但是专家根据临床和组织学特征以及病理学的原因区分了不同类型的疾病。
取决于息肉的组织学结构,区分:
- 过敏性息肉性鼻塞炎(AKA-除外,嗜酸性粒细胞);
- 息肉病囊性鼻窦炎,纤维化炎症,中性粒细胞;
- 腺鼻孔炎;
- 鼻窦炎与基质异型。
根据疗法发生的特殊性,该疾病分类如下:
- 由旁那窦和鼻腔空气动力障碍引起的息肉病;
- 息肉病脓性鼻窦炎是在鼻子和鼻窦中慢性化脓性炎症过程的背景下发展的;
- 真菌息肉病;
- 由于花生四烯酸代谢疾病引起的鼻塞炎;
- 由于囊性纤维化而引起的杂息,卡尔塔格纳综合症。
大多数专家都认为,慢性息肉病鼻炎不是一个单一的细胞学单位,而是一种综合征,其中包括许多病理状况,从任何鼻窦的局部病变到弥漫性病理学,到弥漫性病理学,这是针对支气管的哮喘,不耐受性
- 慢性息肉病鼻塞炎的弥漫性双侧形式(以鼻腔和所有鼻窦的息肉增长为特征);
- 单侧,孤独的疾病形式(特别是e莫色纳尔,雌雀,蝶骨鼻鼻涕)。
並發症和後果
最常见的并发症是常见的流鼻血,慢性流鼻涕,恶化或嗅觉丧失。此外,通常会有继发性感染,增加了化脓性微生物的风险,这有助于鼻腔中脓性炎症过程的发展。在复杂的情况下,不排除化粪池的发展。
息肉本身不会对患者的生活构成威胁,但它们的质量会严重恶化。鼻腔和鼻腔的生长成为各种微生物沉降和积累的理想场所,导致经常出现细菌感染,流鼻血,扁桃体炎,鼻炎,鼻窦炎,气管炎和喉炎以及其他可能患有复杂情况的疾病。
由于慢性炎症的持续存在,鼻息是危险的。生长会阻止呼吸和粘液分泌物排泄的正常功能。结果,诸如:
之类的问题- 阻塞性睡眠呼吸暂停(中断,睡眠期间呼吸呼吸);
- 支气管哮喘的复发;
- 经常感染鼻腔和鼻窦。
为避免不利后果,有必要及时咨询医生,进行诊断和治疗的所有必要阶段。
診斷 慢性息肉性鼻竇炎。
诊断措施始于投诉和解血的收集以及客观检查。获得的信息用于确定进一步的诊断策略。
专家澄清:
- 初始症状发作的时间(难以通过鼻子呼吸,异常排出,头部疼痛,嗅觉障碍);
- 如果有鼻孔炎的史;
- 是否对ENT器官进行了任何手术干预措施;
- 患者是否接受过任何治疗(由其他医生或自我治疗规定)。
必须找出遗传易感性息肉病的可能性,回顾疾病的病史。应特别注意存在遗传疾病,支气管哮喘,内分泌疾病,不良习惯。
然后,医生进行前鼻镜检查,后鼻腔内窥镜检查。注意结构的解剖结构,粘液组织的状态和骨化络合物。在杂多发性鼻塞炎中,通常在鼻腔或外部,鼻腔和/或鼻咽内检测到息肉。还确定了粘膜肿胀,粘液或化脓性分泌的存在。找出息肉病的发展阶段很重要。
组织学分析是强制性的。典型的息肉病的生长由局部损坏的,经常的转移性上皮组织置于压实的基础膜上,以及具有少量腺体和少量血管网络的水肿基质,具有最少的神经末端。在基质中,存在辅助框架所基于的成纤维细胞以及细胞元素和虚假囊肿。存在的主要细胞是中性粒细胞,嗜酸性粒细胞,局部局部在血管和腺体附近,或立即在上皮组织下。 [17] ]
仪器诊断,首先包括放射学研究 - 特别是鼻窦的计算机断层扫描。 CT使您可以找出炎症反应的强度,检测解剖学特征。如果应该进行操作,那么专家就需要拥有有关干预领域的全面信息,以防止术后并发症的发展。使用X射线,医生详细检查了晶格迷宫的上颌,额叶,楔形窦,前部和后段。该条件以以下量表评估:
- 0-存在窦性气化;
- 1-部分减少了气压;
- 2-气化总数减少。
此外,两侧的骨化络合物的状况还在以下评估:
中- 0-无病变;
- 2-未定义的ostiomeatal复合物。
总弥漫性息肉病鼻炎患者的最高总评分为24分。
鑑別診斷
当儿童和老年患者中检测到鼻息音时,应特别注意以排除以下条件:
- 在儿童期 - 在双侧病理过程的情况下,脑纤维化,脑循环 - 在单方面过程中;
- 在老年患者中 - 其他良性和恶性肿瘤,这在单侧病变或非典型定位中尤为重要。
息肉病的鼻 - 鼻 - 结合性哮喘是最复杂的疾病表型之一,很难为患者的诊断和治疗治疗提出建议。
在所有寻求医疗帮助的患者中在所有情况下,都进行以下类型的肿瘤的鉴别诊断:
- 倒立的乳头状瘤是一种上皮肿瘤,可能发生恶性变性。
- 鳞状细胞癌是鼻窦最常见的恶性肿瘤。
- 黑色素瘤是一种恶性肿瘤,由鼻腔或旁那窦的黑素细胞组成。
- 雌激素细胞瘤是一种罕见的肿瘤类型,它是从嗅觉神经上皮发展的。
- 血管脑瘤是一种在头骨底部发展的血管肿瘤。
- 鼻神经胶质瘤是胶质组织的罕见良性肿瘤。在40%的情况下,它是鼻内神经胶质瘤。
- 青少年鼻咽血管纤维瘤是一种罕见的良性血管肿瘤,类似于息肉。
在单方面的病理过程中,有必要排除所有可能的良性和恶性肿瘤。任何肿瘤都能与慢性多杂交鼻塞炎模仿或共存。在手术干预期间去除的所有息肉病组织都应进行组织形态学检查,以排除恶性和变质的可能性,并进一步合理治疗。
誰聯繫?
治療 慢性息肉性鼻竇炎。
治疗措施包括温和的手术,长时间的吸入糖皮质激素课程以及全身性皮质类固醇的短期课程。抗真菌治疗和抗生素针对某些患者表示。
CRSWNP患者的医疗选择仍然有限。根据美国最近的指南,建议对病人的患者进行初始药物疗法,局部皮质类固醇和盐水鼻腔灌洗。 [18] ]鼻内皮质类固醇可以减少鼻息肉的大小,减少鼻窦症状并改善患者的生活质量。 [19] ], [20] ]口服皮质类固醇也可以减少息肉的大小并改善症状,但考虑到它们与严重的全身副作用相关,应始终谨慎开处方。 [21] ]抗生素可能有助于治疗CRSWNP的感染性加重,但是在大型随机试验中缺乏临床上显着的功效(即减少息肉)。
药物疗法涉及使用以下药物和治疗类型:
- 局部糖皮质激素(鼻)有助于减少息肉的大小,防止手术去除生长后早期复发的发展。在大多数情况下,副作用仅限于鼻子和流鼻血的干燥感。对晶状体和眼内压的状态没有影响。大多数使用的药物少于使用Mometasone,Fluticasone,Ciclesonide,较少的频率 - Budesonide,Beblomethasone,betamethasone,地塞米松,Triamcinolone。标准剂量为200-800 mcg。
- 在鼻窦手术后复发性慢性杂多发性鼻鼻涕患者中,将皮质类固醇植入物植入晶格迷宫中。此过程改善了鼻腔通道的通畅,并延长了缓解周期。最常见的是一种自我吸收的植入物,它以370 mcg的剂量释放了蒙替山烟。植入物的作用持续时间为1个月。
- 皮质类固醇药物的短期课程(从1到三周)涉及口服甲基促甲硅酮的每公斤体重1 mg,并在2-3周内逐渐降低。这种方法使您可以降低临床表现的性质,改善鼻窦的状况。治疗通常与抗生素疗法或吸入的皮质类固醇相结合。治疗的例子:每天以0.5-1 mg/kg口服泼尼松龙,持续10-15天。从第八天开始,剂量逐渐减少,每天5毫克,直到完全戒断该药物。在慢性息肉病鼻 - 鼻塞炎中,每年进行1-2个治疗方法是最佳的。
- 用氯化钠溶液或林格的溶液灌溉鼻腔,通常在添加透明质酸钠,木糖醇和木糖酸钠的情况下也表现出阳性的治疗作用。
- 如果指示,则开处方的全身性抗生素(副作用:肠功能障碍,厌食症)。开处方长时间的过程时,应考虑大花环的心脏毒性。
- 局部抗菌剂用于冲洗鼻腔。例如,穆吡洛蛋白溶液具有与口服阿莫西林/克拉维烷的功效相似,该溶液已成功用于金黄色葡萄球菌。
- 抗组胺药适用于患有过敏的患者的治疗。
物理疗法是在囊性和多杂交鼻塞炎中禁忌的。
息肉病鼻鼻炎的生物治疗
如果无法控制慢性杂多发性鼻孔炎的病程,则将用单克隆抗体的生物疗法添加到主要治疗中。在已经接受了鼻窦手术的双侧病理学过程的患者中,如果满足三个标准,则应开处方使用单克隆抗体的息肉病鼻炎治疗,如果在没有手术的患者中达到了四个标准,或者如果没有手术,则不可能:
:生物治疗标准
标准指标
T2炎症过程的临床表现。
需要全身性皮质类固醇治疗或对其进行禁忌症。
对生活质量的明显负面影响。
明显的嗅觉功能恶化。
与支气管哮喘的结合。
在视野(x400)或大于250 kl/μl的血液中大于10的组织嗜酸性粒细胞,或大于100 IU/ml的总IgE。
每年超过两个课程或长期低剂量治疗。
在40点或更多的鼻涕22量表上。
厌食症。
支气管哮喘需要常规皮质类固醇吸入疗法。
生物治疗的结果应在启动后4个月零一年后评估。如果根据上述标准没有正面反应(至少一个标准),则该处理将停止。
评估结果的标准:
- 大小的息肉收缩;
- 减少了系统使用皮质类固醇药物的需求;
- 改进的嗅觉函数;
- 总体上改善了生活质量;
- 减少背景病理的影响。
据说,如果对上述所有标准都有积极的反应,则说明了生物疗法的一个极好的指标,如果对三个或四个标准产生积极响应,则说明中等指标。对1-2标准的响应被评估为弱。
迄今为止,各种单克隆抗体已被用作治疗剂,特别是dupilumab, [22] ] omalizumab,mepolizumab, [23] ] Benralizumab,Reslizumab。基于杜皮曲霉的皮下溶液 - 多型鼻孔炎的丁丁通常是选择的药物。 [24 ]成人的最初建议剂量为每两周300毫克。如果错过注射,则应尽快给注射,然后根据先前规定的方案继续进行。
Dupilumab
每两周皮下皮下300毫克。 12个月后,可以将管理频率更改为每四个星期一次。
Omalizumab
每2至4周从75至600毫克皮下开始一次。
Mepolizumab
每月100毫克皮下100毫克。
草药治疗
官方医学不欢迎在慢性多息炎中使用民间治疗,这与疾病加剧的高风险和息肉增长强度的增加有关。民间疗法只能在与主治医生进行磋商后才使用,并在医生规定的主要治疗的背景下使用。
可能的植物疗法食谱:
- 南瓜种子(5汤匙)用200毫升的海卡汤(Sea Buckthorn Oil)研磨,混合良好。服用1茶匙。每天在第一顿饭前15分钟。接收频率:10天,休息5天,直到状况稳定改善。该药物应储存在冰箱中。
- 混合甘菊和西兰丁的相等部分。倒1汤匙。在产生的200毫升沸水的混合物中,在盖子下坚持几个小时。服用1汤匙的补救措施。 L.每顿饭前30分钟。治疗持续时间-4周,然后在10天休息后可以重复接收。
- 放入锅1汤匙。在杜松浆果中,将200毫升的沸水倒入低火,持续10分钟。然后,疗法在饭后每天每小时每小时三次冷却,过滤和喝50毫升。
手术治疗
手术干预由功能性内窥镜手术组成,可去除息肉,纠正解剖学缺陷(偏离隔膜,鼻壳肥大等),检查和校正窦腔大小,开放和去除的晶格迷宫细胞的开口和去除,这些细胞受病理学生长的影响。 根据微创手术的原理去除息肉,对粘液组织的损害极少。鼻中隔可以保存其支撑功能。如果检测到额外的上颌窦连接,则将其连接到主鼻窦连接。
如果我们谈论的是杂化脓性性鼻孔炎,则干预措施涉及恢复与鼻腔的通信,从而为鼻窦中的正常空气交换创造条件,去除生长和脓液。在这种情况下,无论水肿的存在如何,都不会去除鼻窦的粘液组织。在进行手术之前,医生发现了炎症过程的微生物学特征,确定了病原体的类型及其对抗菌药物的敏感性。
一种类似的方法用于真菌息肉鼻窦炎。在这种情况下,有时有必要通过前壁或下鼻管进行微型摩果切开术。消除鼻窦真菌过程的主要条件是恢复曝气。
在患有囊性纤维化的患者中,定期去除卡望剂综合征息肉,因为在所有情况下都会重新增长。
預防
没有特定的预防慢性杂多发性鼻塞炎的发展。建议避免危险因素的影响,系统地拜访医生进行预防性检查,及时治疗任何耳鼻喉科疾病。
患有息肉病的患者应尽一切努力防止息肉的复发。根据个人时间表计划对医生的探访,包括定期检查鼻腔,清除分泌物和积累,局部治疗抗菌药物。长期以来,开出了皮质类固醇的局部治疗。如果患者接受了手术干预,那么将来要去看医生每三个月。有了先前的鼻窦脓性或真菌病变,医生至少每六个月就诊一次。
如果慢性息肉发作性鼻炎与支气管哮喘或对非甾体类抗炎药的不耐症结合在一起,则长时间(几年或生命)处方了鼻鼻切性皮质类固醇的鼻内给药。如果无法通过药物停止息肉的生长,则进行重复干预,以防止地层的密集生长并阻止鼻呼吸。
在有利的情况下,皮质类固醇治疗可能会在夏季暂时暂停,并在初秋天恢复,这与开始息肉的高风险有关。
預測
治疗的主要目标是延长疾病的无症状时期并改善患者的生活质量。大多数患者必须进行多次和多次内窥镜手术,每天鼻内治疗局部皮质类固醇(通常是生命的,定期为终身)。
患者由耳鼻喉科医生系统地监测(每2-3个月)。治疗预后不仅取决于进行的手术干预,主体医师的资格,还取决于患者遵守医疗建议。
重要的是要意识到去除鼻息肉不会消除其出现的根本原因,因此在一段时间后,生长可能会重新出现。为了减少复发的可能性,有必要遵循医生的建议,并在手术干预后接受长时间的药物治疗。
息肉病鼻孔炎和军队
如果被宪法被诊断为鼻子和鼻窦息肉,则可以分配此类资格:
- 适合服兵役;
- 限制。
如果正式确认慢性息肉鼻窦炎,包括CT扫描,则可能会限制服务。此外,在入伍时,患者必须在药房登记册上至少六个月。
如果应征入伍的手术手术可以消除增长,同时又没有发生复发的形成,并且对健康没有危险,则分配了“适合军事服务”的类别。
。有记录的证据表明肿瘤炎的定期复发,呼吸系统问题,如果存在鼻塞炎的并发症,那么我们可以谈论对健身的限制,较少 - 关于不适合服务的限制。
在大多数情况下,急性阶段的慢性杂质鼻塞炎成为延期动员和强制性服务的指示。


