眶上裂綜合徵,病理性眼肌麻痺-這僅是Tholos Hunt綜合徵,它是眶上裂結構的病變。該過程通常涉及眶血管(動脈和靜脈),神經纖維(動眼神經,滑車神經,外展神經以及三叉神經的第一分支)和附近的海綿竇。該疾病可被分類為診斷中相對罕見且相當困難的病理。 [1]
流行病學
Tholos Hunt綜合徵在不久之前被描述:大約70年前。這是由西班牙神經病學醫生E. Tolos完成的。幾年後,這項工作得到了英國人眼科醫生W. Hunt的補充。研究醫生的姓名成為綜合症名稱的依據。
男性和女性患Tholos Hunt綜合徵的頻率相同。病理學通常是單方面的,並且通常在左側或右側同樣注意到。雙邊綜合徵是可能的,但僅在個別情況下發生。
病人的平均年齡是50歲。通常,Tholos Hunt綜合徵可以記錄在15-85歲之間。大多數患者屬於老年人類別:多種心血管疾病以及與年齡相關的組織變化促進了疾病的發展。
該病最常見的症狀是典型的偏頭痛發作的表現:一個人的一側突然發生bing動性頭痛,“射打”或“扭曲”,並照射到眼眶。由於不存在Tholos Hunt綜合徵的典型特定症狀,因此該病理通常被稱為“神經變色龍”:診斷很複雜,需要與許多其他疾病區分開。
Tholos Hunt綜合徵患者定期在世界不同國家被發現,沒有任何領土或季節特徵。發病率為每百萬人口0.3-1.5例。 [2]
原因 tholos-Hunt綜合徵
在確定Tholos Hunt綜合徵發展原因的過程中,科學家發現了以下事實:
- 在大多數情況下,該疾病是由海綿竇外壁的免疫炎症引起的;
- 在某些情況下,原因是血管畸形,腦部腫瘤過程(主要和次要形式),局限性顱腦膜腦膜炎,眼眶肌炎,結節性動脈炎和海綿竇內血栓形成。
- 在大約30%的患者中,無法確定疾病的原因,因此對特發性Tholos Hunt綜合徵進行了診斷。
讓我們更詳細地考慮這些所謂的原因。
- 該綜合徵的自身免疫發展與體溫過低和近期的傳染病以及深切的壓力有關。該疾病的自身免疫形式的特徵在於:急性發作,復發過程,糖皮質激素治療的高效率。這種疾病在男性中更為常見。
- 血管畸形常發生在代償性動脈高壓中。婦女生病的機會更多。該病急性發作,疼痛中等,幾乎沒有突眼和化學反應的表現。
- 在可能導致Tholos Hunt綜合徵發展的腫瘤過程中,原發性腦部腫瘤,肺部具有原發灶,支氣管,前列腺或皮膚黑色素瘤轉移的轉移性腫瘤更為常見。
- 在沒有腦和腦膜體徵,沒有眼球突出症的情況下,局限性顱腦膜腦膜炎會導致該綜合徵的急性發作。通過活檢在形態學上確診。
- 眼眶肌炎可引起亞急性發作,伴有劇烈疼痛和眼球突出,明顯的化學作用和復視。
- 海綿竇血栓形成引起全眼肌麻痺的發展。通過磁共振成像確認診斷。
- 疾病發作數月後,結節性周圍性動脈炎可引起Tholos Hunt綜合徵的發展。
在大多數情況下,自身免疫機制是病理形成的基礎,許多專家已證明。特別是以下因素表明自身免疫性:
- 復發性病程
- 免疫功能低下;
- 腦脊液中的蛋白細胞解離和腦脊液和血清中促炎細胞因子含量的增加。 [3]
風險因素
科學家們還沒有找到導致Tholos Hunt綜合徵的確切原因。但是他們設法確定了影響這種違規行為發展的某些因素:
- 遺傳易感性通常是自身免疫性疾病。如果一個家庭成員患病或患有自身免疫性疾病,那麼其他親戚可能會具有類似或其他具有相似發展機制的病理。這個因素仍然是一個假設,需要更多的研究和證據。
- 環境因素,包括飲食習慣,環境條件,水質,工業危害等。
- 嚴重的壓力情況,頻繁的壓力和心理情緒動盪,劇烈的荷爾蒙變化(包括懷孕,更年期等)。
- 長期慢性感染性疾病,包括肝炎,皰疹病毒感染,鉅細胞病毒等。
- 體溫過低,輻射,其他強烈刺激性和破壞性因素。
發病
Tholos Hunt綜合徵發展的病因機制尚未完全揭示。決定性的重要性歸因於自身免疫反應。許多科學家認為病毒和微生物感染,壓力大的環境,放射線僅是誘發因素。沒有強有力的證據表明病原體的攝入與Tholos Hunt綜合徵的發展之間存在關聯。但是,人們懷疑鉅細胞病毒參與了自身免疫過程,這有助於肉芽腫的形成。 [4]
致病方案是由於在頸內動脈海綿竇,外緣或上軸突的外壁區域出現了局部肉芽腫性炎症過程,導致其變窄。體液和細胞免疫防禦失調起著重要作用。該綜合徵的體液側與抗蛋白酶3,髓過氧化物酶和能夠結合內毒素的特定膜蛋白起作用的抗嗜中性細胞質抗體的形成增加有關。據推測,胞質抗體會刺激現有的中性粒細胞,從而攻擊中性器官,特別是在海綿竇的外壁會發生炎症過程。
細胞變化在Tholos Hunt綜合徵的發展中也起作用。肉芽腫中T淋巴細胞,巨噬細胞和漿細胞的優勢證明了這一點。
有關於高活性內皮結構和抗炎細胞因子的信息,這表明該疾病過程趨向於慢性。
在個別情況下,在海綿竇的外壁區域發現了局灶性壞死變化。
症狀 tholos-Hunt綜合徵
Tholos Hunt綜合徵的症狀特徵對於患者本人來說是突然而出乎意料的。主要症狀是:
- 眼眶區域嚴重疼痛,極其不愉快,無聊,從額葉區域蔓延至額頭脊,眼睛以及整個頭部。
- 在疼痛發作後發現眼睛加倍。人在視覺上集中註意力並考慮物體變得極其困難。
- 眼球運動功能障礙或所謂的眼肌麻痺,主要是單側的。它可以不同程度地表現出來,這取決於病理過程的嚴重程度和病變的程度。
- 結膜水腫。
- 眼球向前移位(眼球突出,“凸起”的眼睛)。
- 一隻眼球的視軸偏向斜視,這是單側神經損傷的特徵。
- 一般健康狀況惡化,溫度略有升高,虛弱,易怒。
臨床症狀逐漸發展,症狀改變並加重,但症狀可能會突然消失。然而,在沒有必要的治療方法的情況下,Tholos Hunt綜合徵再次使自己聯想起復發。
神經系統症狀是由於疾病過程的局部性所致。疼痛是刺激三叉神經第一分支的結果,通過動眼神經的軀幹附近,並在眼眶,前額,太陽穴,鼻根處出現。疼痛的強度不同:從中度到重度。
可能的非典型症狀,其特徵是沒有疼痛。當病變在第五對進入海綿竇之前被定位時,可以觀察到。
動眼障礙通常在直接注視時表現為雙視。
如果疼痛過程位於眼眶頂點區域,則通常會發現神經系統症狀與視覺分析儀的障礙相結合。結果,出現視神經乳頭水腫或萎縮,並經常注意到中央暗點。可能的眼球突出症(鼓脹),化學療法(結膜水腫),其發生是由於球後組織的浸潤性改變以及眼眶靜脈流出困難所致。
最初的跡象
由於迄今為止尚未對Tolos Hunt綜合徵進行足夠的研究,因此科學家繼續闡明這種病理學發展的可能機制。考慮到國際神經病學協會概述的標準,如果在腦部或活檢MRI期間發現海綿竇外壁肉芽腫,則可以診斷Tholos Hunt綜合徵。
可以作為綜合症診斷標準的體徵列表如下:
- 一隻眼窩的“刺痛”或“扭曲”疼痛,隨後發展為肌肉麻痺(眼肌麻痺);
- 動眼神經,三叉神經的第一分支和動脈周圍神經叢的合併損傷;
- 幾天(或1-2週內)的臨床症狀增加;
- 自發緩解的可能性(在某些情況下-保留缺陷的剩餘部分);
- 數月或數年後,該綜合徵反復發作的可能性;
- 全身圖像不變,頸外竇無病變;
- 皮質類固醇療法有積極作用。
2003年提出了另一種類似的體徵診斷清單。根據此清單,Tholos Hunt綜合徵被認為是海綿竇,上眶裂和眶腔中肉芽腫組織生長的結果:
- 眼眶區域發生一次或多次單側疼痛發作,經過數週未治療
- 通過磁共振成像或活檢證實的輕癱,肉芽腫的形式對顱神經(III,IV或VI)的損害;
- 伴有疼痛綜合徵的輕癱出現或發作後14天內;
- 皮質類固醇治療開始後3天內,麻痺和疼痛綜合徵消失。
形式
對於Tolos Hunt綜合徵,左側和右側受到大約相等的頻率影響,因此病理分為左側或右側。
該病多為單側。僅在極少數情況下才注意到雙邊損壞。
該疾病的臨床表現可分為以下幾個階段:
- 急性或亞急性,發生於最近的病毒感染性疾病,體溫過低,血壓急劇升高,有時無明顯原因;
- 慢性複發,症狀逐漸加重,週期性發作。
此外,Tholos Hunt綜合徵可以是:
- 總的來說,損害了通過眶上裂的所有神經;
- 殘缺不全,並以各種組合參與了VI對,IV對,III對和V對I分支的神經的病理過程。
關於鼻竇,可以區分Tholos Hunt綜合徵的前,中和後形式。
並發症和後果
Tholos Hunt綜合徵伴有嚴重的疼痛,這會導致睡眠不足,情緒和精神方面的障礙。生病的人變得煩躁,情緒不穩定。如果未進行必要的治療,則在這種背景下,可能會出現神經系統疾病:出現抑鬱狀態,神經衰弱和軟骨病。工作能力顯著下降,患者退縮。
Tholos Hunt綜合徵的一個特徵是複發性病程,經常發生在自身免疫性疾病中。緩解期的持續時間差異很大:記錄的最大無症狀持續時間為11年。治療後,復發的風險大大降低。如果確實加劇了發作,那麼它們的病程就不太嚴重了。
診斷 tholos-Hunt綜合徵
由於症狀與其他較常見疾病的症狀非常相似,因此醫生通常難以立即診斷出Tholos Hunt綜合徵。在大多數情況下,需要從一些狹窄的專家那裡進行進一步諮詢:神經病理學家,眼科醫生,內分泌學家,腫瘤學家,神經外科醫生等。
在第一階段,應排除惡性疾病,動脈瘤,腦膜炎等。
最常見的是,Tholos Hunt綜合徵是通過排除方法確定的:對患者進行的許多檢查均排除了其他最可能的疾病。需要進行以下測試:
- 血液的詳細圖片;
- 研究甲狀腺的激素功能;
- 研究血液中總蛋白質的水平(以評估蛋白質代謝的質量);
- 腦脊液分析。
- 儀器診斷涉及以下診斷程序的實施:
- 有和沒有對比的大腦和眼眶區域的磁共振成像;
- 磁共振血管造影
- 數字減影血管造影(靜脈減影血管造影);
- 進行或不進行對比的計算機腦和眼眶層析成像。
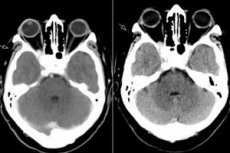
D增強MRI是評估THS的首選方法,並且可以證明CS通過上眶裂進入眶尖的異常增加和增強。報導的T1加權和T2加權MRI表現極為不同且非特異性。MRI在診斷中起關鍵作用,並有助於排除其他與CS相關的常見病變,從而避免了需要進行高危侵入性檢查(例如SC活檢)的方法,而SC活檢是獲得該病的組織病理學證實的唯一方法。 [5]
這些研究有助於確定海綿竇,眶上裂或眶尖炎性過程的痕跡。在沒有顱神經麻痺的情況下,橫斷面圖像中眼眶區域的炎症痕跡被認為是更好的預後。
建議一些懷疑是Tholos Hunt綜合徵的患者進行活檢以排除腫瘤過程。
鑑別診斷
臨床實踐表明,類似的症狀可能出現在許多軀體和神經病理學上:
- 具有涉及海綿竇的腦膜或外壁的微生物,病毒和真菌的炎症過程;
- 有腦和眼眶腫瘤的過程-例如垂體腺瘤,顱咽管瘤,神經鞘瘤,蝶骨翼腦膜瘤,腦或眼眶轉移;
- 與血管畸形-特別是與靜脈,動脈瘤,頸動脈海綿竇瘺,等,以及與頸內動脈的分支的夾層;
- 具有血栓形成,海綿竇的囊性形成,淋巴瘤;
- 結節病,眼眶肌炎(眼肌),韋格納肉芽腫病(肉芽腫病和多血管炎),眼偏頭痛,某些血液病。
鑑別診斷包括根據調查,檢查,實驗室和儀器研究的結果,研究所有這些疾病的發展可能性。
最常見的是,Tholos Hunt綜合徵必須與以下病理區分開來:
- 血栓阻塞海綿竇;
- Rochon-Duvignot綜合徵;
- 蝶後空間綜合徵(Jacot's syndrome);
- 三叉神經拉德綜合徵
- 顱神經炎。
誰聯繫?
治療 tholos-Hunt綜合徵
Tholos Hunt綜合徵對皮質類固醇激素藥物的免疫抑制療程反應良好。這類藥物能夠抑制免疫系統的攻擊反應及其對人體組織的破壞作用。
與其他藥物相比,經常開處方潑尼松龍,甲基潑尼松龍,可的松,或在已知的自身免疫性疾病的治療中顯示積極作用的替代藥物。類固醇的益處似乎與抗氧化機制和/或高劑量減輕患處水腫和隨後的局部缺血的能力有關。 [6]
除皮質類固醇外,使用止痛藥,抗驚厥藥為宜。需要全面的多種維生素製劑。
如果您嚴格遵守主治醫生的所有處方和建議,那麼托洛斯·亨特綜合症的痛苦症狀就會迅速停止:患者會在第二天或第三天注意到健康狀況明顯改善。在絕大多數情況下,工作能力仍然存在。 [7]
服用激素藥物的最佳劑量和頻率是根據個人情況確定的。目前尚無普遍接受的治療方案,因為組織安慰劑對照研究非常困難,這與該綜合徵的患病率低有關。大多數情況下,建議使用大劑量的皮質類固醇激素,儘管有療效的案例,但藥物劑量較小(例如每天使用潑尼松龍的量少於0.5 mg / kg)。迄今為止,Tholos Hunt綜合徵中使用的潑尼松龍的平均量為每天1-2 mg / kg。
大概的治療方案:
- 甲基強的松龍(Solu-Medron 1000靜脈滴注,每天注入250 ml等滲氯化鈉溶液和Panangin(10.0),持續5天;
- Mildronate用於細胞代謝的正常化,每天500 mg靜脈噴射注射,持續10天;
- Neuromidin改善神經纖維沿衝動的傳遞,每天3次口服20 mg;
- 氯硝西am可增強對神經衝動的傳遞和苯二氮卓類受體刺激的抑製作用(口服2 mg和/或Trileptal 150 mg在就寢時間口服)。
可能需要使用高劑量潑尼松龍來延長糖皮質激素治療的療程。 [8]
預防
不可能預先預防Tholos Hunt綜合徵的出現。這至少是由於以下事實造成的:尚未明確定義違規的原因。如果發現任何疼痛的跡象-特別是額葉和眼窩的頻繁疼痛,複視和眼肌無力,那麼您應盡快與適當的專家聯繫並進行全面診斷。
二級預防旨在防止已經診斷出Tholos Hunt綜合徵的患者復發。預防措施的重點是:
- 定期的醫療諮詢,診斷措施,專科醫生的藥房監督;
- 糖皮質激素治療的定期課程;
- 加強和維持免疫系統的適當狀態。
所有患者都需要設法避免壓力大的情況,及時治療體內的任何炎症過程。
預測
Tholos Hunt綜合徵的預後被認為是有利的。對皮質類固醇激素療法有很好的反應,自發緩解很常見,儘管一些患者會以受損的眼肌功能受損的形式出現殘餘效應。在沒有進一步治療的情況下,該疾病會復發。在接受治療的患者中,約35%的病例會復發。 [9]
治療過程完成後,通常會恢復工作能力。但是,這是指正確診斷的疾病,而不是指在綜合徵的“掩蓋”下發展起來的其他病理。 [10]
僅在極少數情況下才注意到殘疾。僅在有記錄的頻繁發作的情況下,才有可能分配第三組殘疾。在困難的情況下,患者需要進行輕度的勞動,而這種勞動不會伴隨視覺壓力。如果Tholos Hunt綜合徵持續存在且反復發作,則不建議該人駕駛車輛,這是由於眼球和復視功能受損所致。


