單純皰疹病毒(單純皰疹)感染的可能性非常高。據信,地球上絕大多數成年人對唇皰疹呈血清反應陽性。這種細胞內寄生蟲的隱匿性在於它能夠長時間保持潛伏狀態,並且在有利於其發育的條件下會影響中樞神經系統。
腦炎是具有傳染性,感染後和非感染性原因引起的神經實質功能異常的腦實質的炎症。 [1]感染約佔所鑑定病例的50%,是腦炎的最常見病因學類別。 [2]
皰疹性腦炎是一種非常罕見且嚴重的疾病,大多數情況下正是由第一類病毒引起的。在沒有及時診斷和抗病毒治療的情況下,該疾病伴隨著高死亡率和與局部參與大腦邊緣系統進程相關的大量嚴重神經系統並發症。
皰疹一詞被翻譯為“爬行”或“爬行”,是指皰疹性皮膚病變。Goodpasture [3] 等人證明,皰疹性嘴唇和生殖器病變的物質進入兔子的角膜角膜或皮膚時會引起腦炎。在1920年代,馬修森委員會是最早報導HSV引起人類腦炎的報導之一。關於HSVE的第一篇兒科報告於1941年發表。 [4]1944年報告了首例成人病例,該患者為25歲,患有頭痛,發燒,失語症和左瞳孔擴大。 [5]驗屍後發現左顳葉,中腦和下背部有大量瘀點和瘀斑,並伴有血管週淋巴細胞套囊。鑑定出核內包裹物,並從患者的大腦中分離出病毒。自這些早期報導問世以來,HSVE的病理生物學,診斷和治療領域已取得了重大進展。
流行病學
每年,全球每100萬人中有2到4人患皰疹性腦炎。在各種起源的所有腦炎中,皰疹病例約佔15%,這一數字每年都在較大或較小的方向上變化。
在60-90%的病例中,在患者中檢測到HSV-1皰疹病毒。 [6] 大多數專家沒有註意到發病率與一年四季的關係,但一些專家指出,皰疹性腦炎在春季更為常見。
一個人可能患有任何性別和年齡的疾病,但是,大約三分之一的病例發生在兒童和青少年(最高20歲)中,一半發生在年齡超過半個世紀的患者中。
儘管腦炎在感染者中很少見,但HSV-1始終是全世界散發性腦炎的最常見原因。[7], [8] 單純皰疹病毒在全球的發病率,估計在2〜4例/ 100萬件, [9] 而在美國的發病率是相似的。在兒童(不超過3歲)中以及在50歲以上的成年人中,發病率均呈雙峰分佈,但大多數情況發生在50歲以上的人群中,而不論性別。 [10], [11]
原因 皰疹性腦炎
大多數專家傾向於認為,這種疾病的發生是由於潛伏存在的皰疹病毒激活而形成的,並整合到神經組織細胞的DNA鏈中。
以皮質,皮層下,大腦白質的炎症過程的形式,可以發生HSV-1或2的原發感染,並且是感染的唯一表現。此類病例是兒童和青春期首次接觸皰疹病毒的特徵。
當涉及內臟器官和皮膚時,瀰漫性單純皰疹病毒損害通常會隨著腦炎的發展而擴散到中樞神經系統。
在絕大多數患有腦部皰疹性炎症的患者中,檢測到第一種類型的單純皰疹病毒(HSV-1),即出現在嘴唇上的小泡發癢的一種,而第二種類型的單純皰疹病毒(HSV-2)少見。在慢性遲鈍性腦炎的情況下,HSV-3(帶狀皰疹,引起水痘/帶狀皰疹),HSV-4(Epstein-Barr病毒,引起菲拉托夫病或傳染性單核細胞增多症),鉅細胞病毒HSV-5,人皰疹病毒HSV-6和HSV 7,在慢性疲勞綜合症的發展中被“注意到”。有時,在一個患者體內,不同組織的細胞會受到不同病毒株(混合形式)的影響。因此,從理論上講,所有這些物種的失敗都可能導致皰疹性腦炎。
大腦炎症形式的並發症有時是由所謂的皰疹性咽喉炎引起的。嚴格來說,這種疾病與皰疹病毒無關。因此,在其背景下引起的腦炎是病毒性的,但不是皰疹性的。病原體是柯薩奇病毒-這是腸病毒。它與皰疹的病毒性質有關-寄生於包括大腦在內的細胞內部的能力。這同樣適用於諸如皰疹性口炎的疾病。實際上,所謂的皰疹性咽喉炎(口腔炎)是一種且相同的疾病,僅伴有心絞痛,咽粘膜受到的影響更大,類似皰疹的囊泡形成(囊泡)被倒在其上。患有口腔炎,口腔粘膜受到的影響更大。現代醫學將這種病理學稱為腸病毒性水皰性咽炎或口腔炎,具體取決於流行的皮疹區和與之相關的不適感。這些疾病基本上可以很安全地結束,可以完全康復,但是在極少數情況下,可能會出現病毒性腦炎形式的並發症,其症狀與皰疹相同。
感染人類皮膚細胞或口唇區粘膜的皰疹病毒,整合入其中,開始繁殖,並通過血和淋巴途徑在體內遷移並到達神經細胞。在抑制感染後形成的活動期後,病毒整合到其遺傳裝置中,並保持在神經細胞的“睡眠”狀態,在大多數攜帶者中不繁殖也不顯示自身。在對單純皰疹病毒DNA進行死後寡核苷酸探測的研究中,大多數死亡者的大腦物質是在神經元中發現的,其死亡原因與這種微生物的感染絕對無關。已經發現,皰疹病毒向細胞特別是神經組織的引入並不總是伴隨著宿主細胞的增殖和死亡。通常,它抑制外源複製,並且微生物進入孵育狀態。
但是在某些觸發因素的影響下,皰疹病毒被激活,並且潛在的感染過程進入了急性或亞急性過程,大腦的物質不一定會受到影響。
風險因素
不能準確確定觸發重新激活過程的風險因素。據推測,這可能是面部局部受傷,壓力,體溫過低或過熱,免疫抑制,荷爾蒙波動,經常接種疫苗以及之後的粗心行為。與年齡有關,最容易患皰疹性腦炎的是嬰兒和老年人。
發病
皰疹性腦炎的發病機制不統一。假定對於第一個感染者,第一種類型的單純皰疹病毒(兒童期和青春期)從鼻咽粘膜上皮進入腦物質細胞。克服了組織障礙,微生物以一種神經性方式(沿著嗅覺神經元的神經突)遷移到了嗅球,並在有利於其發展的條件下引起腦部物質的炎症。
HSV在人類中進入中樞神經系統(CNS)的機制尚不清楚,這仍是一個有爭議的問題。最可能的途徑包括通過嗅覺或三叉神經的逆行運輸 [12], [13] 或通過血行性傳播。在大多數情況下,眼眶額葉和中顳葉的病毒向性反對血行性傳播。動物實驗數據證實了通過三叉神經和嗅覺途徑中的一者或兩者傳遞到中樞神經系統,並表明病毒體可以通過前連合擴散到對側顳葉。 [14]
與其他具有感覺功能的顱神經不同,嗅覺神經通路不會通過丘腦,而是直接連接到額葉和中顳葉(包括邊緣系統)。有證據支持氣味在人的中樞神經系統中的傳播,但缺乏準確的數據。 [15], [16] 三叉神經支配腦膜,並可沿眶額葉和顳顳葉擴散。 [17] 但是,由於三叉神經的感覺核位於腦幹中,因此,如果在大多數情況下這是通向中樞神經系統的主要途徑,則可以預期與HSVE相關的相對罕見的腦幹腦炎會更為常見。 [18], [19]
HSVE是重新激活潛伏病毒還是由原發感染引起的也存在爭議;兩者都有可能發生。推測的致病機制包括三叉神經節中潛在HSV的重新激活,隨後感染擴散至顳葉和額葉,原發性CNS感染,或可能在腦實質中重新激活潛伏病毒。 [20], [21] 至少一半的HSVE病毒株負責腦炎,從菌株引起皰疹皮損在同一病人,這表明原發性CNS感染的可能性的觀察不同。 [22]
HSV感染會引起先天免疫系統的強烈反應,直到適應性免疫可以幫助消除活動性感染。在對HSV的免疫反應開始時,位於先天免疫系統細胞上的稱為Toll樣受體(TLR)的模式識別受體會識別並與病原體相關的分子模式結合。 [23] 這觸發了TLR二聚化,隨後激活了引發促炎性細胞因子(如乾擾素(IFN),腫瘤壞死因子和各種白介素)產生的信號通路。 [24] 干擾素通過激活Jak-Stat信號傳導途徑[25] 並觸發破壞細胞RNA的RNA酶(既破壞宿主又破壞病毒)和雙鏈RNA依賴性蛋白激酶(阻止細胞翻譯)來促進宿主對病毒增殖的抵抗 。 [26] 對HSV的免疫反應缺乏(例如TLR-3途徑缺陷,包括TLR3本身,UNC93B1,含TIR域的銜接子誘導的IFN-β,因子-3,與腫瘤壞死因子受體,TANK結合激酶1或調節因子有關) IFN-3)使宿主容易感染HSVE。 [27], [28]
炎性級聯反應觸發適應性免疫,可導致被感染細胞壞死和凋亡。儘管宿主的免疫反應對於可能的病毒控制至關重要,但炎症反應,尤其是活化白細胞的募集,可能會導致組織破壞和隨後的神經系統後果。 [29], [30]
初次感染後,病毒會在宿主的生命中建立潛在狀態,如果未激活,則保持靜止。 [31] 為了建立並保持延遲,必須平衡許多複雜的過程。這些包括沉默裂解期病毒基因,取消宿主細胞防禦機制(例如凋亡)和逃避宿主免疫力,包括先天和後天免疫應答(例如抑制主要組織相容性複合物的表達) [32], [33] HSV特異性CD8 + T細胞位於三叉神經節中,有助於將病毒保持在潛伏狀態。 [34] 在重新激活過程中,病毒基因的表達以暫時組織的方式發生,正如最近所考慮的那樣。 [35] 重新激活後,病毒可以感染附近的神經元,並進入受感染的背根神經節支配的組織中,從而導致疾病復發並釋放出可傳播給他人的傳染性病毒顆粒。
在嬰兒早期,更經常檢測到HSV-2病毒。感染的主要部分在於,如果孩子目前患有急性疾病(生殖器上有皮疹),則該孩子會通過母親的產道發育。出生時發生感染的可能性最高,因此,通常建議使用生殖道皰疹急性形式的婦女使用剖宮產術進行分娩。
新生兒皰疹性腦炎很少會是子宮內感染的結果,而且-可能是由於生後與生病的父母或醫院工作人員的代表接觸而引起的,但這種情況的發生率要小得多。
患有這種神經感染的成年患者過去通常有皰疹發作,或者根據測試結果證明對單純皰疹病毒呈血清反應陽性。再感染另一種病毒後可能會發展成腦炎-在這種情況下,在口腔或咽(鼻)的粘膜上發現了一種皰疹病毒,這種病毒不同於影響腦實質的病毒。在約四分之一的皰疹性腦炎患者中發現了不同的病毒株。
其餘病例的四分之三具有與腦組織中發現的相同的口唇病毒株。在這種情況下,預期有兩種情況。第一種選擇考慮了以下假設:該病毒潛伏在三叉神經或交感神經鏈的節點中,並且當通過神經源性途徑(以及支配中顱窩的神經)重新激活時,它會到達大腦組織。第二種選擇假定病毒在感染後已經到達大腦的神經元,並處於潛伏狀態,在良好條件下,病毒會重新激活。
皰疹病毒複製發生在細胞內,並形成核內包裹物,影響神經元,輔助細胞(神經膠質細胞)並破壞神經內連接。
皰疹性腦炎如何傳播?
就帶狀皰疹性腦炎的直接感染而言,與患者密切接觸並不危險。僅病毒本身被傳播。當在急性期與感染者直接接觸,患有口唇,生殖器,皮疹時,更經常發生這種情況。難怪皰疹也被稱為“親吻疾病”。來自患者嘴唇上的小泡積聚的液體秘密只是被病毒過度飽和,其唾液和鼻腔分泌物也帶有病原體。當咳嗽和打噴嚏,情感交流,直接接觸(例如親吻)時,水滴被唾液中的微生物或鼻支氣管分泌物散佈時,感染會感染受損的皮膚(微裂紋,划痕)。在幼兒中,該病毒甚至可以穿透完整的皮膚。交替使用一條毛巾,餐具,口紅和其他類似動作可能會感染它。
與受感染的伴侶進行口交時,您可能會感染第一型和第二型細胞寄生蟲。而且如果嘴唇上的囊泡清晰可見,那麼確定HSV-2(性)的活躍期通常是有問題的,因為在大多數感染人群中,病情惡化可能會消失,患者本人可能根本不知道這一點。
在潛在階段,您也可能被感染。通常,這是由於粘膜經常直接接觸或在健康人的身體接觸表面上存在傷害和微損傷而發生的。
生殖器皰疹在懷孕期間通過垂直(子宮內)和接觸的方式從懷孕期間感染的母親傳播到嬰兒。
症狀 皰疹性腦炎
該疾病的最初徵像是非特異性的,類似於許多急性傳染病的表現。在早期階段,溫度較高(39℃以上),使前額和太陽穴的頭痛惡化,虛弱,嗜睡和食慾不振。大約一半的患者中,噁心和嘔吐會在疾病的最初幾個小時出現一般中毒的症狀。在早期的第二天或第三天,神經學症狀開始很快出現,這表明有皰疹性腦炎的可能性。
病人開始行為不當,並且行為障礙發展。發生混亂,患者失去時空取向,有時會停止識別親人,忘記言語和事件。出現幻覺-聽覺,視覺,嗅覺,觸覺,局灶性甚至全身性癲癇樣癲癇發作,表明對大腦邊緣部分的損害。行為障礙很明顯,在某些患者中觀察到of妄狀態-他們過度興奮,攻擊性強,無法控制。在某些情況下(當病毒感染顳葉的中部區域時),會觀察到眼部癲癇發作-患者會自動咀嚼,吮吸和吞嚥動作。
幼兒皰疹性腦炎通常伴有肌陣攣性癲癇發作。
早已與患者接觸會出現某些與精神反應,記憶力減退,意識混亂和昏迷有關的困難。
皰疹性腦炎的早期通常持續數天,有時長達一周,但可以以閃電般的速度進行,並在數小時內進入疾病高峰期,其特徵是意識障礙直至木僵和昏迷的發展。在這種狀態下,患者的意識消失了,他對自己的轉向沒有反應,但是對疼痛,輕度和聽覺刺激的運動反應仍然存在。 [36], [37]
在一系列106例HSVE中,出現在醫院的主要原因是驚厥(32%),行為異常(23%),意識喪失(13%)和神誌不清(13%)。 [38]
表示患者出現昏迷的症狀包括呼吸節律紊亂,間歇性停止(呼吸暫停),兩側運動障礙,脫皮症狀(禁用大腦皮層功能)和去腦(禁用前腦)。這些正滲透反應是極其不利的跡象。
姿勢,表明脫皮剛度的開始-上肢彎曲,下肢彎曲。大腦姿勢-將患者的身體拉成細繩,將所有四肢彎曲,伸肌張緊,四肢伸直。對腦幹的損害程度取決於意識受損程度以及面部和延髓神經的功能障礙。
在缺乏適當治療的情況下,會出現腦水腫,使軀幹的位置相對於其他結構移位。大腦顳部向腱開放處的楔形是特徵性的,伴有三聯徵:意識喪失,眼睛瞳孔大小不同(閉孔);身體的一半變弱。還觀察到腦和顱神經的其他局灶性病變。
皰疹性腦炎的逆發展階段從該病發作開始到月底,其持續時間可以數月計。約五分之一的患者完全康復,其餘患者終生都有嚴重程度不同的終生神經系統缺陷。它可以是局部精神運動障礙,也可以是植物生長狀態。
新生兒皰疹性腦炎最難以耐受早產兒和虛弱的嬰兒。他們經常以暴發性壞死或呼吸衰竭的疾病迅速發展,導致昏迷。通常沒有皮疹,但是幾乎總是抽筋,輕癱,因此吞嚥反射受到干擾,孩子無法進食。
在足月嬰兒中,通常觀察到較輕的病程。病情逐漸惡化-體溫過高,孩子虛弱無常,沒有食慾。之後,可能會出現神經系統症狀-抽搐,肌陣攣,輕癱。
新生兒的慢性進行性皰疹性腦炎在生命的第一周或第二週表現出症狀。嬰兒的體溫升高,變得昏昏欲睡和流淚,頭部和身體出現特徵性的囊泡,隨後出現癲癇症狀。如果不進行治療,嬰兒可能會陷入昏迷並死亡。
成人和大齡兒童的皰疹性腦炎也以不同程度的嚴重性發展。上文描述了由第一和第二類型的病毒引起的疾病的經典急性病程。亞急性的特徵在於相對較不明顯的中毒和神經系統症狀。它沒有達到昏迷狀態,但是需要進行體溫過高,頭痛,畏光,噁心,高熱驚厥,嗜睡,認知障礙,健忘和混亂。
此外,該疾病的病程還有更多“較軟”的變異。慢性遲緩性皰疹性腦炎是一種進行性病毒性腦損傷,通常受50歲以上人群的影響。症狀學與急性病的區別在於逐漸增加。一個人注意到持續不斷的疲勞,進行性無力。他可能會定期出現,例如在晚上,溫度上升到亞熱值,並且可以觀察到恆定的亞熱狀況。通常,在遭受感冒和流感後,神經和身體壓力,壓力增加,通常會觀察到緩慢過程的加劇。身體的神化能力增強,最終導致智力下降,工作能力下降和癡呆。
緩慢性皰疹性腦炎的一種形式是慢性疲勞綜合症,其發展的誘因通常是帶有流感樣症狀的轉移性疾病。此後,患者將無法長時間(超過六個月)康復。他感到持續的虛弱,他對生病之前沒有註意到的日常活動感到厭倦。我一直想躺下,性能一直為零,注意力分散,內存失敗,等等。目前認為這種病的原因是神經病毒感染,最可能的病因是皰疹病毒,不僅是單純皰疹病毒,而且還有HSV-3-HSV-7。
皰疹性腦炎的類型根據不同的標准進行分類。根據症狀的嚴重程度(當然是形式),該疾病分為急性,亞急性和慢性複發。
根據對腦實質的損害程度,可以區分為局灶性和瀰漫性炎症過程。
病變的位置反映在以下分類中:
- 腦部主要灰質發炎-多腦炎;
- 主要是白色-白質腦炎;
廣義過程,覆蓋所有組織-全腦炎。
並發症和後果
皰疹性腦炎是一種可以治癒的疾病,但是及時治療非常重要。由於缺乏或發作較晚,該疾病通常導致患者死亡或嚴重的神經精神科並發症。皰疹性腦炎的最嚴重後果是運動性mut默症或進行性植物狀態。病人完全喪失了智力活動的能力,不說話也不動,只有睡眠和清醒的周期才能完全恢復。另外,保留了呼吸和血液循環的功能。所有其他重要過程均異常:患者無法進食,飲水,監控身體衛生,無法控制腸腔和膀胱排空。這種情況是不可逆的,是腦組織大規模受損的結果。長期昏迷後會在患者中發展。
在許多倖存下來的皰疹性腦炎患者中,終生仍然存在各種嚴重程度的持續性神經精神疾病:偏癱,半身不遂,視聽障礙(通常是一方面),癲癇樣發作。 [39]
診斷 皰疹性腦炎
這種診斷的第一個建議是存在神經系統疾病-行為不當,抽搐性癲癇發作,精神錯亂,這種症狀是由高燒和嚴重頭痛等症狀引起的。
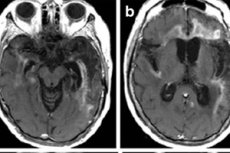
如果假設存在皰疹性腦炎的可能性,則必須緊急進行分析(腦脊液顯微鏡檢查及其聚合酶鏈反應以檢測皰疹病毒基因型的片段),以及儀器研究,其中最有用的是核磁共振成像。如果不可能,請進行計算機斷層掃描和腦電圖檢查, [40] 這可能對評估抗驚厥藥的有效性很有用。誠然,這種疾病的隱患在於,在發展的早期階段,診斷標準可能不會超出正常水平。然後在第一個星期重複研究。
腦脊液的聚合酶鏈反應可產生高精度的結果,使您可以代替腦組織活檢等創傷性研究。揭露的皰疹病毒DNA片段表明是腦炎的皰疹病因,該研究的陽性結果在開始抗病毒治療後仍持續了一周。
腦脊髓物質的顯微鏡檢查顯示淋巴細胞增多,紅細胞(出血形式)的存在,蛋白質水平升高,葡萄糖含量低或正常。
主要的成像方法是核磁共振成像。用於緊急情況。此外,它可以讓您明確說明患者是否可以進行腰穿以進行分析。MRI上的皰疹性腦炎顯示出在眶額回的表面上大腦皮層的顳葉或胰島區域中信號的放大,其特徵是一側或兩側病變缺乏對稱性。這些結果缺乏特異性,但結合臨床症狀和實驗室測試數據,在大多數情況下可以做出準確的診斷。 [41]
早期診斷並不總是能肯定診斷:在10%的患者中,CSF顯微鏡和MRI數據在5%的患者中,PCR結果為假陰性。 [42] 儘管如此,在大多數患者中,至少有一些研究證實了這一診斷,隨後的影像學檢查顯示出明顯的進行性改變-水腫和出血的存在,病灶的擴散擴散。
鑑別診斷
首先,有必要確定病原體的來源,因為主要的治療方法是中和病原體:病毒性腦炎需要大規模的抗病毒治療,細菌-抗生素的任命,寄生蟲-相應的抗寄生蟲藥等。從這個意義上說,分析的結果,尤其是PCR,起著決定性的作用。 [43], [44]
皰疹性腦炎必須與多發性硬化症,贅生物,膿腫,腦血管意外相區別,例如,大腦中動脈盆中風,基底核通常受損(如MRI所示),而皰疹性腦炎則不受影響,脊髓炎-炎症脊髓,特別是由於瀰漫性神經感染通常擴散到脊髓區域(皰疹性腦脊髓炎)。
HSV-2病毒比HSV-1病毒更經常引起大腦軟膜發炎(皰疹性腦膜炎),儘管這種情況很少出現在同一位置。炎症迅速擴散到大腦物質-神經元和神經膠質細胞,並發展為皰疹性腦膜腦炎。如果確定了病原體的來源,則治療原理是相似的(抗病毒治療)。但病變面積較大,並發症和後果可能更嚴重。根據儀器研究的結果進行區分。
誰聯繫?
治療 皰疹性腦炎
此外,懷疑患有單純皰疹病毒對大腦造成急性損傷的患者必須在重症監護室或重症監護室住院。 [45] 這是由於發展為昏迷,呼吸衰竭,吞嚥行為障礙和其他重要機能障礙的可能性很高,而這是無法在家中維持的。
在初始階段,建議每天以25-50 mg的單次劑量服用Curantil抗血栓形成劑。這樣做是為了防止缺血性腦血管意外。
主要的治療方法是旨在減少皰疹病毒活性(目前尚不可能完全銷毀)的等離子治療。選擇的藥物是阿昔洛韋及其同義詞,特別是對HSV-1和HSV-2皰疹病毒有效。及時的抗病毒治療可以顯著增加患者獲得疾病良好結果和最小並發症的機會。
阿昔洛韋是專注於所謂分子靶標的藥物,鳥嘌呤的嘌呤類似物是一種核酸成分。一種相似的結構使無環鳥苷能穿透病毒細胞,並與其酶相互作用,轉變為三磷酸無環鳥苷,後者整合到病毒DNA鏈中,中斷了病原微生物的繁殖過程。最重要的是-阿昔洛韋不會顯著影響人類細胞的基因結構,並有助於調動免疫力。
患有嚴重形式的皰疹性腦病並出現昏迷的患者,每天應靜脈注射三劑阿昔洛韋,劑量為每公斤患者體重10-15毫克。通常需要滴入,因為有必要將藥物緩慢注入靜脈。治療過程為一到兩個星期。在1980年代中期進行的2項標誌性臨床試驗證實了阿昔洛韋在HSVE中的優勢。惠特利等。 [46]。在現代指南中,對於HSV,建議靜脈使用阿昔洛韋14-21天。 [47]
如果病程較輕,如果患者可以自己吞下藥物,則可以開藥。
阿昔洛韋也有片劑形式。由於腦炎是用高劑量的藥物治療的,因此醫生根據患者的病情和年齡規定劑量。對於患有嚴重腎衰竭的患者,應調整劑量。每天最多服用五次用於醫療目的的藥丸。
如果可能的話,口服形式有時是首選伐昔洛韋。這是一種更現代的藥物,其優點是它的作用時間延長,並且不能像其前身那樣經常服用。在體內,活性物質被分解為無環鳥苷,隨後具有主要的抗皰疹作用,以及纈氨酸-脂肪酸,一種蛋白質中的天然成分。對於皰疹性腦炎,該物質保護和再生神經纖維的髓鞘的能力很有價值。纈氨酸增加了身體肌肉的能量潛能,改善了運動的協調性,刺激了細胞的合成並促進了組織的更新。
這些抗病毒藥物禁止對阿昔洛韋過敏的人服用。根據生命指徵,由於尚未確定藥物的致畸性,因此孕婦應開具這些藥物,但是,尚未證明其完全安全性。不向兒童開處方伐昔洛韋。服用會引起頭痛,噁心,造血功能減退和腎臟排泄功能。
最近的研究發現,抗流感藥Arbidol對第二種單純皰疹病毒也具有活性。除病毒學能力外,它還刺激干擾素,體液和細胞免疫的合成。
可以開處方其他免疫調節劑,例如,拉費洛比(Laferobion),它是人干擾素或左旋咪唑。醫生會規定刺激免疫系統的藥物劑量和持續時間。通常,它們會在三到五天的短時間內使用。它們還會引起過敏反應,對於患有心臟,血管,肝臟和腎臟等慢性疾病的人來說是不希望的。
為了減少炎症和預防腦水腫,處方使用糖皮質激素(潑尼松龍,美多羅,地塞米松)。 [48] 皮質類固醇同時具有很強的抗炎和免疫調節作用,理論上可以促進病毒的複制,因此並不是所有專家都認可它們在腦炎中的作用。就其在HSVE中的使用存在不同的意見也就不足為奇了 [49], [50] 而且副作用的數量令人恐懼,因此,它們治療短期課程。服用它們時,絕對不要違反劑量和劑量方案。一項對45例HSV患者進行的非隨機回顧性研究表明,向阿昔洛韋中添加皮質類固醇可能會改善療效, [51] 從而導致更大的臨床試驗。
規定使用B族維生素可改善中樞神經系統的功能,維持腦實質的正常代謝,並恢復神經纖維的髓鞘。硫胺素,吡ido醇,氰鈷胺(B1,B6,B12)對神經系統的功能最重要。硫胺素使神經衝動的傳導正常化,吡ido醇可增強神經纖維的髓鞘和神經遞質的產生。氰鈷胺補充上述所有作用,此外,它還刺激遠端神經系統中神經衝動的傳導。這組維生素有助於血液形成的正常化,這對於這種嚴重的疾病和嚴重的藥物治療很重要。
它們可以製成片劑(神經紅蛋白,Neurobion)或點刺-分別單獨使用,彼此交替服用。該選項被認為是首選。
還服用抗壞血酸,每日劑量應至少為1.5 g。
如果患者處於精神運動性激動狀態,則可以開具抗癲癇藥,伴癲癇樣癲癇發作-還使用抗驚厥藥,促智藥和降壓藥。
旨在穩定所有器官和系統工作的對症治療是通過脫水療法(利尿劑)進行的,這種療法具有嚴重程度的損害-排毒。它們支持身體的重要功能-必要時進行呼吸,對肺進行人工通氣;正常化水電解質平衡,血液的流變特性和組成等。
可以規定脫氧核糖核酸增多症,繼發細菌感染-抗菌治療的一個過程。 [52]
幾乎任何藥物都可能引起患者過敏反應,因此治療方案中必須包括脫敏藥物(苯海拉明,Suprastin,Claritin)。
在恢復期間,患者可能還需要醫療支持和物理治療。
皰疹性腦炎是一種非常嚴重的疾病;在這種情況下,不建議依靠替代療法。疾病的結果直接取決於抗病毒治療的啟動速度。在過去,發現抗皰疹藥物之前的死亡率為70%至100%。因此,希望獲得草藥治療,您只會錯過恢復的時間和機會。但是,在恢復期間,替代藥物配方可能會派上用場。草藥可以止頭痛,減輕焦慮,減輕焦慮。為此,益母草,纈草,薄荷,牡丹是合適的。聖約翰草被稱為天然抗抑鬱藥,紫錐菊被稱為免疫調節劑。但是,最好在合格的植物治療師的監督下進行草藥治療。
在恢復期,順勢療法也可能有用,在其阿森納中有許多排毒,神經系統正常化,增強免疫力的工具,但是在急性皰疹性腦炎時期,最好盡快聯繫傳染病專家。
沒有使用外科手術治療皰疹性腦炎,但是隨著局灶性耐藥性癲癇病形式並發症的發展,可能建議進行腦部手術以消除病理學的重點。這些操作是根據各個嚴格的指示執行的。
預防
預防策略的主要目標是避免感染皰疹。這可以與嘗試預防呼吸道病毒感染相提並論。首先,良好的免疫力會有所幫助,而您需要過上健康的生活方式:保持飲食多樣化,將體育活動與放鬆相結合,提高抗壓力能力,因為現代人沒有人能完全避免壓力,放棄會帶來危害的習慣健康。實踐表明,皰疹病毒非常普遍,但是,有些人表現出對感染的抵抗力,因此,他們只應感謝自己的免疫系統。
但是,如果您看到一個明顯的唇皰疹症狀的人,請不要緊緊擁抱,親吻。如果這是您的親戚,他應該有單獨的餐具和衛生用品,但是,它們應始終獨立。
值得記住的是,急性期的疾病也可以通過空氣中的飛沫傳播。因此,如果可能的話,值得對身體的開放部位進行消毒,這些部位可能會種有分泌微粒(面部,頸部),然後漱口。
接觸後使用屏障型避孕藥具和生殖器防腐劑可部分預防生殖器皰疹。但是最好的防禦方法是消除隨機連接。
如果無法避免感染,請諮詢醫生並定期採取推薦的抗病毒治療方案。您可以求助於替代醫學方法,轉向順勢療法。這些措施將有助於控制皰疹病毒,並將很好地預防其再活化和嚴重並發症的發生。


