前列腺癌病程階段的診斷
最近審查:23.04.2024
區分臨床局部Ť 1-2,N 0中,M 0)mestnorasprostranonny(T 3-4,N 0-1中,M 0)和廣義癌症(T 1-4,N 0-1中,M 1)。
臨床局限和局部晚期階段的患者根據風險程度分配(D'Amiko A V.等,2003):
- 低:階段T 1a-c; PSA水平低於10毫克/毫升:格里森分級 - 2-5; 活檢 - 小於50%的單側病變:
- 溫和:階段T 2a; PSA水平小於10 ng / ml; 格里森畢業 - 3 + 4 = 7; 與活檢 - 雙邊失敗少於50%;
- 高階段T 2b,T 3a-b; PSA水平為10-20ng / ml; 格里森畢業 - 超過4 + 3 - 7; 在活檢中 - 超過50%的病變,神經浸潤;
- 非常高:階段T 4; PSA水平超過20 ng / ml; 格里森畢業 - 超過8人; 在活組織檢查中 - 淋巴血管侵襲。
在明確診斷並確定過程的流行(局部,局部晚期或一般化)之後,醫生和患者面臨治療選擇。在現代社會,治療開始後患者的生活質量非常重視。沒有治療的生活質量對應於潛在疾病的過程,並取決於腫瘤過程的進展。生活質量的改變主要發生在治療開始和應用其中一種治療或手術方法之後。過程階段的明確建立不僅可以選擇最佳的治療方法,還可以預測疾病的進一步發展。
PSA水平的確定與前列腺癌的臨床表現和格里森腫瘤的分級結合顯著增加了建立癌症病理階段時這些指標中的每一個的信息價值。AV Partin等人 (1997)提出預後表來預測腫瘤的進一步擴散,治療的選擇,激進程度和預後治療的有效性
評估腫瘤的患病率,最常用的PR,TRUS,PSA水平和骨顯像的確定。如有必要,規定計算機斷層掃描(CT)或磁共振成像(MPT)和胸部X射線。
任何成像技術的目的都是為了確定治療的階段和評估治療的有效性,在確診後,泌尿科醫師應該明確原發腫瘤的大小,腫瘤的邊界以及侵襲或轉移的可能性。所有這些指標對預測疾病和選擇治療方法都具有重要意義。
原發性腫瘤(T)
首先,您應該確定腫瘤是否與前列腺(T 1-2)或膠囊(T 3-4)結合。手指研究通常不允許估計腫瘤的發病率。根據一些數據,PRE的結果與少於50%患者的組織學檢查結果相對應。不過,只有在決定激進治療問題時才會展示更詳細的檢查結果。
PSA的水平可能反映腫瘤的發病率,但它不能準確定義形態學階段。PSA水平,Gleason指數和触診數據的組合使得可以更好地預測形態學階段,而不是單獨的這些參數中的每一個。游離PSA的價值是有爭議的:在一項研究中,游離PSA含量的測定有助於闡明局限性腫瘤的階段,但其他研究並未證實這一點。只有深入的研究才能幫助解決這個問題。
為了研究前列腺的狀況,最經常使用經直腸超聲。這種方法只能檢測到60%的腫瘤,並不總是顯示出膠囊的萌發。接近60%的T 3期患者。超聲波表示不太常見的過程。膠囊萌發的超聲徵像是凸起,不均勻和腺體輪廓的破裂。腫瘤細胞侵入精囊是一個不良的預後跡象,但有關它的信息對於選擇治療方法非常重要。當TRUSI應該注意氣泡的迴聲結構(高迴聲)時,它們的不對稱性,變形和膨脹。此外,精囊的損傷表現為腺體底部的圓形度和壓實度的損失。這些跡象相當主觀,因此完全依賴這些超聲數據是不可取的。精囊的侵犯表明局部復發和轉移的高風險,並且活檢指示澄清(術前)。沒有必要用這個程序開始檢查,但是如果入侵的風險很大並且治療的選擇取決於活檢的結果,那麼它的實施是合理的。否定的結果並不排除微觀入侵。通常,精囊活檢在臨床階段T 2b和以上進行,並且PSA含量大於10ng / ml。如果至少有一個來自前列腺底部的活組織檢查標本含有腫瘤細胞,則認為結果為陽性。為了提高臨床定義的準確性,不僅要進行額外的研究,還要對原發性活檢結果進行徹底分析(腫瘤病灶的作用和數量,膠囊的入侵發揮作用)。分化程度也具有重要意義:在Gleason指數小於6時,腫瘤局限於70%的病例中。
患有癌症的前列腺血流量高於正常腺體或其增生。去勢後,腺體內的血流強度降低。用於診斷和監測PCa的超聲多普勒圖譜的開發是有前景的,但目前還沒有關於使用超聲多普勒技術確定局部過程階段的可靠數據。有可能使用這種方法從病理性血管生成的焦點獲得用於靶向活檢的額外材料。
前列腺癌的可視化結果直接取決於臨床的技術設備和專家的經驗。這就是為什麼所有現代化的可視化方法都不是一個決定性的,但是具體的角色,治療方法的選擇是基於臨床檢查數據和器械研究的總和。
MRI顯示前列腺結構的最佳機會。現代標準骨盆檢查方法MPT - 應用直腸內探針,使得能夠獲得具有最高可能的空間分辨率的圖像是0.5-1毫米。空氣噴射在直腸內探頭提供前列腺膠囊的清晰的可視化,和角度rektoprostaticheskih rektoprostaticheskoy Denonvile筋膜。MRI成像期間應用直腸內探針不限制區域淋巴結(高達腹主動脈分叉處)。前列腺癌的特徵是T加權圖像上的信號強度低於來自未改變的腺體周圍區域的高強度信號背景。不規則形狀,瀰漫性分佈有佔位效應,模糊的和不規則的輪廓 - 形態特徵在前列腺的周邊區域低病灶信號強度,提示損傷的腫瘤性質。下的動態對比度癌病灶在動脈期迅速積累造影劑和快速消除藥物反映血管生成的程度和由此的腫瘤的惡性程度。低信號強度的特徵還在於出血,前列腺炎,良性基質前列腺增生中性區時,纖維瘢痕形成,纖維肌性增生,激素治療或放射治療的效果的postbiopsiynyh灶。沒有動態對比的MRI不能可靠區分大多數列出的變化和疾病。
如上所述,在前列腺癌中任何可視化方法的主要任務之一是確定腺體的病變程度和腫瘤在囊體外的擴散程度。就預後而言,確定腫瘤體積是重要的。腫瘤體積小於4cm 3表示遠處轉移,而12cm 3 - 表示轉移的可能性極高。根據研究,MRI檢測前列腺腫瘤病灶的準確性為50〜90%。MRI在確定PCa的位置方面的敏感度約為70-80%,而MRI的癌灶(foci)微觀病灶無法被檢測到。
直腸內MPT最重要的優點是能夠確定腫瘤病灶在其他診斷方法無法獲得的區域中的定位,並闡明腫瘤生長的性質和方向。因此,例如,MRI可以檢測到經直腸活檢不能進入的前列腺外周區前部中的腫瘤性病變灶。通常,MRI顯著補充PRI和TRUS關於腫瘤定位的數據。
直腸內MPT允許前列腺囊,神經血管束,精囊,前列腺頂點,可視化periprostatichsskoe靜脈叢和確定局部前列腺腫瘤的患病率。應該強調的是,膠囊的穿透被認為是一個微觀標誌,甚至現代MRI設備(endorectal coil)也不能提供這樣的信息。只能獲得超出腺體膠囊發芽的數據。
使用MRI診斷囊外延伸的標準:
- 實際囊外腫瘤的存在;
- 壓蓋輪廓不均勻(變形,棱角);
- 神經血管束的不對稱性;
- 消除直腸靜脈的角度;
- 腫瘤與膠囊的廣泛接觸。
當檢查中等或高度囊外侵襲風險患者時,可獲得最高的特異性(高達95-98%)和MRI結果的準確性。據信囊外侵入(根據MRI)表明手術治療不當並且預後不佳。荷爾蒙或放射療法不影響檢測前列腺腫瘤的囊外增殖的準確性。檢測癌症和囊外腫瘤擴散焦點的主要困難是由不同專家對X線斷層圖解釋的高度可變性。放射診斷專家的首要任務是實現高診斷特異性(即使以敏感性為代價),以免剝奪可手術患者根治治療的機會。
CT中癌症,增生和正常前列腺組織密度的相似性使得這種方法幾乎不能用於評估腫瘤的局部患病率。精囊中的發芽比發芽成膠囊更重要,但在這種情況下,CT只在過程開始時才提供信息。但是,這種方法主要用於標記放療前的影響區域。
在我國X射線診斷的發展緩慢,導致前列腺癌的晚期診斷,因此,不足以治療前列腺癌(如前列腺切除術),現代的掃描儀和缺乏專業的放射科醫師和泌尿科適當的培訓方案的可用性較低的根治方法的普及率。儘管CT和MRI現在十分普遍,設備機櫃的診斷成像專業水平和教育是不足以確保所收到的信息是在選擇治療的前列腺癌患者的方法是決定性的。
區域淋巴結(N)
評估區域淋巴結應該只在其直接影響治療策略的情況下(通常在計劃根治治療時)。高水平的PSA,T2c-T3a腫瘤,低分化和神經浸潤與轉移至淋巴結的高風險相關。根據PSA水平評估淋巴結狀態被認為是不夠的。
必要的信息僅通過淋巴結切除術(開腹或腹腔鏡)提供。最近的放大淋巴結清掃術研究表明,前列腺癌並不總是影響淋巴結。無症狀腫瘤和PSA水平低於20 kg / ml。CT掃描僅在1%的病例中證實淋巴結腫大。因為這些方法的特異性達到93-96%,所以使用MRI或CT有很高的轉移風險。然而,即使一個積極的結果在它們的應用可能是假的,並且僅穿刺可疑淋巴結消除了淋巴結,根據回顧性分析,淋巴結大小並不總是指示它轉移的存在,不對稱的更多的信息指示被認為是受影響的淋巴結。目前,只有2-3%的誰前列腺癌根治術局部前列腺癌過,診斷為轉移到基於術後病理檢查淋巴結的患者。
作為檢測轉移到淋巴結的方法建議用標記的抗體的使用正電子發射斷層掃描(PET)和顯像,但是它們的使用仍然是有限的,由於不足的靈敏度。
為了評估局部淋巴結的風險,可以使用Partin(2001)的列線圖。諾莫圖 - 用於特定患者或一組患者的數學算法。這些表允許確定腫瘤的局部擴散(在膠囊,精囊)和淋巴結的基於臨床階段,PSA水平與Gleason索引的可能性。特別是,它們使得可以選擇一組患者的淋巴結轉移的低(小於10%)的概率(對於超過20納克/ ppm的PSA的,T階段1-2A和索引格里森2-6); 在根治性治療之前的這個組中,淋巴結的狀態不能確定。評估轉移的風險在淋巴結i和允許腫瘤部位具有顯著間變(4-5)的檢測:如果這樣的位點是在四個或更多個活檢找到,或者它們中的至少一個活檢佔優勢,風險達到20-45%。在其餘患者中,不超過2.5%。這種情況下的額外檢查不是必需的
遠處轉移(M)
在85%的死於PCa的患者中,檢測到軸骨骼的病變。骨轉移是由於血流進入骨髓導致腫瘤生長和骨結構裂解而引起的。骨轉移的患病率影響預後,他們的早期發現警告醫生可能出現的並發症。在70%的病例中,轉移與骨同工酶鹼性磷酸酶(APF)的活性增加相結合。在絕大多數病例中測定鹼性磷酸酶活性和PSA水平可以檢測骨轉移。鑑於多變量分析,這些指標僅受骨轉移瘤數量的影響。重要的是鹼性磷酸酶的骨同工酶的活性比PSA的水平更準確地反映骨損傷的程度。
檢測骨中轉移的最敏感的方法被認為是閃爍掃描(優於放射照相術和鹼性和酸性磷酸酶活性的測定)。作為一種放射性藥物,最好使用二膦酸锝,它在骨骼中的積聚比在軟組織中積聚更多。顯示了半定量估計的骨病變和生存之間的相關性。在任何器官中都可以檢測遠處轉移。更常見的是它們出現在非區域淋巴結,肺,肝,腦和皮膚。通過適當的投訴和症狀檢測,使用胸部X線,超聲波,CT和MRI。圖中顯示了可疑骨轉移的策略。
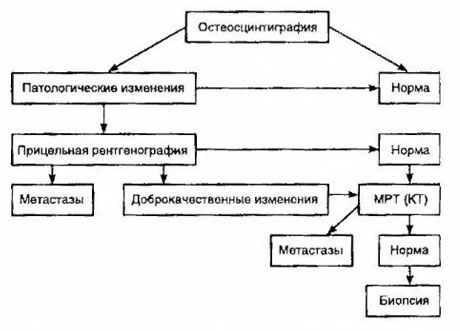
幫助確定轉移程度的最可靠的實驗室指標是PSA的水平。結果表明,其超過100ng / ml的增加是可靠指示遠處轉移的唯一參數。PSA水平的測定減少了需要骨顯像的患者數量。檢測骨轉移與PSA水平降低的可能性非常低。在沒有投訴的情況下,PSA的初始含量低於20ng / ml時,可以放棄從閃爍掃描術檢測高分化和中分化腫瘤。同時,對於低度腫瘤和膠囊萌芽,顯示閃爍掃描(不管PSA的水平如何)。



 [
[