形式
診斷 先天性肠梗阻
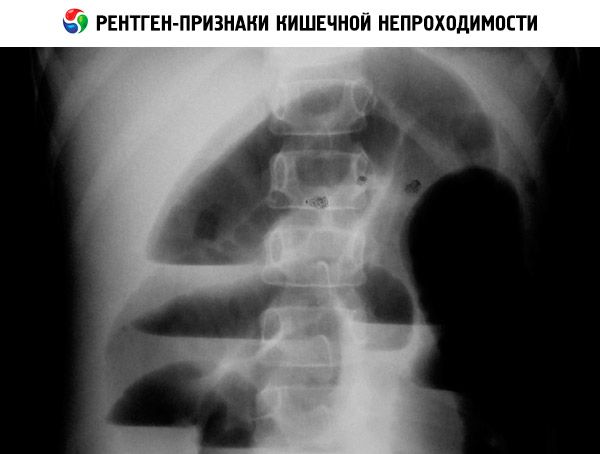
腹部器官X光片(普通X光和造影剂X光)可检测低位梗阻的液平面、十二指肠梗阻的“双泡”症状、胎粪性肠梗阻的钙化或产前肠穿孔。先天性巨结肠的诊断可通过肠活检和灌注造影术确诊。
产前诊断
从胎儿宫内发育第16-18周开始,即可通过胎儿肠道或胃部面积的扩张来怀疑先天性肠梗阻。小肠梗阻的诊断平均时间为24-30周,准确率为57-89%。羊水过多出现较早,发生率为85-95%,其发生与胎儿羊水利用机制障碍有关。结肠先天性肠梗阻在大多数情况下无法诊断,因为液体会被肠粘膜吸收,导致肠道无法扩张。一个重要的诊断标准是腹袋缺失和腹部增大。
誰聯繫?
治療 先天性肠梗阻
发现肠梗阻征兆后,需要紧急将患儿转诊至外科医院。在妇产医院,医生会插入鼻胃管以减压胃部,并持续排出胃内容物。肠梗阻常伴随呕吐和“第三间隙”大量液体流失,会迅速导致严重脱水,甚至低血容量性休克。因此,应在妇产医院通过外周静脉置管开始输液治疗。
术前准备的时间取决于先天性肠梗阻的类型和程度。
术前准备
如果怀疑患儿肠扭转,则应紧急进行手术。在这种情况下,术前准备时间应控制在0.5-1小时,以10-15毫升/(kg·h)的速率输液治疗,纠正酸碱平衡,开具止血药,使用止痛药(三甲哌啶,剂量为0.5毫克/公斤),必要时进行人工呼吸。诊断措施包括:
- 血型和 Rh 因子,
- 科斯
- 血红蛋白水平,
- 血细胞比容,
- 血液凝固时间。
所有肠梗阻儿童均需接受中心静脉导管插入术,因为术后需要长期输液治疗。
对于低位先天性肠梗阻,手术并非那么紧急。术前准备可能需要6-24小时,以便对患儿进行进一步检查,以发现其他器官的发育异常,并更全面地纠正现有的水电解质代谢紊乱。术中需要持续引流胃液,并严格控制引流量。术中会进行输液治疗,并使用抗生素和止血药物。
如果是高位先天性肠梗阻,手术可推迟1-4天,对患儿进行全面检查,并治疗所有已发现的重要器官疾病和水电解质紊乱。术前准备期间,持续胃引流,并禁食。每日输液量为70-90毫升/公斤体重,出生后12-24小时可添加肠外营养药物。纠正电解质紊乱和高胆红素血症,并给予抗菌和止血治疗。
先天性肠梗阻的外科治疗
手术的目的是恢复肠管的通畅,从而确保孩子能够喂养。手术范围取决于肠梗阻的原因:
- 肠造口放置,
- 切除一段肠道并建立吻合口或造口,
- T形吻合术,
- 理顺扭曲,
- 旁路吻合术,
- 打开肠腔并排出胎粪栓。术后重症监护。
对于无伴随疾病的足月婴儿进行微创干预时,可在术后立即拔管。大多数肠梗阻患儿,术后1-5天均需长时间机械通气。在此期间,可通过静脉输注阿片类镇痛药[芬太尼剂量为3-7 mcg/(kg x h),三甲哌啶剂量为0.1-0. mg/(kg x h)]联合安乃近钠剂量为10 mg/kg或扑热息痛剂量为10 mg/kg来缓解疼痛。如果已安装硬膜外导管,可将局部麻醉药持续输注至硬膜外腔。
抗菌治疗必须包括具有抗厌氧菌活性的药物。同时,需要监测肠道微生态状况,每周至少进行两次。当出现蠕动时,应进行肠道口服消毒。
术后12-24小时给予刺激肠道蠕动的药物:甲基硫酸新斯的明,剂量为0.02mg/kg
所有先天性肠梗阻手术后的儿童均需进行早期(手术后 12-24 小时)肠外营养。
完全肠内喂养通常需要7-20天才能实现,在某些情况下,肠外营养的需求甚至会持续数月(短肠综合征)。当食物通过胃肠道后,即可进行肠内喂养。十二指肠梗阻手术后,应使用浓稠的混合食物(Frisovom、Nutrilon 抗反流剂、Enfamil AR)进行喂养,这些食物有助于快速恢复胃和十二指肠的蠕动。
对于大肠切除术或高位肠造口术(短肠综合征),采用元素混合物(Progestimil、Alfare、Nutrilon Pepti MCT、Humana LP+MCT)与酶制剂(胰酶)结合进行喂养。
如果手术后保留了所有肠道部分(结肠造口术,切除一小部分肠道),则可以立即开始母乳喂养。
在所有情况下,均开出生物制剂(嗜酸乳杆菌、双歧双歧杆菌、嗜酸乳杆菌)。



 [
[