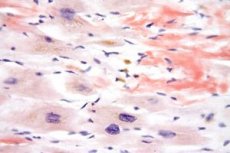
Churg-Strauss综合征以首次描述该疾病的科学家Churg和Strauss命名。该疾病是一种独立的血管炎类型——过敏性血管炎和肉芽肿病,主要影响中小血管。该疾病还伴有肺炎、嗜酸性粒细胞增多症和支气管哮喘等病症。此前,该病症被认为是哮喘型结节性动脉周围炎,但现在已被单独列为一种疾病类型。
1951年,Churg和Strauss(Strauss)首次在13例患有哮喘、嗜酸性粒细胞增多症、肉芽肿性炎症、坏死性系统性血管炎和坏死性肾小球肾炎的患者中描述了该综合征。1990年,美国风湿病学会(ACR)提出了以下六项诊断Churg-Strauss综合征的标准:
- 哮喘(喘息、呼气时喘息)。
- 嗜酸性粒细胞增多(超过 10%)。
- 鼻窦炎。
- 肺部浸润(可能是暂时的)。
- 伴有血管外嗜酸性粒细胞的血管炎的组织学证据。
- 多发性单神经炎或多发性神经病。
存在四项或更多标准时特异性为 99.7%。
原因 Churg-Strauss 综合征
该综合征的病因尚未明确。其发病机制基于免疫性炎症、破坏性和增生性过程,此外,还基于血管壁通透性降低、血栓形成以及血管破坏区域缺血和出血。此外,抗中性粒细胞抗体(ANCA)滴度升高也是该综合征发展的重要因素,ANCA可对中性粒细胞酶(主要是蛋白酶3和髓过氧化物酶)进行抗原中和。同时,ANCA会干扰活化粒细胞的跨内皮运动,并引发过早脱颗粒。由于血管病变,器官和组织中会出现肺部浸润,随后发展为坏死性结节性炎症。
Churg-Strauss 综合征的诱发因素可能是细菌或病毒感染(例如,鼻咽部感染葡萄球菌或乙型肝炎)、各种过敏原、对某些药物的不耐受、疫苗接种、过度受冷、压力、怀孕或分娩以及日晒。
HLA-DRB4 的存在可能是发生 Churg-Strauss 综合征的遗传风险因素,并可能增加发生该疾病的血管炎表现的可能性。
症狀 Churg-Strauss 综合征
除了结节性动脉周围炎的非特异性表现(发烧,食欲不振,体重减轻和不适的状态)外,主要症状是肺功能紊乱。结果,严重的支气管哮喘开始,肺部变暗,可通过胸部X光检查确认,但通常很快消失 - 挥发性ELI。
该病的主要症状之一是GRB综合征,通常是系统性血管炎临床症状出现的前兆。此外,还经常观察到感染性肺部病变,随后发展为感染依赖型支气管哮喘以及支气管扩张性疾病。2/3的患者可观察到肺部浸润。约三分之一的患者被诊断患有胸膜炎,胸腔积液中嗜酸性粒细胞数量增加。
当胃肠道受到影响时,会出现腹痛、腹泻,在极少数情况下还会出现出血。这些症状的出现是由嗜酸性粒细胞性胃肠炎或肠壁血管炎引起的。后者可导致腹膜炎、肠壁完全破坏或肠梗阻。
约三分之一的患者出现心脏疾病的临床表现,但62%的患者在尸检时才被发现,而23%的患者因此死亡。约一半患者的心电图读数会出现各种变化。约三分之一的患者伴有急性或缩窄性心力衰竭或心包炎。罕见情况下,患者会出现血压升高和心肌梗死。
70% 的患者会出现皮肤病变——SCS 的皮肤病变症状比结节性动脉周围炎更常见。具体表现包括:
- 出血性皮疹;
- 皮肤上和皮肤下的节点;
- 皮肤发红;
- 麻疹;
- 皮肤微脓肿;
- 网状青斑。
肾脏疾病是最少见的症状。然而,它不像韦格纳肉芽肿或结节性动脉周围炎那样危险。约一半的患者患有局灶性肾炎,这常常导致动脉高血压。血浆中存在抗中性粒细胞抗体的患者可能患上坏死性肾小球肾炎。
半数该综合征患者会出现关节疾病(例如多关节痛或多关节炎)。他们通常会发展为非进行性游走性关节炎,影响小关节和大关节。部分患者还会出现肌炎或肌痛。
並發症和後果
在该疾病的并发症中,最危险的是肺炎,它是在卡氏肺孢子虫的影响下发展起来的。
脊髓损伤 (SCS) 非常危险,因为它会影响各种器官,包括心脏、肺、皮肤、胃肠道、肌肉、关节和肾脏。如果不及时治疗,这种疾病可能导致死亡。该疾病可能出现的并发症包括:
- 周围神经功能紊乱;
- 皮肤瘙痒和溃疡,以及感染并发症;
- 心包发炎,引发心肌炎,甚至心力衰竭和心脏病发作;
- 肾小球肾炎,肾脏逐渐失去过滤功能,导致肾衰竭。
风险分层
法国血管炎研究小组开发了一个五点(五因素)系统,利用临床特征预测Churg-Strauss综合征的死亡风险。这些因素包括:
- 肾功能下降(肌酐>1.58mg/dL或140μmol/L)
- 蛋白尿(>1g/24小时)
- 胃肠道出血、心脏病发作或胰腺炎
- 中枢神经系统损害
- 心肌病
缺少其中任何一个因素都表明病情较轻,五年死亡率为11.9%。存在一个因素则表明病情严重,五年死亡率为26%;存在两个或两个以上因素则表明病情非常严重,五年死亡率为46%。
診斷 Churg-Strauss 综合征
主要诊断标准包括嗜酸性粒细胞增多症、支气管哮喘和过敏史等症状。此外,还包括嗜酸性肺炎、神经病变、鼻旁窦炎症和血管外嗜酸性粒细胞增多症。如果患者至少患有其中4种疾病,即可诊断为SCS。
测试
抽取血液进行一般分析:为了诊断疾病,嗜酸性粒细胞应比正常值高出 10%,并且红细胞沉降过程应加速。
一般尿液检查应该显示尿液中存在蛋白质,以及红细胞数量的增加。
经支气管、皮肤和皮下组织活检:在这种情况下,应检测到小血管壁中明显的嗜酸性粒细胞浸润,以及呼吸器官中的坏死性肉芽肿过程。
免疫学分析检测ANCA抗体水平升高。重点关注总IgE以及具有抗髓过氧化物酶活性的核周抗体水平升高。
仪器诊断
肺部 CT 扫描 - 该过程涉及可视化主要位于外围的实质簇;还可以看到支气管壁变厚,某些地方扩张,支气管扩张明显。
对胸腔积液中的渗出液进行显微镜检查,以及通过治疗性支气管镜检查来检测嗜酸性粒细胞增多症。
进行超声心动图检查以检测二尖瓣反流的症状,以及心肌中出现疤痕的结缔组织增生。
誰聯繫?
治療 Churg-Strauss 综合征
SCS的治疗较为复杂,治疗过程中会使用细胞抑制剂和糖皮质激素。总体而言,其治疗原则与结节性动脉周围炎的治疗原则相似。
药物治疗
如果出现胃肠道、肺、肾和皮肤损害,应首先使用泼尼松龙治疗。治疗剂量为60毫克/天。服用1-2周后,应过渡到定期服用泼尼松龙,并逐渐减少剂量。3个月后,如果病情有所改善,则继续减少剂量,直至达到维持剂量并长期服用。
如果泼尼松龙无效,且出现弥漫性中枢神经系统疾病、血流不足和传导障碍等症状,则可内服羟基脲,剂量为0.5-1克/天。如果白细胞数量降至6-10x109/升,则需要改为每2天、每3天服用一次,或停药2-3个月。也可使用其他细胞抑制剂,例如环磷酰胺或硫唑嘌呤。
如果患者患有支气管哮喘,则需要开支气管扩张剂。
抗凝剂或抗血小板剂(如乙酰水杨酸剂量为0.15-0.25g/天或库仑替尔剂量为225-400mg/天)可作为预防血栓栓塞并发症发生的措施。
2007 年进行的一项系统评价显示了高剂量类固醇的有效性。
维生素
由于皮质类固醇会对骨骼强度产生负面影响,因此需要通过摄入所需量的钙来弥补损失,同时每天还需要摄入约 2000 IU 的维生素 D。



 [
[