流行病學
根据国际传染病学会(ISDC)的统计数据,欧洲很少有人类感染巴贝斯虫病的病例记录:自1957年在当时的南斯拉夫地区意外发现首例病例以来,官方记录的病例不超过46例,主要发生在爱尔兰、英国和法国。值得注意的是,所有患者均有脾切除史。
此外,墨西哥、哥伦比亚、南非、埃及、韩国、中国和日本也出现了具有明显临床表现的孤立病例。大多数患者年龄在45-50岁之间。
几乎 20%-25% 的患者同时患有巴贝斯虫病和莱姆病。
全球人类巴贝斯虫病的发病率随着时间的推移而上升。例如,中国目前没有地方性人类巴贝斯虫病,但在过去30年中,该病患者的出现频率不断增加。
根据全球健康中心(CDC)的官方数据,2011年至2014年,美国共发生5,542例人类巴贝斯虫病病例。
原因 巴贝西亚原虫病
人类患巴贝斯虫病的唯一原因是入侵,即多种原生动物进入人体,例如发散型巴贝斯虫和微小巴贝斯虫或巴贝斯虫,它们属于顶复门(或孢子虫)、疟原虫属、梨形疟原虫科。
第一个亚种分布于欧洲大陆和亚洲,第二个亚种分布于西半球,两个亚种均分布于澳大利亚东部和北部。更多关于这种微小寄生虫(其宿主、生物周期和繁殖)的信息,请参阅另一本出版物——巴贝斯虫。
巴贝斯虫病的病原体是由感染了原生动物、脊椎动物寄生虫的吸血节肢动物携带的——硬蜱:蓖麻硬蜱(狗蜱)、全沟硬蜱(泰加林硬蜱)、黑蜱(肩胛硬蜱)和喜欢太平洋海岸的太平洋硬蜱。
显然,巴贝斯虫病的感染途径是可以传播的——通过蜱虫叮咬人类,叮咬时分泌的唾液中含有的巴贝斯虫子孢子进入人体血液。
通常,蜱虫叮咬后发生寄生虫血症的潜伏期为一至四周,但有时可能会更长。
此外,其他可能的感染途径包括输血和器官移植。自2003年以来,美国疾病控制与预防中心已记录了40多例因输注储存血浆而感染巴贝斯虫的病例,以及两例因异体移植而感染的病例。
發病
在解释这种疾病的发病机制时,专家指出,巴贝斯虫不仅能够侵入人体血液,还能侵入红细胞的细胞质。受感染的血细胞数量通常占红细胞总量的3%至10%,但范围从不到1%到85%不等。
接下来,在红细胞内,巴贝斯虫的子孢子会转变为滋养体,进而转变为裂殖子。滋养体数量的增长会导致红细胞破裂,而寄生虫的生殖细胞则会通过血液传播,攻击新的红细胞。
进入血液的巴贝斯虫繁殖和病理作用引起炎症反应(由于促炎细胞因子的激活)和溶血(红细胞大量死亡),从而导致人类出现巴贝斯虫病的临床表现。
由于红细胞水平急剧下降,会出现溶血性贫血(导致所有组织缺氧);血液中胆红素(红细胞溶解的副产物)含量增加(表现为黄疸);毒性物质进入血液,导致脾脏和肝脏负担过重(导致脾脏和肝脏体积增大,功能下降)。此外,被破坏的红细胞碎片会积聚在毛细血管中,引起微血管充血。
随着溶血加剧,肾脏无法再过滤血液,血液中含有受损红细胞释放的血红蛋白。这种含铁携氧的蛋白质会“堵塞”肾小管,干扰尿液的生成和排泄。
症狀 巴贝西亚原虫病
診斷 巴贝西亚原虫病
这种感染很难诊断,正确诊断巴贝斯虫病需要医学寄生虫学领域的高水平经验。仅凭患者的主诉以及脾脏和肝脏的体格检查(触诊)不足以确定真正的病因。
血液检测需要在专门的实验室进行,以便充分诊断巴贝斯虫感染。
需要进行以下血液检查:全血细胞计数及分类(全白细胞计数)和 ESR;酶联免疫吸附试验(ELISA);PCR 分析;IgM ELISA、IgG 和 IgM 血清学分析;直接库姆斯试验;LDH(乳酸脱氢酶)水平分析;总胆红素和结合珠蛋白分析;血清肌酐和肝转氨酶水平分析。
还进行尿液检查以检测血红蛋白尿和蛋白尿。
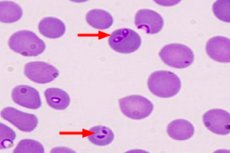
寄生虫学家确认诊断的方法是利用显微镜在外周血涂片中检测到巴贝斯虫。
患有呼吸系统并发症的患者可能需要进行仪器诊断——胸部X光检查。
鑑別診斷
鉴别诊断的目的是排除被检查患者的疟疾、急性贫血、粒细胞无形体病(埃立克体病)、蜱传疏螺旋体病(莱姆病)、Q 热和土拉菌病。
治療 巴贝西亚原虫病
巴贝斯虫病的联合药物治疗是根据疾病的严重程度进行的。
对于轻度和中度形式,使用以下药物7-12天:阿奇霉素(大环内酯类抗生素)和阿托伐醌(Atovaquone,Mepron,Malarone),一种抗原虫羟基萘醌药物。
阿奇霉素静脉注射:500毫克,每日一次(前三天),直至疗程结束,每日250毫克;儿童剂量根据体重计算。阿托伐康每12小时服用750毫克。
对于严重巴贝斯虫病患者,需要肠外给药林可酰胺类抗生素克林霉素(Cleocin)-每8-12小时0.5-0.6克;口服奎宁,欣格明,Hinocid或磷酸氯喹(Chloroquine,Delagil)-以相同的间隔服用0.5-1克。
抗菌药物已知会引起副作用:恶心、腹痛、肠道疾病等。但注射剂型可以在一定程度上缓解这些副作用。抗原虫药物也有副作用,但如果没有这些副作用,目前无法治疗巴贝斯虫病。不过,如果对奎宁有严重过敏反应,可以联合使用克林霉素+强力霉素+阿奇霉素。
治疗结果通过巴贝斯虫血涂片的结果来评估;如果涂片至少两周呈阴性,则治疗成功。
当寄生虫血症和溶血严重时,为了维持重症患者的肾、肝、肺功能,就采取换血疗法。



 [
[