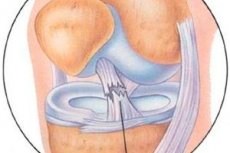
診斷 前十字韧带损伤
所有患者在初次手术前均需接受临床和放射学检查。检查内容包括病史、体格检查、触诊、膝关节结构损伤的临床评估、X光检查、血液和尿液常规分析以及血液和尿液生化检查。根据适应症,需进行以下仪器检查:CT-1000设备检查、CT扫描、MRI扫描、超声检查。诊断性关节镜检查需在手术治疗前立即进行。
患者检查首先要了解患者的症状并收集病史。确定膝关节韧带损伤机制并收集既往膝关节手术信息至关重要。接下来,他们会进行体格检查、触诊、测量关节周长、确定被动和主动运动幅度,并广泛使用针对运动员的Lysholm问卷测试表,以及针对体力需求较低的患者,使用中央创伤和骨科研究所开发的百分制量表。
下肢功能评估基于以下参数:关节不稳定的症状、主动消除胫骨被动施加的病理性移位的能力、支撑能力、跛行、特殊运动任务的表现、长时间工作期间关节周围肌肉的最大强度、大腿肌肉的营养不良、肌肉张力、关节疼痛的症状、滑膜炎的存在、运动能力与功能期望水平的符合情况。
每种体征都按 5 分量表进行评估:5 分 - 无病理变化,功能代偿;4-3 分 - 中度变化,亚代偿;2-0 分 - 明显变化,失代偿。
治疗结果评定包括三个等级:良好(77分以上)、满意(67-76分)、不满意(66分以下)。
主观评价治疗结果的标准之一是患者自身对功能状态的评估。良好治疗结果的前提是功能恢复。如果功能恢复不充分,则治疗结果不令人满意或不理想。
临床检查时,会评估关节活动范围并进行稳定性测试。排除前抽屉征始终至关重要。
患者会抱怨关节疼痛和/或不稳定感。疼痛可能是由关节不稳定本身引起的,也可能是由相关的软骨或半月板损伤引起的。有些患者无法回忆起之前的损伤,直到数月或数年后才突然意识到膝关节的存在。患者很少将膝关节描述为不稳定。他们通常会描述受伤关节的不确定性、松弛和无法控制运动。
髌骨下摩擦音是由于髌股关节的生物力学受到破坏而出现的。
通常,次要症状会变得突出:慢性关节积液、关节退行性变或贝克囊肿。
手术前后主动动态稳定结构的状况也很重要。这是因为关节周围肌肉能够实现足够可靠的稳定作用。
肌肉力量指标受到高度重视。
为了诊断前不稳定并评估其治疗的长期效果,使用最具参考价值的测试:胫骨中立位前“抽屉”症状、外展试验、内收试验和拉赫曼试验。
功能状态的重要指标是能否主动消除胫骨相对于大腿被动施加的病理性移位。
在特殊的运动任务中,我们使用步行、跑步、跳跃、爬楼梯、下蹲等。
在长期工作中,必须考虑关节周围肌肉的耐力。
被动测试综合体包括胫骨三个位置的前“抽屉”症状、关节屈曲 0 和 20° 时的外展和内收测试、反曲测试和支撑点横向变化测试、Lachman-Trillat 测试以及胫骨病理旋转的测量。
主动测试综合体包括小腿三个位置的主动前“抽屉”测试、关节 0 和 20° 屈曲的主动外展和内收测试以及主动 Lachman 测试。
为了确定前交叉韧带的损伤或功能不全,通常使用前“抽屉”症状——胫骨被动移位(前移),并伴有胫骨的不同屈曲位置。建议关注文献中该症状最常用的分级之一:I 度 (+) - 6-10 毫米,II 度 (++) - 11-15 毫米,III 度 (+++) - 超过 15 毫米。
此外,应通过胫骨的不同旋转位置(30°、外旋或内旋)来评估前抽屉症状。
Lachman征被认为是检测前交叉韧带或其移植物损伤最具特异性的检查方法。人们认为,该征能够提供关于急性前交叉韧带损伤中前交叉韧带状态的最重要信息,因为在进行该征检查时,胫骨前后平移(移位)几乎没有肌肉阻力,而慢性前交叉韧带不稳定也是如此。
Lachman 试验需在仰卧位进行。Lachman 试验的评估基于胫骨相对于股骨的前移程度。一些作者使用以下分级:I 级 (+) - 5 毫米(3-6 毫米),II 级 (++) - 8 毫米(5-9 毫米),III 级 (+++) - 13 毫米(9-16 毫米),IV 级 (++++) - 18 毫米(最高 20 毫米)。为了统一评估系统,我们使用类似于先前描述的前“抽屉”症状的三级分级。
旋转点改变的症状或胫骨前动态半脱位(枢轴移位试验)的症状也被认为是前交叉韧带损伤的特征性症状;在较小程度上,它是与内侧韧带结构破裂相结合的特征。
检查时,患者取仰卧位,腿部肌肉放松。一手握住患足,将胫骨向内旋转,另一手置于股骨外侧髁附近。缓慢屈曲膝关节至140-150°,用手触摸胫骨前脱位,进一步屈曲可消除。
在Macintosh上进行轴移试验时,患者处于类似体位。用一只手进行胫骨内旋,用另一只手进行胫骨外翻。阳性结果表示胫骨关节面外侧(外侧平台)向前移位,膝关节缓慢屈曲至30-40°时,外侧平台向后移位。虽然轴移试验被认为是前交叉韧带缺损的特征性表现,但在髂胫束(ITT)损伤、内侧或外侧半月板完全纵向断裂并伴其本体脱位(“喷壶柄状”断裂)、关节外侧明显退行性病变、胫骨髁间隆起结节肥大等情况下,轴移试验结果可能为阴性。
主动拉赫曼试验既可用于临床检查,也可用于放射学检查。前交叉韧带损伤时,胫骨前移位可达3-6mm。检查时,患者取仰卧位,双腿完全伸直。一手置于被检查肢体大腿下方,使膝关节屈曲20°,另一手握住被检查肢体大腿外侧角(KJ),使被检查肢体大腿靠在检查者的前臂上。另一手置于患者踝关节前侧,脚跟贴着桌面。然后,嘱患者收紧大腿股四头肌,并密切观察胫骨结节向前移动的情况。若胫骨结节向前移动超过3mm,则为阳性,提示前交叉韧带损伤。为了确定关节内侧和外侧稳定器的状况,可以对胫骨进行内旋和外旋的类似测试。
X射线
射线照相术是使用普遍接受的方法在两个标准投影中进行的;同时也进行功能性射线照相术。
在评估图像时,要考虑髌骨的位置、胫股角、胫骨外侧平台的凸度、内侧平台的凹度以及腓骨相对于胫骨的背侧位置。
通过 X 射线,我们可以评估膝关节的整体状况,识别退行性变化,确定骨骼的状况、金属结构的类型和位置、隧道的位置及其在手术治疗后的扩张情况。
医生的经验非常重要,因为对所获得的图像的评估非常主观。
为了正确评估胫骨与髌骨的关系,应在关节屈曲45°时拍摄侧位X光片。为了客观评估胫骨的旋转情况,需要将胫骨的内外髁重叠。此外,还需评估髌骨的高度。
当患者平躺且腿部旋前时,从侧位投影更容易诊断伸展不足。
为了确定肢体轴线,需要在患者站立状态下,使用长盒式摄影装置进行额外的X光直射检查,因为变形性关节的影像与正常情况存在偏差。肢体的解剖轴线由大腿与小腿的纵向方向决定,平均角度为50-80°。这是进一步外科治疗(矫正性截骨术、关节置换术、内置假体植入术)过程中最重要的一点。
使用负重功能性射线照片来确定胫骨相对于股骨在前后和内外方向上的位移程度。
慢性膝关节前不稳定,有特征性的X线征象:髁间窝变窄,关节间隙变窄,胫骨、髌骨上下极周围出现骨赘,股骨外髁前半月板沟加深,髁间隆起结节肥大、变尖。
侧位X线片通常能提示活动受限的原因。最大伸展时的侧位X线片可能提示伸展不足,同时评估胫骨隧道相对于髁间弓的位置,其表现为线性增厚(Blumensaat线)。
 [ 14 ]、[ 15 ]、[ 16 ]、[ 17 ]、[ 18 ]、[ 19 ]、[ 20 ]
[ 14 ]、[ 15 ]、[ 16 ]、[ 17 ]、[ 18 ]、[ 19 ]、[ 20 ]
计算机断层扫描
CT检查并非常规检查。当其他检查无法提供足够信息时,才会对患者进行CT检查,尤其是在胫骨髁压缩性骨折的情况下。
CT扫描有利于观察骨骼和骨软骨损伤。CT扫描可以进行各种动态测试,包括膝关节屈曲的不同角度。
 [ 21 ]、[ 22 ]、[ 23 ]、[ 24 ]、[ 25 ]
[ 21 ]、[ 22 ]、[ 23 ]、[ 24 ]、[ 25 ]
KT-1000
为了测量胫骨的前后位移,使用 KT-1000 装置。
KT-1000 装置是一款关节测量仪,由用于测量胫骨相对于股骨前后位移的装置本体以及支撑大腿和足部下三分之一的支架组成。该装置通过 Velcro 绑带固定在小腿上,现有的传感器平台将髌骨压向股骨前表面。此时,关节间隙应与装置上的线重合。将位于支架上的下肢在膝关节处弯曲 15-30° 以测量小腿的前位移,弯曲 70° 以测量小腿相对于股骨的后位移。
首先,检查受伤的膝关节。为了测量胫骨的前移,医生将位于设备前上方的手柄拉向自己,并通过按住髌骨上的感觉垫尝试使胫骨前移。在这种情况下,施加6、8和12公斤的力,由声音信号控制。医生每听到一个声音信号,就会记录刻度上箭头的偏差并记录设备读数。胫骨相对于股骨的位移以毫米为单位。接下来,医生通过将膝关节处的胫骨弯曲至70°角来测试胫骨的后移,并尝试使用设备手柄将胫骨向后移位。箭头偏转时发出的声音信号指示胫骨相对于股骨后移的幅度。
对健康膝关节进行类似测试。然后比较健康和受损膝关节获得的相应数据并进行减法。该差值表示在6、8和12公斤的负荷下,胫骨相对于股骨的前移量。
前位移是在胫骨屈曲角 30° 时确定的。
如果检测到受影响关节和健康关节在 67H 和 89H 处的前移位幅度差异超过 2 毫米,则怀疑前交叉韧带断裂。
膝关节不稳定的器械测试有一定的原则。必须考虑以下参数:肢体固定带的牢固程度、关节上感觉传感器的位置、腿部肌肉的完全放松程度、关节测量仪相对于关节间隙的位置、小腿的旋转角度、腿部的重量、膝关节的屈曲角度。
在损伤后的急性期,使用关节测量仪并不合适,因为不可能完全放松关节周围的肌肉。必须正确选择胫骨的中立位,并考虑到胫骨前移位时会发生内旋,后移位时会发生外旋。否则,前后平移的数值将小于真实值。为了获得胫骨病理性移位的最大值,还必须允许其自由旋转。
平移的程度取决于所施加力的大小、吸引力点和方向。
使用脚踏板不应限制小腿的旋转。传感器必须严格朝向关节间隙放置,因为如果传感器向远端移位,读数将小于真实值;如果向近端移位,读数将大于真实值。
客观评估的必要条件是将髌骨固定在髁间沟内。为此,必须使胫骨关节屈曲角度达到约25-30°。对于先天性和创伤后髌骨半脱位,屈曲角度应增加至40°。对于前侧不稳定,关节屈曲角度为30°;对于后侧不稳定,关节屈曲角度为90°。
测试过程中会发出两个音频信号:第一个信号为67N,第二个信号为89N。有时,需要更大的力度才能确定前交叉韧带是否断裂。
通常,测量前后位移时两肢之间的差异不超过2毫米;有时小于3毫米的值也被指示为正常界限。
考虑了前部柔顺性指数,即67N和89N时的位移差。该值通常也不应超过2毫米。
如果位移超过 2 毫米,我们可以说前交叉韧带断裂(前交叉韧带移植)。
还应注意,如果两个膝关节不稳定或活动过度,则不建议使用 KT-1000 关节仪。
总而言之,应该说,使用这种关节测量仪时,确实存在主观因素,取决于许多参数,包括研究人员的主观性。因此,患者的检查应(如果可能)由一名医生进行。
借助 CT-1000,只能确定胫骨相对于股骨的前后位移,而无法记录横向不稳定性。
磁共振成像
MRI 是非侵入性研究方法中最具信息量的方法,可以直观地看到膝关节的骨骼和软组织结构。
健康的前交叉韧带在所有图像上都应呈现低信号。与致密的后交叉韧带相比,前交叉韧带的组织结构可能略有不均匀。由于其倾斜方向,许多人更喜欢使用斜冠状位图像。如果前交叉韧带撕裂,MRI 可以清晰地显示损伤部位。
在胫骨伸展和外旋时,前交叉韧带在侧切面上清晰可见。前交叉韧带比后交叉韧带更亮,其纤维呈扭曲状。纤维连续性缺失或纤维方向混乱提示韧带断裂。
前交叉韧带完全断裂的诊断更多是通过间接体征:胫骨前移位、后交叉韧带过度后倾、前交叉韧带轮廓呈波浪状。
超声波检查
超声波的优点是成本低、安全、速度快,并且可以提供信息丰富的软组织图像。
超声波可以通过检查结构的回声强度来研究膝关节软组织、骨表面和软骨的状况,还可以通过检查回声强度的降低来判断组织水肿、关节腔内积液或关节周围结构。超声波还可用于检测膝关节半月板、侧韧带以及膝关节周围软组织结构的损伤。
关节镜检查
在诊断性关节镜检查中,作者使用标准方法:前外侧、前内侧和髌骨上外侧。
前交叉韧带的关节镜检查包括评估前交叉韧带的外观、韧带自身滑膜的完整性以及胶原纤维的走向,不仅包括韧带胫骨附着点的走向,还包括韧带沿其长度方向(尤其是在股骨止点)的走向。如果前交叉韧带沿其长度方向和胫骨附着点的损伤伴有骨碎片破裂,则关节镜诊断并不困难,但对于滑膜内(股骨干内)的新旧前交叉韧带损伤的诊断则非常困难。这是因为,乍一看,前交叉韧带似乎完好无损:滑膜完整,用关节镜钩触诊前交叉韧带可显示其结构完整且厚度适中,关节镜下前“抽屉”征兆显示韧带纤维张力充足。然而,更仔细地检查韧带中部和股骨部分的毛细血管网,以及打开韧带的滑膜,可以发现韧带纤维的损伤以及是否存在出血或疤痕组织。前交叉韧带旧滑膜内损伤的次要体征是后交叉韧带股骨部分和股骨髁间窝穹窿的滑膜和脂肪组织肥大(“组织生长”症状)。
有时仅通过关节镜检查才有可能记录到以下类型的前交叉韧带损伤:
- 股骨附着处前交叉韧带损伤,有或无残端形成;
- 前交叉韧带滑膜内损伤;
- 前交叉韧带损伤;
- 在极少数情况下,髁间隆起区域的前交叉韧带会受损,并伴有骨碎片断裂。
治療 前十字韧带损伤
对于膝关节前不稳定的代偿形式,治疗包括固定,然后恢复关节活动性和主动稳定器(肌肉)的功能。
对于前路不稳定的亚代偿和失代偿形式,需要进行手术干预,以恢复主要静态稳定器的完整性。治疗方案必然包括功能性治疗,以强化主动稳定器。
还应该注意的是,由于治疗措施,主要是在前内侧不稳定的情况下,可以从亚补偿形式转变为补偿形式,因为这个解剖区域具有最多的次级稳定器,这对治疗结果有益。
膝关节前向不稳定患者的治疗取决于多种因素:年龄、职业活动类型、运动训练水平、伴随的关节内损伤、不稳定程度、再次损伤风险以及损伤时间。首先,对于职业运动员,尤其是在伴有膝关节其他结构损伤的情况下,如果前交叉韧带断裂,则需要进行塑性重建。对于慢性膝关节不稳定,也建议进行前交叉韧带重建。
前关节镜静态固定的适应症是原发性和复发性亚代偿和失代偿形式和类型的前内侧(A2M1、A2M2、AZM1、AZM2、AZM3)和前外侧(A2L1、A2L2、A2L3、AZL1、AZL2、AZL3)不稳定,以及无法通过保守治疗方法补偿病理。
50岁以上患者是否接受前交叉韧带整形重建手术,取决于患者的年龄、体力活动水平以及关节变形的程度。如果膝关节不稳定导致体力活动严重受限,建议进行前交叉韧带整形手术。
对于每个个案,我们都会根据患者的个人特征来决定是否进行手术治疗。
以下情况和疾病被视为静态稳定的禁忌症:
- 存在 III-IV 级膝关节病;
- 大腿肌肉严重萎缩;
- 关节挛缩;
- 受伤后时间大于3天且小于3周;
- 传染病;
- 骨质疏松症;
- 下肢血管血栓形成。
在确定创伤后前路不稳定手术治疗的适应症和禁忌症时,有时会出现一个两难的境地。一方面,慢性不稳定的后果(大腿肌肉萎缩、关节变形)成为静态固定的禁忌症,而使用骨块移植进行关节镜固定会导致关节软骨负荷增加(从而导致关节变形)。另一方面,保守方法无法提供足够的稳定效果,这也会导致关节变形的发展。
有时建议推迟手术,直至膝关节活动范围恢复,这可能需要2-3周。在急性期推迟手术可减少术后与膝关节活动范围恢复相关的康复治疗过程中的并发症。
自体移植和固定方法的选择
重建前交叉韧带最常用的自体移植材料是髌腱、半膜肌腱和股四头肌腱,在少数情况下,也会用到跟腱和股四头肌腱。带有两块骨块的髌腱中央三分之一仍然是运动员重建前交叉韧带最常用的自体移植材料。带有一块骨块或不带骨块的股四头肌腱越来越多地被用作替换前交叉韧带的自体移植材料。在CITO,用于前交叉韧带移植的最常用自体材料是髌腱中央三分之一。该移植材料带有两块骨块(来自髌骨和胫骨结节),以确保初步可靠的刚性固定,从而有利于早期负重。
髌腱自体移植的优点如下。
- 正常情况下,髌韧带的宽度允许采集任意所需宽度和厚度的自体移植物。通常,移植物宽度为8-10毫米,但有时在重复重建的情况下,所需宽度可达12毫米。
- 髌韧带始终以自体材料形式提供,且解剖学变异较小。这使得技术上易于随时采集自体材料。
- 骨块可将移植物牢固固定,例如,通过干涉螺钉将骨块和骨隧道壁拧入骨块和骨隧道壁之间。这种方法可提供非常高的初期固定效果。
一些作者认为,使用半腱肌和股骨大肌腱的自体移植,可使胫骨病理性外旋增加至12%。前交叉韧带重建的成功很大程度上取决于移植物的生物学重塑。
由于从髌骨和胫骨结节处切除了一条带骨块的韧带,该区域会出现疼痛。虽然可以用松质骨闭合骨缺损,但软组织并不总是能够充分闭合缺损,尤其是在原发性损伤已导致肌腱周围形成疤痕的情况下。
由于骨块取自胫骨结节,而胫骨结节对膝关节的支撑至关重要,一些患者(例如摔跤运动员、艺术家、神职人员等)可能会抱怨膝关节直接承受负荷时疼痛或无法支撑膝关节。也有一些患者在术后并未出现膝关节不稳定和肢体功能障碍的症状,但却因这些并发症而被迫退出或限制日常职业活动。因此,良好的术后效果不仅仅取决于稳定性。
在中央创伤和骨科研究所的运动和芭蕾创伤诊所,优先使用带有两个骨块的髌韧带自体移植,并用干涉螺钉固定。
在诊断性关节镜检查后,利用来自髌韧带的自由自体移植对膝关节进行前部静态稳定,以确定干预的范围和类型。
自体骨通常取自患侧肢体,以保留对侧肢体作为支撑。首先,从胫骨结节取一块骨块,然后从髌骨取一块骨块。其中一块骨块必须足够大,以便固定在股骨隧道内。
为了减少骨块分裂的可能性和对供体部位的损伤,采集梯形的自体移植骨碎片;这样的骨块更容易用压接钳处理,使移植物呈圆形,同时降低髌骨骨折的风险。
这种自体移植物更容易安装在骨内隧道中。首先从胫骨结节处切下自体移植物,然后从髌骨处切下。
利用关节镜压缩,骨块呈现圆形。
在准备自体骨的同时,需确定胫骨隧道的最佳(等长)位置。为此,需使用特殊的立体视觉系统(该立体视觉系统的角度为 5.5°)。将隧道置于中心位置,重点关注前交叉韧带剩余的胫骨部分;若缺失,则关注髁间隆起结节之间或其后方 1-2 毫米的区域。
其直径取决于自体移植骨的大小(应比移植骨的直径大1毫米)。使用特定直径的钻头形成骨内隧道(严格沿轮辐方向,否则骨管会变宽)。彻底冲洗关节以去除骨屑。使用关节镜锉刀将胫骨管出口边缘打磨平整。
下一步,使用钻头在右膝关节11点钟方向,确定股骨外侧髁(距后缘5-7毫米)上的股骨插入点。在翻修重建手术中,通常使用“旧”股骨管,并在其位置上进行细微调整。使用空心钻头钻出股骨管;其深度不应超过3厘米。钻完股骨管后,使用关节镜锉刀处理股骨管边缘。
在某些情况下,还要进行髁间窝整形手术(哥特式弓、髁间窝斜面)。
在将自体移植物插入骨隧道之前,需要使用关节镜钳从关节腔中取出所有骨软骨碎片并彻底冲洗关节。
将缝合的移植物插入骨内隧道并用干涉螺钉固定在股骨隧道中。
移植股骨端固定后,用消毒剂冲洗关节,以防止化脓性并发症。
然后将手术后的下肢完全伸展并固定在胫骨管内,膝关节必须完全伸展。沿管轴线拉动线,将关节镜插入胫骨下口,用织针确定螺钉固定的点和方向(如果该区域的骨组织较硬,则插入剑)。拧入螺钉时,根据线的位置和张力监测骨块的位移,以免骨块被推出管腔进入关节腔。在下一步中,使用关节镜观察在拧紧螺钉时骨块是否由于沿管轴线的位移而突出到关节内(因此,最好使用自紧螺钉),然后使用关节镜评估骨块与骨隧道壁的粘附程度,然后完全拧紧螺钉。
如果带有骨块的自体移植骨的初始长度超过10厘米,则骨块突出胫骨管的可能性很高。
为了避免术后髌股关节疼痛,固定后将骨块突出部分咬掉。
在用软组织关闭之前,用锉刀将尖锐突出的骨边缘和角磨平,然后缝合软组织。
接下来,仔细检查胫骨螺钉区域是否出血;如有必要,使用凝固方法彻底止血。
在手术室中直接拍摄两个投影的控制 X 射线图像。
伤口分层紧密缝合;不建议安装引流管,因为它成为感染的入口;如果需要(关节内出现积液),第二天进行关节穿刺。
手术肢体应用0-180°锁定的术后支架。
手术后对关节进行冷敷系统,可明显减少关节旁水肿、关节积液等并发症。
俄罗斯中央创伤骨科研究所首次在自体骨移植中采用更通用的固定方法,即使用Rigidfix聚乳酸固定钉和最新一代Mi-La-Gro界面螺钉固定带骨块的自体骨。该方法的通用性在于它既适用于软组织移植,也适用于带骨块的自体骨移植。该方法的优点在于固定时不存在损伤带骨块自体骨移植软组织部分的风险,固定牢固,并且不会因固定钉的吸收而导致取出固定钉困难。固定钉的膨胀及其产生的压缩力确保了初次固定的牢固性和移植骨块的紧密贴合。


