肝脏穿刺活检
最近審查:06.07.2025
肝活检指征
穿刺活检主要用于怀疑慢性肝炎或肝硬化时,有时也用于对肝脏参与病理过程的疾病(脂质沉积症、脂肪肝、糖原沉积症等)以及病因不明的黄疸和肝肿大进行鉴别诊断。
肝活检的适应症如下:
- 识别导致功能性肝测试变化的病理;
- 需要明确诊断并确定慢性肝炎的预后;
- 确认酒精性肝病的存在和病程的预后;
- 肝脏参与病理过程的全身性疾病的诊断;
- 评估药物性肝损害的严重程度和性质(类型);
- 确认多器官浸润性肿瘤病理(淋巴瘤、白血病);
- 对患有全身性疾病的患者亲属进行筛查;
- 获取用于培养的组织;
- 威尔逊-科诺瓦洛夫病、血色素沉着症、自身免疫性肝炎、慢性病毒性肝炎的诊断和治疗效果的评估;
- 消除移植排斥反应;
- 排除肝移植后再感染或器官缺血。
为了避免实质出血造成的严重后果,建议在外科进行穿刺活检。肝脏穿刺活检后,有发生胆汁性腹膜炎、化脓性并发症(脓肿、蜂窝织炎)甚至气胸的报道。也有报道发生胸膜炎、肝周炎、肝内血肿、胆道出血、动静脉瘘、肾脏或结肠意外穿刺,以及以一过性菌血症形式出现的感染性并发症,罕见情况下为败血症。一般而言,儿童活检并发症比成人更常见,可达4.5%。穿刺活检死亡率为0.009至0.17%。
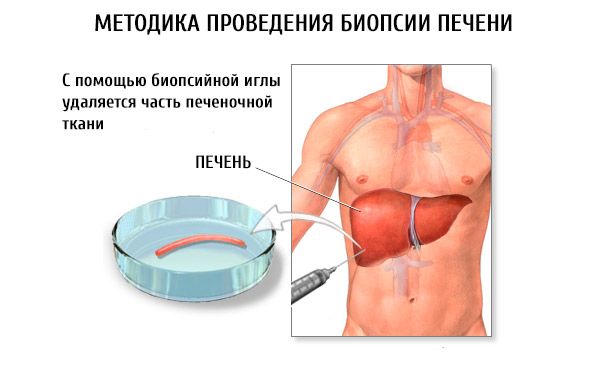
肝活检是如何进行的?
肝穿刺包括经皮肝穿刺和靶向肝穿刺,以及腹腔镜或超声引导下的肝穿刺。腹腔镜或超声引导下的肝穿刺对于局灶性肝脏病变最为有效。对于器官组织弥漫性病变,可采用“盲”活检。虽然无法确定肝组织的位置,但可获得较高的阳性率,并且操作简便,任何肝病科室均可使用。
对于凝血功能障碍、大量腹水、肝脏较小或缺乏与患者的接触,以及暴发性肝功能衰竭的情况,可使用经颈静脉肝活检,即使用放置在导管中的 Trucut 针头通过颈静脉插入肝静脉。
在穿刺针系统中,最广泛使用的有 Menghini 针和 Trucut 针(Silverman 针的改良版)。此外,还有许多其他系统也在使用。
肝穿刺活检时,患者需仰卧。穿刺部位(通常为右侧第九和第十肋间隙,腋前线和腋中线之间)的皮肤需用消毒液处理。之后,使用2%奴佛卡因溶液局部麻醉皮肤、皮下脂肪和肝包膜。
穿刺采用针芯,深度2-4毫米。然后,将Menghini穿刺针(儿科临床使用短针)通过针芯插入,连接一个装有4-6毫升等渗氯化钠溶液的10克注射器。将针头推进至肝包膜,释放2毫升等渗氯化钠溶液,将脂肪组织碎片从针头中推出。将针头插入肝实质,用注射器柱塞吸出器官组织碎片。操作完成后,在穿刺部位敷上无菌创可贴,并放置冰袋。患者需卧床24小时。
充血性黄疸、皮肤出现脓疱性皮疹(尤其是在拟穿刺部位)的患者不宜进行肝穿刺活检。急性呼吸道疾病、扁桃体炎或其他急性感染患者不宜进行肝穿刺活检。
肝活检获得的组织柱可用于判断整个器官的变化,尤其是在弥漫性病变(病毒性肝炎、脂肪变性、网状细胞增生、肝硬化等)中。然而,活检并不总是能够诊断局灶性肝脏病变(肉芽肿、肿瘤、脓肿等)。活检中缺乏门管区以及组织样本量较小也可能是活检结果不充分的原因。
组织柱高度为1-4厘米,重量为10-50毫克即可。组织样本通常用10%福尔马林和等渗氯化钠溶液固定。制备好的样本用苏木精-伊红染色,并进行PAS反应以检测是否存在结缔组织等。此外,从石蜡块中获得的组织柱可用于回顾性检查。为了充分解释结果,组织样本必须至少长2厘米,并包含四个门管区。



 [
[