监测原发性开角型青光眼患者的目的是维持或改善病情。医生和患者都关心患者视觉器官在其一生中的功能保存。在开始或改变治疗方案之前,必须证明患者是否存在因青光眼而出现功能障碍的可能性。为此,医生必须了解青光眼的分期、该分期的病变严重程度以及青光眼的预期持续时间。为此,建议使用青光眼图表。
青光眼的分期通过视盘列线图确定。损害程度通过对病史、视野和视盘的连续评估来确定。原发性开角型青光眼损害的持续时间则通过对患者预期寿命的合理假设来确定。
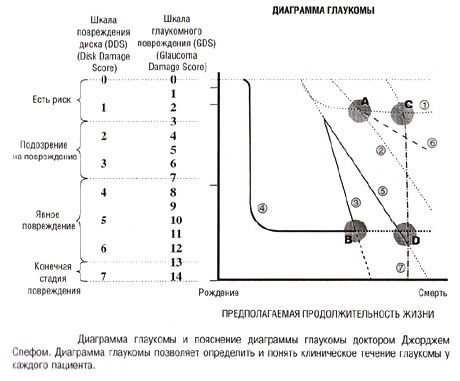
乔治·斯佩奇博士绘制的青光眼图表及其解释。青光眼图表有助于识别和了解每位患者的青光眼临床病程。
图表的 y 轴表示青光眼的分期,x 轴表示预期寿命。每条线都有一定的斜率和弯曲度,并以不同的方式显示:
- 虚线表示从系列研究(例如重复的年度视神经乳头照相或重复的视野检查)获得的图形的斜率和曲率;
- 实线根据病史资料反映疾病的临床过程;
- 虚线表示未来预期的变化。
这些假设推断的未来治疗过程是基于先前过程的性质以及自治疗过程的某个时间点以来患者发生的情况的了解。
该图显示了7位患有不同表现的青光眼患者的治疗过程。
- 点“A”处的病人有轻微的青光眼改变,推测他的生命还剩三分之一。
- “B”点的病人患有严重的青光眼,他的生命还剩大约三分之一。
- “C”点的患者青光眼变化较弱,寿命仅剩几年。
- 病人在“D”点患有严重的青光眼,生命只剩下几年了。
患者1在“A”点处还有三分之一的人生,目前处于青光眼早期阶段。大约三分之一前,患者眼压升高,并接受了治疗。停止治疗后,未观察到视神经乳头损伤或视野恶化。可以合理地假设,如果眼压保持在正常水平,图表将按照第一行继续显示。到患者生命结束时,不会出现任何青光眼损伤。
患者2位于“A”点。青光眼病变轻微,生命仅剩三分之一。该患者的眼压持续升高。早期出现视盘损伤和视野缺损。如果病情沿着虚线2持续发展且未接受治疗,将会出现明显的无症状损害。然而,患者不会终生失明。
3号和4号患者位于“B”点。重度青光眼,寿命将只剩下大约三分之一。3号患者病情进展迅速,很可能在生命终结前很久就失明。4号患者童年时眼部受伤,同时因类固醇诱发的青光眼导致视力下降,但一生中大部分时间视力稳定,因此可以合理预期病情将持续稳定。
位于“C”点和“D”点的患者还能活几年,但位于“C”点的患者(如位于“A”点的患者 1 号和 2 号)的青光眼变化很小,而位于“D”点的患者(如位于“B”点的患者 4 号)的青光眼则很严重。
患者#5的临床病程与患者#3相似(青光眼症状明显,且病情进展迅速),但大约在中年时期,青光眼的病情有所好转。然而,如果不进行有效的干预,患者在临终前就会失明。让我们比较一下患者#4和患者#5,他们在“D”点的青光眼症状变化程度相同,预期寿命也相同(青光眼症状明显,且在临终前数年)。患者#4的临床病程稳定,因此无需改变治疗方案。而患者#5急需降低眼压。
6号患者在“C”点附近也还能活几年,但青光眼的进展比2号和5号患者略慢。6号患者的青光眼病变非常轻微,尽管病情进展,但无需治疗。即使不治疗,也不会出现严重的青光眼损伤或视力丧失,因此患者一生都不会出现任何功能障碍。
患者#7在“C”点的预期寿命为数年,但青光眼进展如此之快,尽管预期寿命很短,但在死亡之前很久就会失明。
使用青光眼图表来定义和描述疾病的临床过程可以让敌人和患者了解:
1号、4号和6号患者无需治疗。1号患者永远不会出现损伤,4号患者损伤严重但未恶化,6号患者的病情进展缓慢,终生不会有任何症状。
3号、5号和7号病人迫切需要接受治疗,以防止在生命结束前失明。
患者2是否需要治疗尚不明确。由于该患者没有任何青光眼表现,因此可能无需治疗。然而,患者可能会出现一些损害,因此如果损害不理想,建议进行治疗。
对原发性开角型青光眼患者的适当管理涉及平衡不干预时疼痛或功能丧失的风险、干预的潜在益处(减缓或稳定视力障碍和显着改善)以及干预的潜在风险。
降低眼压是原发性开角型青光眼唯一被证实有效的治疗方法。目前已制定指南,以确定每种情况下应降低的眼压量,以防止病情恶化、稳定病情或改善病情。
治疗的风险和益处
不干预的风险 |
干预相关风险 |
干预的好处 |
疼痛 |
局部副作用:
|
改善视觉功能 |
视觉功能丧失:
|
全身副作用:
|
疾病进程稳定 |
- |
- |
减缓病理过程的发展 |
如果不进行干预,功能丧失的风险
短的
- 视神经无变化
- 家族中没有因青光眼导致失明的病史
- 自我照顾能力
- 提供优质护理
- 预计寿命不到10年
- 眼压低于15mmHg。
- 缺乏剥脱和色素弥散综合征的特征性变化
- 无心血管疾病
高的
- 视神经变化
- 家族有青光眼失明史或确诊有青光眼“基因”
- 无法照顾自己
- 缺乏可获得的优质护理
- 预计寿命超过10年
- 眼压高于30mmHg。
- 剥脱综合征
- 存在心血管疾病
预计治疗效益*
- 当眼压降低 30% 以上时,预期效益最大
- 眼压降低 15-30% 即可达到预期效果
- 眼压降低低于 15% 时无预期益处
* 在某些情况下,只有稳定眼压才被认为是有益的。
降低眼压的有效性和发生副作用的风险
眼压典型下降 |
|
| 药物治疗 | 约15%(范围0-50%) |
| 氩激光小梁成形术 | 约20%(范围0-50%) |
| 为了响应旨在增加过滤的操作 | 约40%(范围0-80%) |
治疗产生副作用的可能性 |
|
| 药物治疗 | 30% |
| 氩激光小梁成形术 | 几乎没有 |
| 旨在提高过滤效果的操作 | 60%* |
* 最终眼压越低,手术出现副作用的可能性就越高。
一些医生建议进行目标眼压 (IOP) 管理,即不会发生进一步损害的眼压水平。重要的是要记住目标眼压只是治疗的粗略指南。监测原发性开角型青光眼患者的唯一有效方法是评估视神经乳头、视野或两者的稳定性。因此,如果尽管眼压高于计算出的目标值,但视神经和视野仍然稳定,则不宜将压力降低至目标眼压。相反,如果达到目标压力后视神经和视野继续恶化,则目标压力过高,存在与青光眼无关的其他恶化原因,或者神经元损伤已经非常严重,无论眼压水平如何,病情都会继续进展。
因此,原发性开角型青光眼是全球范围内导致不可逆失明的主要原因之一。诊断主要包括识别视神经损伤。治疗的目标是通过必要的最低限度干预来维持患者的健康,以减缓视觉功能的恶化,并在患者一生中将其维持在足够的水平。为此,主治医生必须了解青光眼的分期、青光眼变化的程度以及患者的预期寿命。


