許多育齡婦女在子宮肌層發生腫瘤。並且在懷孕期間檢查子宮肌瘤的過程中可以發現對懷孕孩子的過程產生重大影響。雖然對於一些女性來說,無症狀的肌瘤幾乎不影響他們的日常生活或懷孕。
存在肌瘤時懷孕多少會有問題,取決於這種非惡性腫瘤的種類,數量和位置。
懷孕可能與肌瘤?
當被問及是否懷孕子宮肌瘤,婦科醫生肯定的回應可能是因為子宮肌瘤,作為一項規則,是不是主要原因生殖功能障礙,那就是施肥在子宮內膜胚泡的卵子和植入的一個障礙。
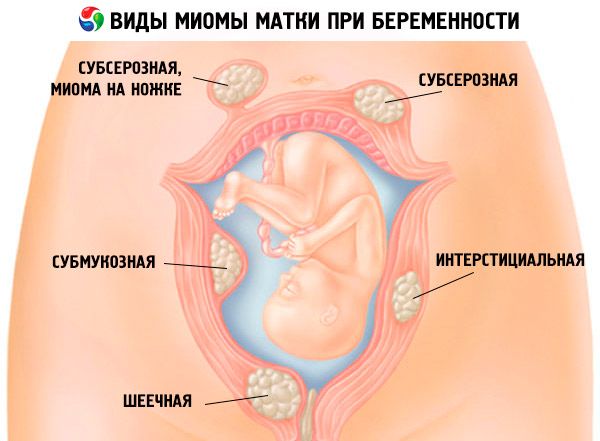
雖然這一切都取決於病理學的發展地點或教育規模(從小麥葡萄或葡萄的大小到大蘋果的範圍)。在大多數情況下,粘膜下或粘膜下肌瘤和懷孕時留下子宮腔並擾亂其形狀是不相容的。這種肌瘤結節位於子宮內膜下的肌肉中,並且具有該種肌瘤,因此很難想像。
部分相容的是宮內或間歇性肌壁間肌瘤和子宮肌層內(在其層之間)產生的妊娠。女性中存在的大型子宮肌瘤也可能是不孕症的原因:由於輸卵管受壓縮和阻塞,或者在子宮頸過渡到她的腔室期間定位。
但也有其他類型的纖維瘤,幾乎不影響宮腔。因此,在漿膜下肌瘤和妊娠的腹腔方向上面對面。但是,這並不意味著這次懷孕過程中遇到問題不會:漿膜下肌瘤能成長為一個體面的大小,此外,它還可以對乳頭型增長,即它有一個腿(也可以創建自己的問題,例如,它扭曲)。
子宮肌瘤和宮外孕可能嗎?這個問題的答案也是肯定的:當形成位於輸卵管進入子宮腔的入口區域並阻塞時,可能由於肌瘤的存在而發生異位妊娠。
也可以用肌瘤來計劃懷孕。這並不意味著初步切除所有淋巴結:徹底檢查應能揭示干擾正常妊娠過程的淋巴結,醫生建議在懷孕前擺脫此類淋巴結。
風險因素
危險因素肌瘤:子宮的肌肉層和生殖器官的粘膜其炎性疾病,子宮腔刮除術(刮流產),子宮和附件的診斷操作,以及手術干預的盆腔器官的損害。此外,專家將代謝紊亂(糖尿病,肥胖症,甲狀腺功能減退症)歸因於風險因素。
這個病理是常有家族(高達20-25%),這解釋了繼承點突變ESR1和ESR2基因編碼的雌激素受體和特異性突變MED12基因(編碼轉錄因子蛋白的合成酶)。
 [5]
[5]
發病
發病機制中的增加的暴露於雌激素在子宮組織的性類固醇的特定核和膜受體(ERα和ERβ),不充分,其表達導致細胞功能改變的子宮平滑肌(miotsiotov)看,它刺激其增殖和明顯引發違反合成主要的肌原纖維蛋白(肌球蛋白和肌動蛋白)。
子宮多層肌肉膜的結構還包含血液和淋巴管的分支系統,以及彈性蛋白和膠原蛋白的細胞間基質 - 結締組織纖維。違反其中一個結構,特別是如果在懷孕期間有多個肌瘤或大的肌瘤,可能會導致子宮肌層的功能下降,從而導致子宮的收縮和鬆弛,以及妊娠期間的伸展。
還應當牢記,在懷孕期間發生在子宮肌層,這是在增加(由於快速的有絲分裂)的心肌細胞的量示出的結構顯著形態變化,其大小增加(由於細胞核的肥大)和增強膠原產生。
症狀 子宮肌瘤在懷孕期間
在這種病理的大多數類型的發展的初始階段,沒有任何症狀。肌瘤通常在懷孕前發生,大多數婦女不知道它:在婦科檢查期間或在超聲檢查期間發現教育。
隨著妊娠的發病可能會開始成長教育,然後他們會表現出子宮肌瘤症狀在懷孕的不適,壓力,沉重感或疼痛不適感,即使對周圍器官或骨盆結構形成的壓力。有時候這種感覺伴隨著輕微的發燒和噁心。
當肌瘤影響子宮,尿頻,並且當前壁合併妊娠以及在後部結節性子宮肌瘤,有恆定便秘的問題。
在妊娠肌瘤腹部放射到腰部區域的底部急性疼痛可能是神經壓迫,或在囊腫肌瘤變性的表現的結果。急腹症出現發燒和白細胞增多時的狀態,發生在子宮肌瘤的一種罕見的並發症 - 腫瘤部位(出血性梗死)內部出血。當腹股溝肌瘤的腱扭曲時,觀察到腹部疼痛性痙攣或牽拉性疼痛。
在妊娠後期,疼痛是肌瘤最常見的徵兆,如果在妊娠期間發生大型子宮肌瘤(> 5 cm),則最常表現為疼痛。
在妊娠期肌瘤出血的早期階段與教育的本地化有關:當胎盤形成於粘膜下肌瘤的肥厚組織附近時。事實上,這樣的出血是流產,即自發終止妊娠與子宮肌瘤。
當肌瘤大或生長在子宮肌層厚度時,也可導致妊娠期肌瘤血性分泌物。婦科醫生說,肌瘤可能導致早期流產復發,這種情況發生得很早,以至於女性甚至不知道她懷孕了。
妊娠期肌瘤的生長
根據使用超聲的臨床觀察,幾乎三分之一的病例發現妊娠期肌瘤的生長 - 特別是在頭十週內。腫瘤體積平均增加6%至18%,但在一些孕婦中,肌瘤的增長可能是初始體積的25-30%。
懷孕期間肌瘤的生長取決於女性生物體的個體特徵,並且在胎盤產生的高水平雌激素和其他激素的刺激作用下發生。此外,肌瘤節點的增加主要是由於血液中存在的胎盤和垂體生長因子(CYT)的類型和水平。
在懷孕期間肌瘤能溶解嗎?專家認為,妊娠期間肌瘤的完全退化不會經歷過,但近8%的病例在妊娠末三個月可以減少 - 達10%。但分娩後,當血液中性激素含量降低時,肌瘤節點可以解決。
並發症和後果
主要問題 - 懷孕期間什麼是危險的肌瘤?注意到子宮肌瘤對妊娠的負面影響,專家強調初步(早期)評估並發症威脅程度的特殊重要性。他們承認,預測腫瘤的行為方式幾乎是不可能的,只有通過定期用超聲波檢查孕婦的子宮才能了解妊娠的進展情況。
肌瘤的大小及其在子宮中的位置是決定產科並發症可能性的因素之一。特別是經常,隨著肌瘤結節的中心生長,即進入子宮腔,觀察到後果和並發症。
子宮肌瘤自發終止妊娠的發生率是沒有纖維瘤的孕婦的兩倍。在這種情況下,正如經驗所示,妊娠中的多發性肌瘤 - 與單個淋巴結肌瘤相比 - 增加了三次流產的發生率。早期流產多發生於位於子宮上部的粘膜下肌瘤,子宮高血壓的發生。
妊娠期子宮肌瘤的後果和並發症包括胎盤早剝,特別是後路上肌瘤(導致蛻膜胎盤組織缺血),黏膜下層和多發性肌瘤; 胎兒在子宮中的位置不正確以及需要剖宮產; 分娩過早(如果有幾個淋巴結或鄰近胎盤的纖維瘤,通常會注意到)。
懷孕期間由於侵犯其組織的營養而造成的子宮肌瘤壞死可能是緊急終止妊娠的指徵。欲了解更多信息,請參閱 - 破壞子宮肌瘤的營養
另外,如果不可能減少子宮拉伸中的劇烈疼痛,則可能需要用肌瘤中斷妊娠; 胎盤及其脫落異常; 嚴重出血; 在巨大的肌肉結節和子宮變形伴隨著子宮壁的肌肉痙攣。
肌瘤和冷凍妊娠與胎盤形成的中斷相關,這導致胎兒長時間缺氧和停止發育。
子宮肌瘤對妊娠的影響
另一個重要問題:子宮肌瘤在懷孕後會有什麼後果?
在子宮肌瘤對胎盤的壓縮效果的情況下,違反了其功能和顯影胎盤功能不全,這導致胎兒缺氧(缺乏氧氣)和營養不良(營養不足)。由於產前發育的延遲發生。
隨著宮內發育的延遲不僅與出生體重不足有關,而且與其獨立呼吸和體溫調節以及內臟器官和中樞神經系統的工作有關的嚴重問題。
另外,在大型肌瘤的壓力下,頸椎扭轉,顱骨形狀變形,肢體骨骼異常等身體缺陷可能出現。
 [19],
[19],
需要檢查什麼?
如何檢查?
誰聯繫?
治療 子宮肌瘤在懷孕期間
妊娠期子宮肌瘤的主要治療方法是減少對症治療並持續監測孕婦的狀態和肌瘤的行為。
在婦科實踐中,含孕激素類似物激素類藥物- Duphaston和Utrozhestan -子宮內膜異位症任命(以中和雌激素對子宮受體的襯裡的動作)在先兆流產的情況下,以及(達到荷爾蒙平衡)。肌瘤的治療不應使用:懷孕期間Utrozhestan和Djufaston肌瘤(或它們的不存在)可引起子宮肌層細胞更迅速增殖。還請閱讀 - 懷孕期間的Dufaston
從孕中期,除非有便秘和增加的氣體的生產,可以分配到鐵補充劑:的gyno-tardiferon(每天一平板),Maltofer(100-200毫克,每天一次),等。此外,孕婦肌瘤需要B6維生素。 B9,B12。
為了改善胎盤的血液供應並防止其營養不良,可以使用Curantil(Dipiridamol) - 更多詳情,請參閱懷孕期間的Kurantil
通常,手術治療 - 在懷孕期間去除肌瘤(子宮肌瘤切除術) - 懷孕期間不會進行,因為子宮損傷和流產的風險太大。只有在壞死的情況下才能進行具有漿膜下肌瘤的結節的去核。
腹腔鏡子宮肌瘤和妊娠。手術需要全身麻醉以及腹壁三至四處穿刺; 墮胎難以避免,因此這種干預只能在緊急情況下進行。